米国における注射オピオイド使用に関連した長期感染性心内膜炎死亡率:モデル研究。
本記事は、主に医療従事者向けに記載をしております。また、本記事の内容は、私の所属している施設などとは一切関係がないことを併せてご承知の上、記事をご覧ください。
はじめに
感染症領域でも、治療が困難なものとして、感染性心内膜炎(IE)が知られている。
IE自体の疫学等は、日本循環器学会が公表している"感染性心内膜炎の予防と治療に関するガイドライン(2017年度版)に詳細が記載されています。
これによるとIEの説明は下記のとおり記載されている。
IE は,弁膜や心内膜,大血管内膜に細菌集蔟を含む疣 腫(vegetation)を形成し,菌血症,血管塞栓,心障害な どの多彩な臨床症状を呈する全身性敗血症性疾患である. IE はそれほど発症率の高い疾患ではないが,いったん発 症すると,的確な診断のもと,適切に奏効する治療を行わ なければ多くの合併症を引き起こし,ついには死に至る.
IEを発症しやすい患者にもガイドラインの中で記載をされています。
その中に”静注薬物使用者 (IDU)”について言及をされており、右心系のIEとなることが多いとされており、再発も起こりやすいことが言及されています(日本のガイドラインは、何故か、ヨーロッパのガイドラインを引用していますが・・・)。
USでは、オピオイドを含む薬物依存の患者がIDUとして、IEとなるケースが散見されているようです。
今回は、これに関連した論文を読みましたので、下記のとおり和訳を記載していきます。
なお、読んだ論文では、モンテカルロシュミレーションにより、20歳、30歳、40歳のIDUの症例が、どのようなリスクで、60歳になるまでの、IEによる死亡等について予測をしています。
また、未来予想のようなことも記載されており、介入しなけれな、IDUによるIEで2030年までに25万人が死亡するというインパクトのある数字を出しています。
この中で気になった点は、
・薬物の使用頻度より、無菌的な手技を保っているかが重要
・IE以外にオーバードーズでの死亡がかなり多い
アメリカは、こういう州によっては、中毒者に寄り添うような取り組みを行っていたりします。上記のポイントに絞って介入すれば、IDUのIEの死亡率を下げれると論じられています。
まあ、日本の医療・行政制度では上記のような対応はされないでしょうが。。。
Long-term infective endocarditis mortality associated with injection opioid use in the United States: a modeling study.
米国における注射オピオイド使用に関連した長期感染性心内膜炎死亡率:モデル研究。
Joshua A Barocas, MD, Golnaz Eftekhari Yazdi, MSc, Alexandra Savinkina, MSPH, Shayla Nolen, MPH, Caroline Savitzky, MSW, Jeffrey H Samet, MD, MA, MPH, Honora Englander, MD, Benjamin P Linas, MD, MPH, Long-term infective endocarditis mortality associated with injection opioid use in the United States: a modeling study., Clinical Infectious Diseases, , ciaa1346, https://doi.org/10.1093/cid/ciaa1346
下記より2020年9月29日時点では、アクセプト状態のPDFは閲覧可能。
要旨
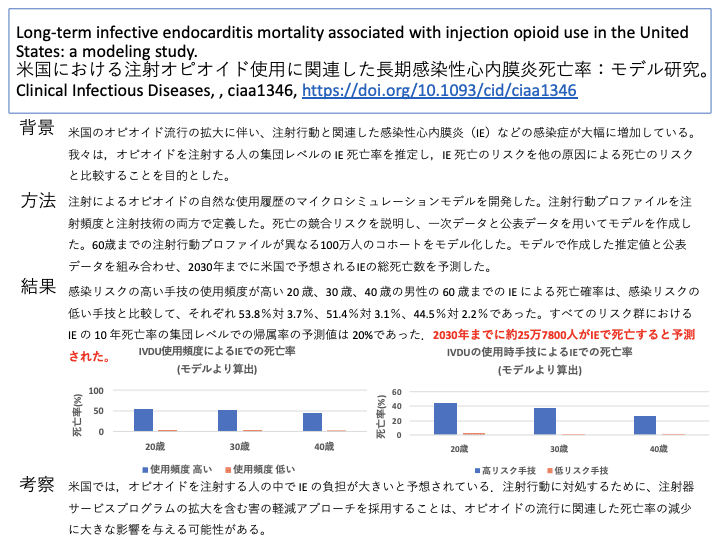
背景
米国のオピオイド流行の拡大に伴い、注射行動と関連した感染性心内膜炎(IE)などの感染症が大幅に増加している。我々は,オピオイドを注射する人の集団レベルの IE 死亡率を推定し,IE 死亡のリスクを他の原因による死亡のリスクと比較することを目的とした。
方法
注射によるオピオイドの自然な使用履歴のマイクロシミュレーションモデルを開発した。注射行動プロファイルを注射頻度と注射技術の両方で定義した。死亡の競合リスクを説明し、一次データと公表データを用いてモデルを作成した。60歳までの注射行動プロファイルが異なる100万人のコホートをモデル化した。モデルで作成した推定値と公表データを組み合わせ、2030年までに米国で予想されるIEの総死亡数を予測した。
結果
感染リスクの高い手技の使用頻度が高い 20 歳、30 歳、40 歳の男性の 60 歳までの IE による死亡確率は、感染リスクの低い手技と比較して、それぞれ 53.8%対 3.7%、51.4%対 3.1%、44.5%対 2.2%であった。すべてのリスク群における IE の 10 年死亡率の集団レベルでの帰属率の予測値は 20%であった.2030年までに約25万7800人がIEで死亡すると予測された。
結論
米国では,オピオイドを注射する人の中で IE の負担が大きいと予想されている.注射行動に対処するために、注射器サービスプログラムの拡大を含む害の軽減アプローチを採用することは、オピオイドの流行に関連した死亡率の減少に大きな影響を与える可能性がある。
背景
米国のオピオイド流行の疫学は、処方薬オピオイドの経口摂取から、ヘロインやフェンタニルなどの違法に生産されたオピオイドの注射へと拡大している[1]。 その結果、感染性心内膜炎(IE)や皮膚・軟部組織感染症(SSTI)などの重篤な細菌感染が、薬物を注射する人(persons who inject drug: PWID)の最も一般的な医療合併症の1つとなっている[2、3]。 近年、注射に関連したIEの入院は大幅に増加しており、いくつかの州では12倍に増加している[4]。 このように、これらの感染症の費用は増加しており、個々の州では年間400,000,000ドルにもなる可能性がある[5]。多くの患者は、オピオイド使用障害(MOUD)に対する薬物療法を受けていても、持続的に薬物使用を完全に断つことができるとは限らない[6-8] 。 したがって、オピオイド注射の詳細、すなわち注射頻度、無菌注射の習慣、注射器具の共有など、転帰に影響を及ぼす可能性のある重要で修正可能な因子には、より大きな注意を払う必要がある[9-11] 。 米国のオピオイド流行は、高力価で短時間作用型の合成オピオイドの利用可能性の増加に伴って進化を続けているため、オピオイド注射の使用による合併症の予測値は、サービス計画と資源配分の指針となる可能性がある。我々は、米国でオピオイドを注射する人のIE死亡リスクに対する注射頻度と注射技術の寄与を理解し、注射行動の関数としてIEによる死亡リスクを他の原因による死亡リスクと比較することを目指した。
方法
Analytic Overview (分析の概要)
我々は、注射によるオピオイド使用の自然な履歴をシミュレートするモンテカルロマイクロシミュレーションモデルであるReduction Infections Related to Drug Use Cost-Effectiveness(REDUCE)モデルを開発し、検証し、較正した。我々は、注射行動プロファイルを注射頻度(高頻度、低頻度、現在使用していない)と、現在使用している人の注射習慣(注射器具の共有と無菌注射法の使用)の両方で定義した。我々は、特定の年齢(20歳、30歳、40歳など)でモデルに参加した特定の注射行動プロファイルの100万人の個人コホートをモデル化した。主要アウトカムは、60歳までに注射関連IEで死亡する確率であった。次に、2030年までに米国で予想される注射関連IEによる死亡者数の合計を予測するために、オピオイドの注射薬使用の有病率に関する公表データとともに、モデルが生成した推定値を用いた。
Model Overview (モデルの概要)
模擬個人がモデルに入り、年齢、性別、および注射オピオイド使用歴がランダムに割り振られる。注射オピオイドの使用歴がある者のうち、モデルは次に、現在の注射の状態(高頻度、低頻度、現在の使用なし)、および注射技術(注射器具を共有している、無菌注射技術を使用している)を割り当てる。患者は、IE、SSTI、および過剰投与(別の意味で「後遺症」と呼ばれる)の確率、入院、および外来診療に遭遇する一連のモジュールを通じて毎週進行する。これらのモジュールを通過する個人の進行は、注射に関連した健康状態間の移行確率と死亡確率に影響を与える。モデルの詳細については補足資料を参照のこと。
Simulated cohorts (模擬コホート)
性、年齢、および注射行動プロファイルで層別化したコホートをシミュレーションした。我々は、「高頻度注射」を1日1回以上、「低頻度注射」を1日1回未満、「現在のオピオイド使用なし」を過去12ヵ月間の注射使用なしとみなした[12] 。 我々は、「感染リスクの高い技術」を、機器の共有を行いと無菌技術を使用しない組み合わせ(例:注射前に皮膚を洗浄しない)と定義し、「感染リスクの低い技術」を、機器の共有をせずと無菌技術をする組み合わせ(例:注射前に皮膚を洗浄する)と定義した。
Sequelae of drug use (薬物使用の後遺症)
注射の使用頻度が高い人、または低い人だけが後遺症のリスクがある。年齢、性、および注射行動プロファイル別に、過量投与、IE、およびSSTIのリスク確率を導き出した。
Hospitalization (入院)
後遺症を発症した患者は、その状態のために入院して治療を受ける確率が高い。また、医療上の助言に反して退院する確率もある。
Outpatient addiction care (外来の依存症ケア)
個人は、外来の依存症ケアにリンクする確率に遭遇する。これは、後遺症のために入院した後に起こることもあれば、「バックグラウンド」メカニズムを介して起こることもある。バックグラウンド・メカニズムは、一部の患者が事前の入院なしに自然発生的に外来の依存症ケアにつながるという現実をシミュレートしたものである。
Mortality (死亡率)
個人は、年齢と性別に関連した原因(すなわちバックグラウンド死亡率)だけでなく、過剰摂取、IE、SSTIによる死亡リスクに直面している。我々は、年齢、性、注射行動プロファイル、およびすべての過量投与の確率別に過量投与による死亡確率を導出した。全過量投与は非致死的過量投与と致死的過量投与で構成される。IE と SSTI はいずれも未治療、治療中、または治癒したものとして特徴づけられ、治療中または治癒したものの方が死亡リスクは低い。院内死亡リスクは、患者が積極的に病院で治療を受けている間は追加的に適用されるが、退院後は適用されない。治療が完了する前に(すなわち、医学的助言に反して)退院した場合は、治療を受けていないとみなされる。我々は、性、年齢、および注射行動プロファイル別に、オピオイドに関連しない他の原因による死亡の確率を適用した。
Model calibration and validation (モデルの校正と検証)
キャリブレーションとバリデーションの詳細は、補足資料(付録表1)に概説されている。簡潔に言うと、我々は第2回健康と医療における費用対効果に関するパネル(Cost Effectiveness on Health and Medicine)で概説されているベストプラクティスに従ってモデルを検証した[13]。 まず、その分野の専門家から面的妥当性(1次)を求めた。次に、シミュレーションされた平均余命を経験的に観察された年齢および性別で区分された平均余命と比較することにより、モデルの内部妥当性(2次)を評価した。最後に、モデルが生成した結果を公表された文献と比較することで、外部的に妥当性を検証した[14]。
Input Parameters (入力パラメータ)
Cohort characteristics (コホートの特徴)
オピオイドの「一度も」使用されたことのない使用の分布は、米国国勢調査および公表されている情報源の組み合わせから導き出された(表1)[15-19]。ベースケースでは、モデルへの参加時のコホート年齢に関係なく、同じ注射行動プロファイルを想定した。薬物使用の後遺症州レベルのデータから、致命的および非致命的な過剰摂取の割合を推定した[20]。
公表されている文献を用いて、PWIDにおける注射関連感染の割合、およびIEおよびSSTIである感染の割合を推定した(付録表2)[3, 21-23]。
Hospitalization
公表されている文献と専門家の意見を用いて、各後遺症の入院率を推定した[24, 25] 。 公表されている文献によると、IEを持つPWIDでは、症状の発症から入院までに時間の遅れがあることが多いことが示唆されている[24] 。米国における広範な現実をモデル化するために、個人はMOUDを継続できるが、新たに始めることはできないと仮定した[26]。
Outpatient care (外来ケア)
我々は、様々な情報源を用いて、地域社会からの外来診療へのリンク(すなわち、「バックグラウンドリンク」)および入院後のリンクを推定した。"background linkage "は、退役軍人局(Veteran's Administration)のコホートデータ(未発表データ)およびその他の発表された文献から導き出した。我々は、マサチューセッツ州のコホート(未発表データ)およびオレゴン州のコホート[26]および臨床試験データから入院後の連結率を導き出した[27]。
Mortality (死亡率)
バックグラウンド死亡率を導出するためには、過剰投与を削除した米国の国家人口動態統計システム[28]の年齢および性別調整死亡率を使用した。バックグラウンド死亡率に1.2を乗じて他の薬物関連死亡リスクを説明した[29]。週次IE死亡率を導出するために、週次バックグラウンド死亡率と、注射を積極的に使用している人(注射頻度で層別化)の週次死亡リスクを、過剰摂取、[29] 未治療および治療済みのIEおよびSSTI、[30, 31] および入院[30, 32-34]による週次死亡リスクとを組み合わせた。
Population Level Impact (人口レベルの影響)
2011年の有病率推定値[15]と米国国勢調査データを用いて、米国における年齢・性別別の高頻度状態、低頻度状態、および現在使用していない状態の人の数を導出した[19] 我々は、モデルで生成した性、年齢、および注射行動プロファイルの層別の累積IE死亡率を用いて、2030年までに米国で予想される注射オピオイド関連IE死亡者数の総数を導出した。
Sensitivity Analysis(感度分析)
我々は、不確実性を探るために、代替的な仮定とパラメータ推定値を用いて決定論的感度分析を行った。
本文中の仮定には以下のものが含まれている:
(1) 過量投与に関連した死亡リスクを増大させる、より高力価なオピオイドへのオピオイド供給量の変化(すなわち、「フェンタニル効果」)を考慮すること。
(2) 暴力、外傷、ホームレスの影響を変化させることで、他の薬物使用に関連した死亡リスクに影響を与える。
(3) 多剤耐性化する多剤耐性菌に対する抗菌薬の有効性が変化し、これはIEとSSTI関連の死亡リスクの両方に影響する。
(4)IEに起因する感染症の割合が変化し、IE関連の死亡リスクに影響する。
また、確率論的感度解析を行い、シミュレーションされた転帰の不確実性の定量的な推定値を作成した。各コホートについては 60 歳までの IE 死亡率、米国の人口を代表するコホートについては 10 年ごとの IE 死亡率を算出しました。
各確率論的感度分析について、100万人のコホートについて10,000回のシミュレーションを行った。
結果
Base Case
使用頻度の高い男性では、20歳、30歳、40歳の感染リスクの高い手技と低い手技を比較した場合、60歳までにIEで死亡する確率は、それぞれ53.8%対3.8%、51.4%対3.1%、44.5%対2.2%であった(Table 2)。20歳、30歳、40歳を対象とした感染リスクの高い手技と低い手技の使用頻度の低い男性の60歳までのIEによる死亡確率は、それぞれ44.9%対2.5%、36.8%対1.8%、25.6%対1.2%であった(Table 2)。女性でも同様の減少がみられた。
Risk of IE Death vs. Other Causes
注射行動プロファイルは、IEによる死亡リスクと他の原因による死亡リスクに影響を与えた。20歳から注射を始めた女性で、使用頻度は高いが感染リスクが低い手技を用いた女性では、IEによる死亡の確率は過量投与の15倍近く低かった(図1a)。しかし,代わりに感染リスクの高い注射手技を持っていた同一集団では,IEによる死亡確率は過剰摂取の2倍であった.使用頻度が低く、よりリスクの高い注射手技を用いた20歳女性では、IEによる死亡リスクは過量投与の9倍であった。男性でも同様の傾向が観察された(図 1b)。
Population Level Impact (人口レベルの影響)
予測された10年死亡率の人口レベルでの帰属割合は,IEは20%,過剰摂取は32%であった.予測死亡率にオピオイドを注射したことのある人の予測数を乗じることで、IE死亡の将来の負担を推定した。オピオイドを注射したことがある人の有病率が2.6%と仮定した場合[15] 、その人口のうち25万7800人(95%信頼区間:6万2700人~86万8500人)が2030年までにIEで死亡すると予想される。
Sensitivity Analysis (感度分析)
基礎となるパラメータの変動が目的の転帰に重要な影響を及ぼす場合には、決定論的感度分析を行った。IEの死亡率。フェンタニル効果
より広範な高力価オピオイド(フェンタニルやカルフェンタニルなど)の影響を考慮した場合、使用頻度が高くても低くても20歳男性のIEによる死亡確率は大幅に減少したが、過剰摂取による死亡確率は増加した。例えば、使用頻度が高く感染リスクの高い20歳男性のIEによる死亡の確率は、ベースケースでは全死亡の55%近くであったのが、本感度分析では全死亡の41%にまで低下したが、過量投与による死亡はベースケースでは全死亡の29%であったのが、本感度分析では全死亡の47%近くにまで上昇した(図2a、2b)。
Varying other drug use-related mortality(他の薬剤使用関連死亡率の変動)
オピオイド使用に関連した死亡率が報告されている以上の影響を考慮し、SSTI、暴力、外傷、ホームレス状態などを考慮した(補足図3a、3b)。ベースケースから感度解析へのオピオイド使用による死亡確率の増加が最も大きかったのは、注射頻度が低く感染リスクの低い手技群であった。
The rise of antimicrobial resistant injection-related infections (抗菌薬耐性注射関連感染症の台頭)
毒性の高い感染症や適切な抗菌薬治療を受けていない感染症をモデル化すると,IEによる死亡率は増加した(図3a,3b).この感度解析では、IEによる死亡と他の薬剤関連死の絶対数はともに増加したが、IEによる死亡の割合は減少し、他の薬剤関連死の割合は増加した。この不一致は、SSTIが他の薬物関連死に含まれていることで説明できる。ベースケースでは、SSTI感染症の死亡率はIEほどではないが、IEよりも頻度が高い。抗菌薬耐性の増加に伴い、SSTIの死亡率が高くなったのに対し、IEの死亡率は漸増的にしか増加しなかった。
Proportion of infections due to IE (IEによる感染の割合)
驚くことではないが、IEによる薬物関連感染の割合を増加させると、すべての注射行動プロファイル群でIEによる死亡の割合が増加した(補足図4aおよび4b)。頻度が低く、注射リスクの低い技術を用いたコホートでは、IEによる死亡の確率が251%という相対的な増加が観察された。
Probabilistic sensitivity analysis(確率的感度分析)
確率論的感度分析の全結果は、関心のある結果の信頼できる範囲として示されている。確率論的感度解析では、すべてのもっともらしいシナリオにおいて、IEの死亡率は注入頻度よりも注入技術によって駆動されることが示された。
考察
新しいマイクロシミュレーションモデルを用いて、米国でオピオイド注射剤の使用歴のある人はIEによる死亡リスクが高いことを明らかにした。まず、この集団における今後10年間の死亡率の50%以上がIEと過剰摂取に起因しており、IEは全死亡の5分の1を占めていると推定した。平均余命を75歳とすると、今後10年間の注射関連IEによる死亡者数はおよそ7,260,000年分に相当する。第二に、オピオイドを注射する人の死因に、非滅菌注射の習慣と注射頻度がどの程度寄与しているかを推定した。我々のモデルでは、感染リスクが低い人に比べて、感染リスクが高い人の方がIEによる死亡リスクがより顕著であることが示唆された。注射頻度はIE死のリスクにほとんど影響を与えなかった。
我々の知見は、オピオイドの流行に関連した死亡率を減少させるためには、個人の注射行動プロファイル全体に対処しなければならないという考えを支持するものである。図1aおよび1bが示すように、皮膚洗浄や機器の共有などの注射技術に対処することは、注射頻度のみに焦点を当てるのではなく、IEに関連した死亡率を大幅に減少させる可能性が高い。例えば、私たちのモデルの20歳の女性は、皮膚を清潔にして機器を再利用しないことで、IEによる死亡リスクを93%も下げることができた。同じ20歳の女性でも、注射の頻度を減らすだけでIEによる死亡リスクを15%下げることができる。すでに感染リスクの低い方法を実践している人の中では、注射の頻度を減らして過剰摂取のリスクを減らすことが、死亡率の最大の減少につながる可能性がある。このリスク低減アプローチには、過剰摂取教育やナロキソンの配布、MOUDの利用可能性の向上に加えて、新しい無菌注射器具へのアクセスや無菌注射の実践に関する教育が含まれる。
我々の結果は、オピオイドの流行に対して、害の軽減サービスの拡大を含む、個々の患者を中心としたアプローチが必要であることを示している。実際的には、これは患者がいる場所で患者に会うことを意味し、おそらく最初に注射技術に対処することを意味する。患者が注射技術を変えたら、次に考慮すべきなのは注射の頻度である。前述の20歳の女性が注射の回数を減らさなかったとしても、IEによる死亡率は93%減少する。
我々の決定論的感度分析では、パラメータの不確実性を設定しても、IEおよびその他の注射関連感染症が今後数十年の間にPWIDの間で実質的な死因となる可能性が高いことが示された。我々は、進化する注射薬の流行、抗菌薬耐性の危機、そしてこれらの収束が死亡率に及ぼす影響など、考慮すべき重要な文脈上の問題を強調している。驚くことではないが、フェンタニルの全国的な拡大をモデル化した感度解析では、オピオイドの過剰摂取による死亡率が大幅に上昇した。さらに、抗菌薬耐性の影響をモデル化した感度解析では、IE死亡率全体の変化はわずかであったが、SSTIを含む他の薬物関連死因の増加が示された。一般的に、注射関連感染症の割合は薬剤耐性菌の結果として増加しているが[21, 35, 36]、開発パイプラインにある抗菌薬はほとんどない。2019年6月時点で、重篤な細菌感染症を治療する可能性のある臨床開発中の新規抗菌薬は42種類のみである[37]。これらの問題、すなわち薬物使用の蔓延と耐性菌の台頭と蔓延は、住宅の不安定化やホームレス化、食糧不安、制度的人種差別などの構造的要因を含む共通点があり、迅速な衝突を引き起こす可能性があります。これらの衝突する危機を考慮すると、我々は潜在的なIEと全死因死亡率を過小評価している可能性が高い。差し迫ったより大きな公衆衛生の危機を回避するためには、問題の複数の側面に緊急に対処する必要があります:注射器サービスプログラムおよびその他の害を減らす努力の拡大、MOUDの開始と維持の改善、新しい抗菌薬の研究開発の増加、および健康の社会的および構造的決定要因に対処するシステムレベルの変化の促進。
我々の研究には限界がある。最も重要なことは、これは複雑な生物学的、臨床的、社会的プロセスを単純化したものであり、その根底には多くの仮定と潜在的に測定されていない交絡因子があるということ。さらに、我々のデータソースは主にコホート研究と大規模な全国データベースであり、これらは米国の人口全体を代表するものではないかもしれない。これは、我々がPWIDの有病率の古い推定値を使用した人口レベルの影響に関して特に関連している[15]。確率論的感度解析を含む広範な感度解析を用いて、モデルの仮定、交絡因子、パラメータの不確実性を検討した。このモデルからの推定値は、これらの感染症による疾病の負担を軽減することを目的とした政策決定および将来の研究の指針となるように、ドグマではなくロードマップとして役立つべきである。将来のモデルには、中毒相談サービスなどの病院ベースの介入の効果を組み込むべきである[38]。
結論として、米国ではオピオイドを注射する人の中でIEの大きな負担が予想される。我々のデータは、薬物を注射する人と一緒に作業する際に、害を減らすアプローチを採用することの重要性を示している。最優先の介入は、薬物使用そのものを使用する前に、皮膚の洗浄と無菌器具の使用を含む注射技術に対処することである。そうすることで、薬物使用の頻度を減らすことができない、または減らすことに関心がない患者であっても、薬物使用に関連した死亡リスクを90%以上減少させることができる。人々が薬物を使用する方法のリスクに対処し、軽減することで、薬物使用自体が増加しているにもかかわらず、多くの死を防ぐことができるかもしれない。
以上、今回の記事は終わります。
今回は、報告の要約を1枚のスライドにまとめてました。
よろしければサポートお願いします。 サポートいただいた費用で、論文の取り寄せ等に使わせていただき、記事を充実させていきます。
