
『輸液セミナー2019 〜輸液ングダム〜』 report!
こんにちは、HBDのかわむーです!
本日は、5月25日(土)に行われた『 輸液セミナー2019 〜輸液ングダム〜』の様子を簡単にレポートさせていただきたいと思います!
4月に公開となった映画「キングダム」にちなんでつけられた今回のテーマ。 " 輸液戦国時代" を生き抜くための熱い討論を繰り広げるべく、今回も会場には若手の先生が中心に、県内各所からたくさんの方がお集まり下さいました!会場の熱き様子を頑張ってお伝えしていきたいと思いますので、最後までどうぞよろしくお願いいたします!
***<本日の内容>***
1. 講師紹介
2. 輸液戦国時代 〜幕開け〜
3. なぜ、輸液するのか?
3. 輸液は奥が深い
4. 最後に
1. 講師紹介
本日の講師は、JA広島総合病院 救急・集中治療科の高場 章宏 先生です。
高場先生は、2011年に広島大学医学部を卒業後、JA広島総合病院にて初期研修を修了。その後、2014年から神戸市立医療センター中央市民病院 救命救急センターで3年間勤務、2017年から再度JA広島総合病院へ戻られ、現在は廿日市や広島市を拠点に救急集中治療分野の盛り上げや研修医及び他職種の教育に勢力的に取り組まれています。
本日は 、日々遭遇する輸液に関する様々な疑問について、斬りまくっていただきたいと思います!

高場 章宏 先生
(救急専門医、集中治療専門医、FCCSインストラクター)
2. 輸液戦国時代 〜幕開け〜
さて、いよいよ「輸液ングダム」の幕開けです!

輸液戦国時代を生き抜くため、まずは各5〜10人で3つのチームを結成し、自己紹介タイムからスタートしました。
簡単な自己紹介に加え、好きな映画や漫画について1分程度で順々に話していきました。

アイスブレイクが終わったら、今度はグループディスカッションです!
ここで、先生から症例が提示されました。
症例は以下の通りです。
85歳男性 60kg 肺炎による敗血症性ショック
• ERで細胞外液2000mL投与、ノルアドレナリン 0.2γ投与中
• GCS E3V4M6、BP 100/50(67)、HR 130(AF)、RR 35、 SpO2 92(02 6L)、
BT 38
• 末梢冷感あり、チアノーゼなし、浮腫なし
• 来院後無尿が続いている
• pH 7.30、PCO2 38、PO2 65、HCO3– 18、Lac 6mmol/L
さて、皆さんはこの患者に輸液をしますか?
するのであれば、速度は? 何を使用し、 いつ何を再評価しますか?
早速、各チームで一つずつディスカッションしていきました。
<ディスカッション内容>
1. 輸液する?しない?
2. 何を使う?
3. 輸液速度は?
4. いつ、何を再評価する?

みなさん真剣に話し合っています。

チームリーダーがみんなの意見を取りまとめます。
<ディスカッション結果>
輸液を入れたい意見:
・血圧が低い
・無尿
・まだショック
・HR高値
輸液を入れたくない意見:
・85歳と高齢なのに2000ml もいっていて、心不全が怖い
・溢水になる
・MAPは保たれている
・みんなの意見が揺れてた
評価:
・IVC
・腎機能
・Lac
・血ガス
・エコー
・X線
・挿管
外液は何を使用する?:
・生食
・乳酸リンゲル
・ソリューゲン
・ソルアセト(酢酸)
輸液速度は?:
・無尿のためボーラス
・MAPが保てていれば尿は出るはず → 100〜200ml/h
・MAPをキープするため250ml/h
いつ、何を再評価する?:
・尿が出るまで(尿が出たら減らす)
・血ガス、Lac
・IVC 呼吸性変動
・Aラインの呼吸性変動
・X線
・下肢挙上テスト

多くの意見が出ました。
ではここで、まず、" なぜ輸液するのか?" について考えていきたいと思います。
3.なぜ、輸液するのか?
輸液の適応となるのは、以下のような時が挙げられます。
1. 輸液蘇生が必要
2. 水分、電解質などを経口摂取できない
3. 薬剤投与ルートの維持
⚫︎ 輸液蘇生について
人間が生きるためには “酸素” が必要となります。重症患者では、極論、まず酸素の需給バランスを是正することだけを考えます。
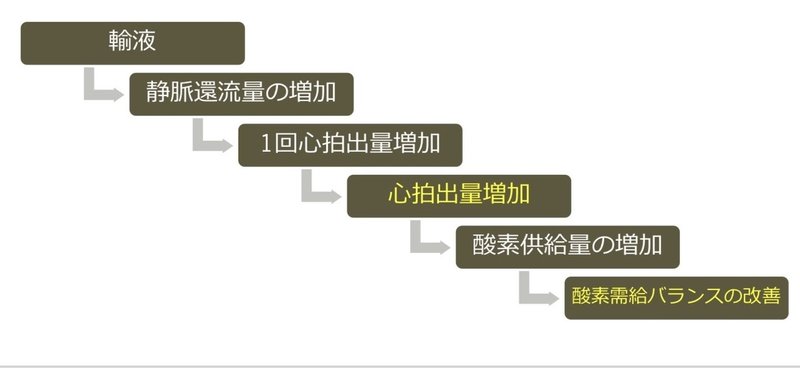
これは、重症患者における輸液蘇生の目的を図式化したものです。
輸液蘇生の目的は、静脈還流量を増やし、心拍出量を上げることで、「組織の低灌流の是正と酸素供給量を増加」させることです。
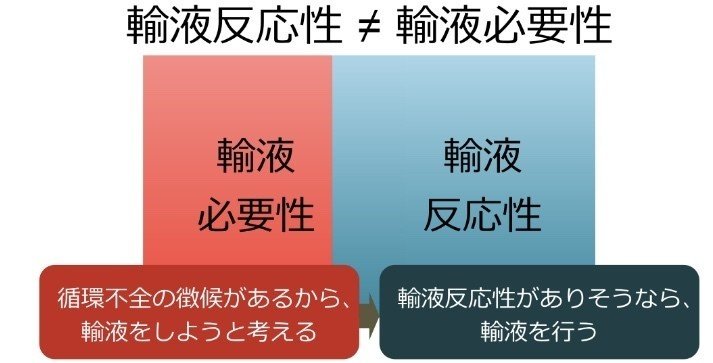
輸液蘇生が必要な患者とは、低灌流や酸素需給バランスの異常を認める患者です。
体が低灌流となると、意識変容、脱力・ふらつき、尿量低下、皮膚冷感・湿潤、mottling、SVO2 低下、Lac上昇、頻脈、血圧低下などの所見が認められます。
これらの所見を認めた際に、輸液蘇生を行うかどうかを検討します。
逆に、そうでない患者に対して行う輸液は、維持・補充輸液となります。
輸液の目的から、輸液蘇生と維持・補充輸液を分けて考えることが重要です。
ちなみに、 BP(血圧)は CO(心拍出量)とSVR(体血管抵抗)で求められます。またCO(心拍出量)は、SV(1回拍出量)とHR(心拍数)で求められます。
• BP ≒ CO x SVR
CO = SV x HR
DO2(酸素供給量)は、心拍出量×1.34×Hb(ヘモグロビン結合酸素)×SaO2(動脈血酸素飽和度)で求められます。
• DO2 = CO x 1.34 x Hb x SaO2
理論的には、輸液によって心拍出量が増加すれば、血圧も上がるし、酸素供給量も増えます。
会場では、生理学の観点も踏まえながら輸液の目的について丁寧に学んでいきました。

3. 輸液は奥が深い
輸液の目的について確認できたら、今度は「どの輸液製剤を使うか?(晶質液vsアルブミン)」、「何を指標にするか?(動的指標・静的指標)」、「輸液過多の害」などについて学んでいきました。
ここではポイントのみ簡単に紹介させていただきます。
<どの輸液製剤を使うか?>
• HESは重症患者の輸液蘇生にはダメ
• アルブミンは輸液量を減らせるけど高い
• 生食の安全性は確立されていない
• 理想の輸液製剤はない
• 極論、リンゲル液でよい
<輸液過多の害>
• Sepsis
• ARDS
• Trauma
• AKI など、多くの病態において輸液過多の有害性が報告されている
<何を指標に輸液したらいい?>
• 静的指標:CVP、PAWP、GEDV、ITBV
• 動的指標:輸液チャレンジ、Passive leg raising (PLR)、SVV、PPV
呼気終末閉塞(EEO) テスト
• 完璧な指標はないため、総合的に判断する
• 引き出しを多く持っておこう
*** <輸液ングダム ポイントまとめ> ***
• 理想の輸液製剤はない
• 輸液しすぎは良くない
• 単一の指標では決められない
様々な輸液製剤や輸液指標が群雄割拠し、まさに輸液界は戦国時代です。最強の輸液、最強の指標は現れておらず、天下統一される見込みはありません。基本概念を抑えた上で、「適材適所」その場の状況や患者の状態に合わせて輸液を行いましょう。

4. 最後に
さて、どうでしたでしょうか『輸液セミナー2019 〜輸液ングダム〜』。
輸液戦国時代を生き抜くべく、輸液に関する細かな点についても、ディスカッションしながら丁寧に学んでいきました。
次回は、令和元年 6月16日(日)に医師で経営コンサルタントの岩本修一先生コーディネートのもと、
『 何が変わるの? 働き方改革 』 をテーマに勉強会を開催します!

最後にみんなで記念撮影★
(キングダムポーズをしています 笑)

お疲れ様でした☆
以上、最後まで読んでいただきありがとうございました。
次回のHBDもどうぞよろしくお願いいたします!
かわむー
この記事が気に入ったらサポートをしてみませんか?
