足関節背屈制限を診る上で必要な知識⑥靴、アーチの低下障害(ハイアーチ)、安定性障害
靴の構造と機能
靴の構造
靴の構造は、大きく分けてアッパー、ミッドソール、アウトソールに分けられる。

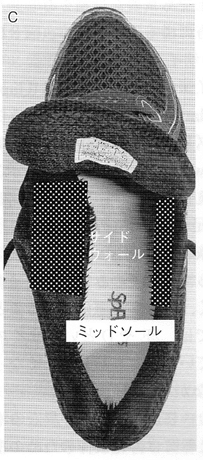
アッパーは足を覆う部分であり、踵部にはヒールカウンターという硬い芯(月形しん)が入っており、踵骨の安定性に関わる。中足趾節(metatarsophalangeal:MTP)関節部分はボール部(ボールジョイント)と言い、MTPjtが背屈しやすい構造になっているのが一般的である。
アウトソールは地面に直接接する部分であり、様々な素材が用いられる。ヒールとフォアフットの間には、地面から浮いた部分が生じるため、シャンクと言われる金具や、スポーツシューズであれば合成樹脂で、補強されている。これは靴の変形やねじれを防止する機能を持つ。
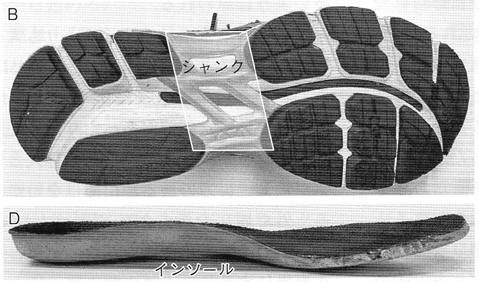
さらに、足底に直接触れるインソールには、土踏まずを支えるアーチサポートや、踵を包み込み踵の安定性を向上させた形状のヒールカップをもつものがある。アーチサポートは、足部を靴に固定させる上でも重要な役割を有し、歩行時などに足部が前方に滑ることを防ぐ。
靴の指導
ハイヒールは外反母趾の原因や増悪因子とされており、一般にも広く知られているハイヒール以外でも足に対して小さい靴や足に合わない不適切な靴は症状増悪因子となるため、toe boxの横幅や高さが十分であり、足に対して大きすぎないものがよい。靴による変形矯正効果を明確に裏付ける質の高いエビデンスはないが、除痛効果は期待できる。
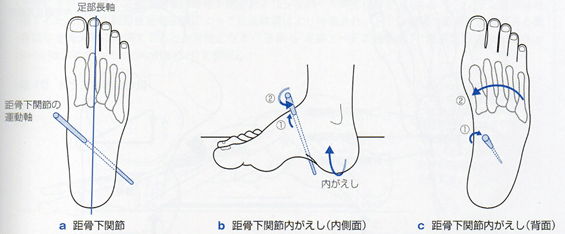
足関節安定性障害
足関節の安定性は関節構造、靱帯、関節包、筋、腱が主に担っている。足関節安定性の障害の原因として、足関節内がえし捻挫による前距腓靭帯、踵腓靭帯の損傷が最も多い。そして、慢性的な足関節捻挫の再発や主観的な足関節不安定感によって特徴付けられる慢性足関節不安定性(mechanical instability)だけでなく、機能的障害に由来する機能的不安定性(functional instability)や主観的不安定性(perceived instability)が関与する。この足関節安定性の障害によって異常キネマティックスが生じた結果、軟骨損傷に進展することもある。また、近位関節の機能まで変化が生じ、その問題は足関節だけには留まらない。
基本的知識
概要
足関節安定性障害は距腿jtの前外側不安定性が多く、他に遠位脛腓lig結合が損傷することによる前下脛腓jt不安定性がある。足関節安定性障害には、lig機能不全による機械的不安定性だけでなく、機能的もしくは主観的不安定性も関与する。2013年にInternational Ankle Consortiumが発表したCAIの推奨基準は、機械的不安定性の有無は問わず、主に足関節内がえし捻挫の既往歴、足関節giving wayの既往歴、質問紙調査による主観的不安定感から構成されている。足関節の“giving way”とは単純な足くずれではなく、“定期的に発生する制御不能かつ予測不能な後足部の過度な内がえしのことであり(大抵は歩行あるいはランニング時の初期接地時に経験する)。急性の足関節内がえし捻挫をもたらさないものと定義される。つまり、CAIの定義は、主観的不安定性や機能的不安定性と同義語である。今回は、足関節の各関節の機械的不安定性とCAIを分けて整理するが、実際には機械的不安定性とCAIを混在している例が存在することに注意して頂きたい。
機械的安定性障害
遠位脛腓jt
遠位𦙾腓jtは前下𦙾腓lig、後下𦙾腓lig、骨間𦙾腓ligからなる靱帯結合によって安定性を得ている。足関節から底屈井から背屈位に運動する際に、𦙾腓間は約1~2㎜離開するとされ、中間位から最大背屈位までの離開は0.09㎜と小さい。遠位𦙾腓ligの損傷は一般的には足部外旋あるいは過度な背屈により生じるとされているが、
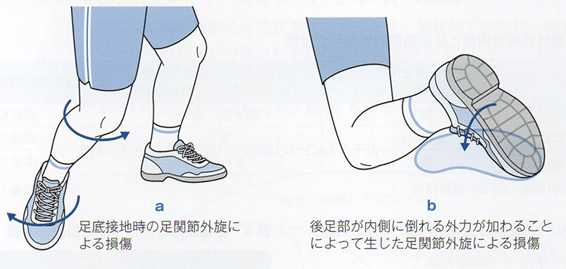
過度な外がえしあるいは内がえしによっても生じるとされる。前下𦙾腓ligを切除した足関節に外旋トルクを加えることで脛腓間の離開や回旋不安定性が生じ、内がえしトルクでは脛腓間の離開と距骨内がえし傾斜角の増加が生じる。この脛腓間の離開には脛骨に対する腓骨の外方・後方変位、外旋が関与し、
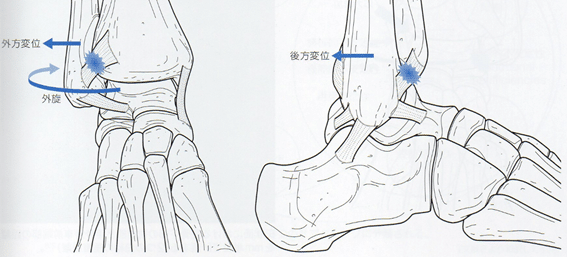
なかでも前下脛腓ligの切除は、腓骨の外旋不安定性増大との関与が示唆される。
CAI側では健側に比べ、腓骨は前方変位、あるいは後方変位しているとされているが、その見解は一致するに至っていない。さらに、健側に比べ腓骨が脛骨に対して外方変位しているとされる。これは前下𦙾腓jt幅を拡大させ、距腿jtにおける距骨の安定性を低下させる可能性がある。
距腿jt
距腿jtの安定性障害の原因となる足関節外側lig損傷では前距腓ligの単独損傷が最も多く、次いで前距腓lig・踵腓ligの複合損傷が多い。前距腓ligが損傷すると、距腿jtの前方不安定性が生じる。踵腓ligの複合損傷でも前方不安定性は増加するが、臨床的に前方不安定性の程度のみで前距腓lig単独損傷と前距腓lig・踵腓ligの複合損傷を鑑別するには難しい。また、この前方不安定性は底屈位で増大する。
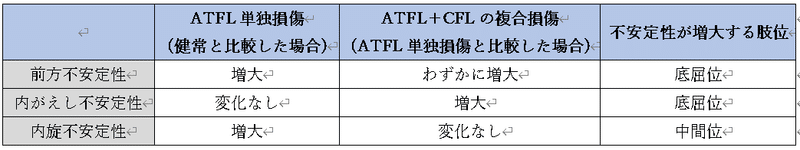 距腿jtの内がえし不安定性は前距腓lig損傷では認めず、踵腓ligの複合損傷で認めることが多い。この内がえし不安定性は底屈位で増大傾向を示す。一方、距腿jtの内旋不安定性は前距腓lig単独損傷で認められ、踵腓ligの複合靱帯での増大は認めない。この内旋不安定性は底背屈中間位で増大傾向を示す。前下脛腓lig損傷例でも内がえし不安定性を認めるとされる。これらの知見はいずれも屍体研究によるものだが、実際の足関節外側lig損傷患者においても同様の傾向を認め、このような異常キネマティックスが距骨内側の軟骨障害への進展に関与する可能性がある。
距腿jtの内がえし不安定性は前距腓lig損傷では認めず、踵腓ligの複合損傷で認めることが多い。この内がえし不安定性は底屈位で増大傾向を示す。一方、距腿jtの内旋不安定性は前距腓lig単独損傷で認められ、踵腓ligの複合靱帯での増大は認めない。この内旋不安定性は底背屈中間位で増大傾向を示す。前下脛腓lig損傷例でも内がえし不安定性を認めるとされる。これらの知見はいずれも屍体研究によるものだが、実際の足関節外側lig損傷患者においても同様の傾向を認め、このような異常キネマティックスが距骨内側の軟骨障害への進展に関与する可能性がある。
CAI側では脛骨に対する距骨の位置が、健側に比較して前方に平均約1.0㎜変位している。
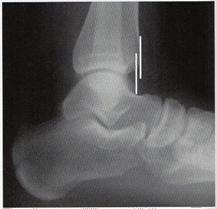
この距骨の前方変位は背屈運動に伴う距骨後方滑り制限の一因である可能性がある。
距骨下jt
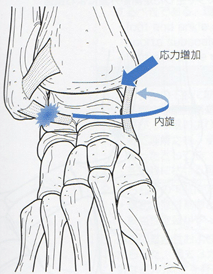
距骨下jt不安定性は診断が難しく、定義が明白ではないものの、足関節の不安定性を考える上で無視することはできない。距骨下jtの外側安定性を担う踵腓ligは足関節内がえし捻挫時に損傷することは知られているが、頸ligや骨間距踵ligも半数以上の割合で合併損傷するという研究結果もある。近年の研究では、前距腓lig・踵腓ligの複合損傷例の28.8%で頸ligの損傷を認めた。特に頸ligや骨間距踵ligの損傷は足関節のgiving wayとも関係するとされる。
踵腓ligは距骨下jtの安定性に寄与しており、踵腓ligの切除によって距骨下jtの内がえし不安定性が背屈位で特に増大する。加えて、距骨下jtの内外旋方向の不安定性も生じるとされる。一方、頸ligや骨間距踵ligの切除でも距骨下jtの不安定性は生じるものの、その方向に一致した見解は得られていない。これらは屍体研究による知見だが、足関節内がえし捻挫の後遺症であるCAI症例において距骨下jtの内旋増大を認めるとする報告もあり、距骨下jtの不安定性はCAIに関与している可能性は高い。
慢性足関節不安定症(CAI)
CAIの定義
CAIは足関節内がえし捻挫の後遺症であり、機能的不安定性、機能的不安定性、これらの複合に分類されるが、
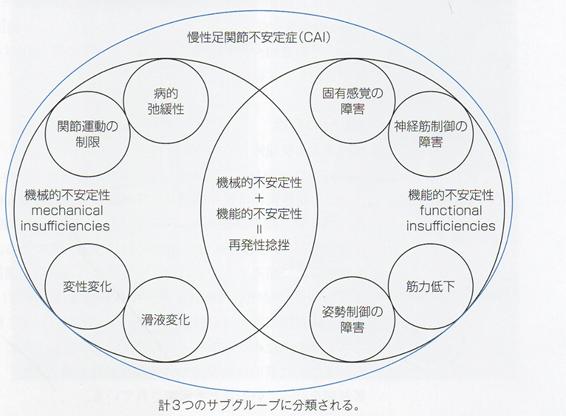
機能的不安定性、主観的不安定性、再発性捻挫、これらの複合の分類もある。
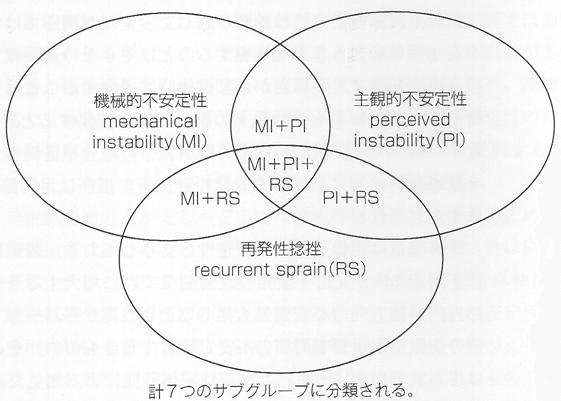
近年は表1に示した基準の使用が推奨されるが、上図のモデルの理解もCAIの機能障害を把握するうえで重要である。
CAIの原因
足関節内がえし捻挫後の捻挫再発の危険因子の一つとして、初回の足関節内がえし捻挫の重症度が重度ではなく中等度であることが報告されている。また、初回の足関節内がえし捻挫の急性期に①40㎝台からの片脚着地動作およびdrop vertical jumpを遂行困難であること、受傷半年後の時点で②star excursion balance test

の後外側へのリーチ距離短縮とテスト時の股・膝・足関節の屈曲角度の低下、③機能障害評価の一つであるFAAMの点数が低いこと、の3点がCAIへ進行する予測因子とされる。そのため、足関節内がえし捻挫受傷後は、急性期から動作パターンや姿勢制御の改善を目的として股jtや膝jtにも注目すべきである。
CAIの病態
バランス機能障害
CAIでは静的および動的なバランス機能の障害を認める。急性の足関節内がえし捻挫後には健側のバランス機能障害を認めるものの、CAIにおけるバランス機能障害に関連する因子には、①足関節外側靱帯や関節包の求心性神経線維の損傷、②足底感覚の低下、③体性感覚入力障害による視覚情報への依存、④足関節背屈可動性制限、⑤足関節外がえし筋力の低下、が挙げられる。そのため、バランス機能の改善には多因子へのアプローチが必要である。また、代償的に股jtや体幹の筋活動を増大させ、股jt戦略による姿勢制御を行っていることも示唆されている。
固有受容感覚機能障害
CAIでは足関節の固有受容感覚が障害される。特に足関節の底屈・内がえし方向への関節位置覚が低下する。これは遅い角速度(<2°/s)かつ自動運動でより顕著に認められる。実際の動作における足関節運動の角速度は速いため、遅い角速度における関節位置覚障害の解釈には注意が必要である。
筋機能障害
CAIでは、足関節を強制的に内がえしさせた際の長腓骨筋の反応時間が遅延するとされる。また、足関節内がえしの増大を予防するための保護的な戦略として、歩行時の長腓骨筋の筋活動が増大すると報告されている。一方、歩行や着地動作での長腓骨筋の活動減少は、足関節のgiving wayに関与している可動性がある。
CAIでは求心性の足関節外がえし筋力の低下を認める。一方、求心性の足関節内がえし筋力の低下も報告されており、足関節内がえし捻挫の危険因子の一つとされる。荷重位での下腿の外方への傾斜は、足圧中心を外側に変位させることで、急激な足関節内がえし運動筋力が誘発する可能性があるが、
この運動連鎖の制御には遠心性の足関節内がえし筋力が要求される。また、CAIでは股jt外転・外旋筋力の低下も認めるため、股jt周囲筋に対する機能評価も必要である。
異常キネマティックス
CAIではさまざまな動作において異常キネマティックスを認め、足関節のgiving wayや捻挫の再発を誘発すると考えられている。CAI症例は歩行時に足関節や前足部の内がえし、下腿の外旋が増大し、足関節背屈が減少する。他のスポーツ動作でも足関節内がえしの増大などが観察されている。また、歩行やランニング時に足圧中心の外側変位を認め、足関節内がえしが生じやすくなっていると推測される。また、異常キネマティックスは股jtにおいても認められ、ストップや切り返し動作において股jtの屈曲や外転の増大が報告されている。
足部アーチの低下障害(ハイアーチ)
基本的知識
足部アーチの低下障害(ハイアーチ)は、足部内側縦アーチの上昇や足部外側縦アーチの低下として表される。Charcot-Marie-Tooth病などの神経筋疾患や遺伝性の要因による発生もみられるが、足部・足関節におけるさまざまな機能低下の結果として生じる場合も多い。
足部内側縦アーチ上昇の発生機序
足部内側縦アーチの上昇は、主に距骨下関節内がえし、ショパール関節内がえし・内転、第1リスフラン関節底屈によって生じる。
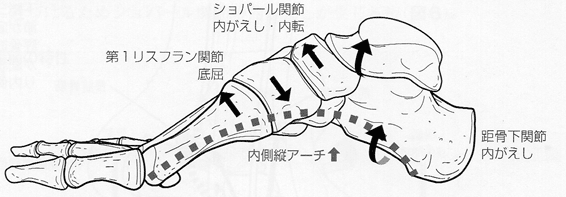
異常な内側縦アーチ上昇の主な原因は、靱帯や筋などの静的・動的支持機構の短縮・癒着などによる伸張性の低下や機能不全である。
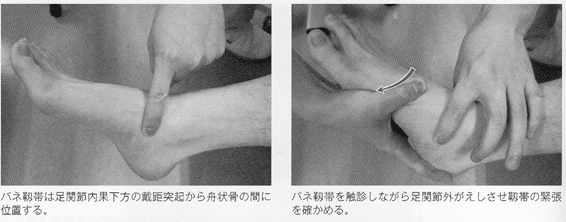
足部内側縦アーチを支持する静的組織としては、足関節内側側副lig(三角lig)、バネlig(底側踵舟lig)、長・短足底ligなどがある。三角ligは大きく脛舟部、脛腫部、脛距部の3線維に分けられ、脛舟部は舟状骨粗面、脛腫部は踵骨載距突起と隣接する側面に付着する。三角ligは主に距骨下jtの外がえし制動に寄与する。バネligは踵骨と舟状骨を連結し、三角ligと同じく距骨下jtの外がえし制動に貢献する。これらの靱帯の短縮・癒着によって伸張性が低下した場合、距骨下jtの外がえしは制限され、足部内側縦アーチの低下が妨げられる。
動的支持組織では、前脛骨筋や後脛骨筋、長趾屈筋、下腿三頭筋と足底腱膜が足部内側縦アーチの上昇に関与する。前脛骨筋は脛骨遠位から舟状骨に停止し、距舟jtの内がえしと内転に作用する。後脛骨筋は踵骨および距骨を介して内側・中間・外側楔状骨に付着するため、収縮によってショパールjtはロックされ、足部剛性が高まる。長趾屈筋は、歩行中に一定の等尺性収縮を行うことで足部内側縦アーチの保持に関与する。足底腱膜は踵骨結節内側から前足部を結ぶ強固な腱膜で、荷重時の足底面を形成することで足部アーチの保持に貢献する。足底腱膜は下腿三頭筋と腱組織が一部連続しており、下腿三頭筋の伸張性低下に付随して緊張が高まるため、下腿三頭筋の短縮は足部内側縦アーチ上昇を招く。屍体足でハイアーチモデルを作製した研究では、前脛骨筋や後脛骨筋、長趾屈筋、下腿三頭筋の過度な牽引によって足部アーチが上昇することが示された。これら足部外在筋の過剰な収縮は、足部内在筋の機能が低下した際にMTPjtの安定性向上の代償として生じるとされる。また、下腿三頭筋の伸張性低下により足関節背屈制限が認められると、前脛骨筋よりも長腓骨筋の働きが優位となり、第1中足骨を底屈方向に強く牽引するため、足部内側縦アーチが上昇しやすくなる。
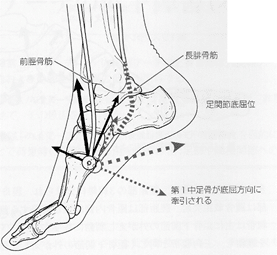
足部外側縦アーチの発生機序
足部外側縦アーチの概要
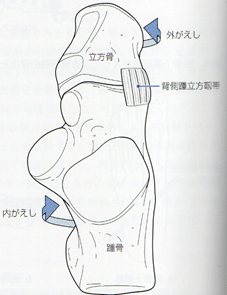
足部外側縦アーチは荷重時の衝撃吸収や足部推進の機能を担い、踵骨、立方骨、第4・5中足骨から構成され、距骨下jtや井立方jt、外側リスフランjtを形成する。
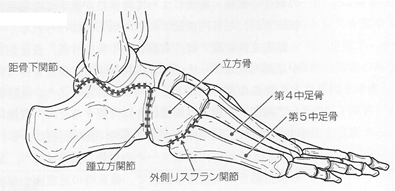
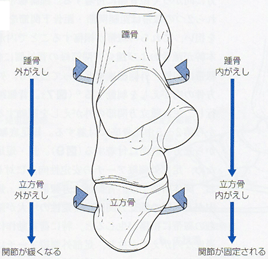
距骨下jtは主に内がえし・外がえしの運動を行い、踵腓ligや三角lig(脛腫部)、骨間lig、頸部ligが運動を制動する。骨間ligや頸部ligは内がえし・外がえし方向ともに制動作用を有する。距骨下jt はショパールjtの位置関係に影響を与えるため、距骨下jtの肢位により外側縦アーチを構成する踵立方jtの可動性は変化する。踵立方jtはショパールjtの外側構成要素であり、踵骨と立方骨の関節面はわずかに凹凸面を有し、滑りに抵抗する構造のため、可動性に乏しい。この関節運動は、背側踵立方lig、二分lig、長・短足底ligによって制動される。これらの靱帯は主に立方骨の内がえしを制動する。踵立方jtの運動は距骨下jt運動に連動し、踵骨外がえし位で関節は緩まり、踵骨内がえし位で関節は固定される。
外側リスフランjtは立方骨の遠位面と第4・5中足骨底との間で形成され、背側・底側中足ligによって制動される。第2・3中足骨に比べて底背屈方向の可動性は大きく、衝撃収縮や後足部から前足部への骨に比べて底背屈の可動性は大きく、衝撃吸収や後足部から前足部への荷重伝達の役割を担う。
足部外側縦アーチ低下の発生機序
足部外側縦アーチ低下は、主に距骨下jtおよびショパールjtの内がえし、外側リスフランjtの背屈によって生じる。
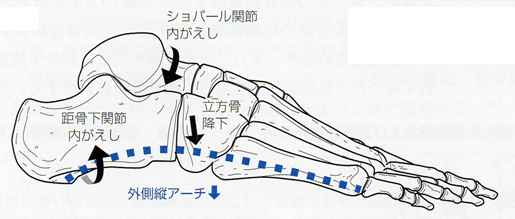
過度な距骨下jtの内がえしは距骨下jtの関節軸を垂直方向へ変位させ、足趾を足部長軸に対して平行に近づけるためショパールjtの内がえしが生じる。
足部外側縦アーチの静的支持組織は、主に前距腓ligや踵腓lig、二分lig、背屈踵立方lig、長・短足底ligなどである。などである。前距腓ligは外果前縁から前内方に向かって距骨頸に付着する。踵腓ligは外果から踵骨外側へ付着する。これら2つの靱帯は距腿jt・距骨下jtを含めた足関節複合体の内がえし制動を担い、これらの靱帯が損傷することで内がえしは増大する。二分ligは本幹が踵骨および踵立方jt縁の背外側に付着するY字型の束状組織である。靱帯は内側・外側線維束となって広がり、外側線維束が踵立方jtにおける立方骨の内がえしを制動する。
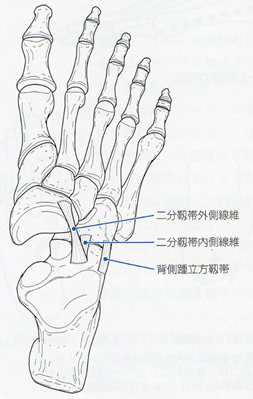
背側踵立方ligは踵立方jtの背側を走行し、主に踵立方jtの外がえしを制動する。
長足底ligは踵骨粗面から第2~5中足骨底に付着する。短足底ligは、長足底ligの前方かつ深部から立方骨底面に付着する。
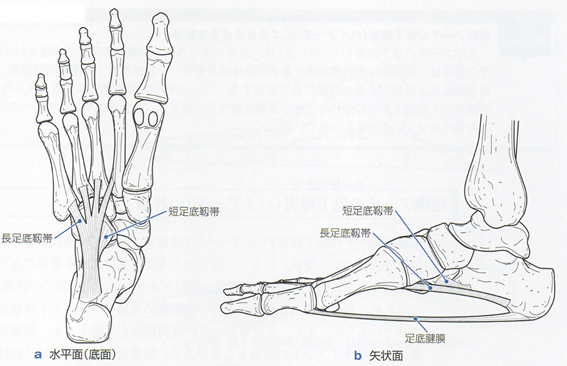
長・短足底ligは踵立方jt面と直行するため、足部外側縦アーチの安定性向上に対して優れた構造を有している。なお、屍体研究では、外側踵立方ligや長・短足底ligの切離によって、足関節内がえし時の踵立方jt不安定性の増大が確認されている。よって、これらの靱帯に損傷が生じると、特に荷重動作において距骨下jtや踵立方jtの過度な内がえしが生じ、足部外側縦アーチは低下する。
足部外側縦アーチの動的支持組織としては、足部外在筋である長・短腓骨筋や小趾外転筋の働きが重要となる。長腓骨筋は腓骨頭から短腓骨筋の上部を覆い、立方骨の腓骨筋腱溝を通って第1・2中足骨底および内側楔状骨に付着する。長腓骨筋の収縮は第1・2中足骨や内側楔状骨を内がえしさせ、中足部の剛性を高める。また、歩行中期には距骨下jtを外がえし方向に牽引することで足部柔軟性を高め、衝撃吸収に貢献する。短腓骨筋は腓骨遠位外側から長腓骨の下面を通り、第5中足骨底に付着する。長腓骨筋と同じく歩行立脚中期の距骨下jt外がえし作用を有するが、長腓骨筋よりもその作用は大きく、外側縦アーチの安定化により貢献すると考えられている。これらの長・短腓骨筋の機能不全は、歩行立脚中期の距骨下jt外がえしが減少し、外側縦アーチが低下しやすくなるといえる。小趾外転筋は、踵骨隆起から第5基節骨底の外側縁に停止し、外側縦アーチの上昇に寄与する。
足部アーチの低下障害(ハイアーチ)の評価
足部アーチの低下障害(ハイアーチ)は荷重位で特徴が顕著になるため、荷重位での評価が主となる。しかし、荷重位と非荷重位の比較も重要であり、関連する各関節のアライメントや可動性評価は欠かせない。荷重位での評価として、立位単純X線による画像評価のほか、立位の足部アライメント評価法が提唱されている。また、近位関節からの運動連鎖を考慮すると、膝関節や股関節の回旋アライメントの評価も必要である。関節可動性の評価は、距腿関節や距骨下関節のほか、踵立方jt、ショパールjt、第1リスフランjtなどの評価が必要であり、下腿三頭筋・長腓骨筋・後脛骨筋の伸張性は足部アーチの低下障害(ハイアーチ)に直接的に関与するため、これらの評価も行う。
荷重位でのアライメント評価
単純X線画像評価(荷重位)
荷重位単純画像では、内側縦アーチの上昇や外側縦アーチの上昇や外側縦アーチの低下の客観的評価が可能である。
踵骨傾斜角
側面像にて踵骨下端を通る像と第5中足骨頭を通る線がなす角度。踵骨傾斜角の増加は足部内側縦アーチの上昇を意味する。
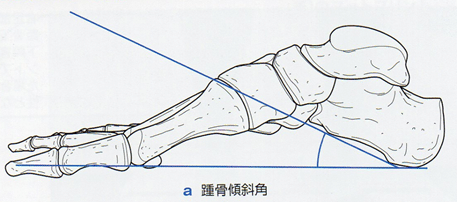
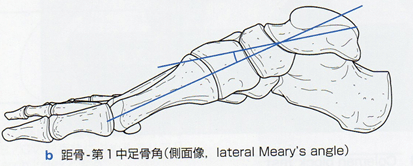
距骨-第1中足骨角(側面像、lateral Meary’s angle)
側面像にて距骨長軸と第1中足骨長軸のなす角度。lateral Meart’s angleの増加は足部縦アーチの上昇を意味する。
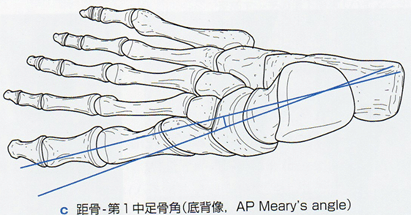
距骨-第1中足角(底背像、AP Meart’s angle)
底背像にて距骨長軸と第1中足骨長軸のなす角度。AP Meary’s angleの増加は足部内側縦アーチの上昇を意味する。
立位アライメント評価
自然立位評価
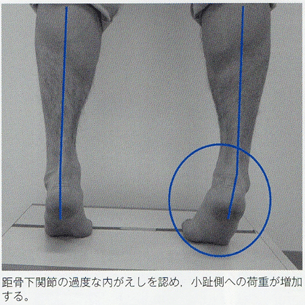
自然立位評価は、臨床的な指標として欠かせない。足部アーチの低下障害(ハイアーチ)では、前方より自然立位を関節した際に踵骨内側の突出が観察されるthe ‘peek-a-boo’heel signが特徴的である。
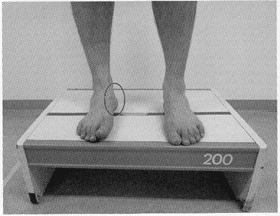
このサインが陽性の場合、距骨下関節の内がえしやショパールjtの内がえし・内転が生じている可能性が高い。The Foot Posture Indexも自然立位における後足部評価に有用である。
Coleman block test
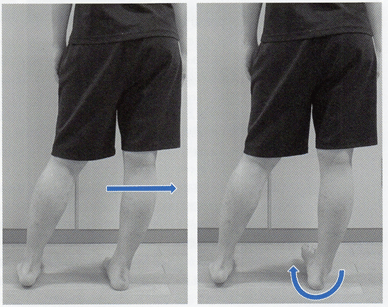
自然立位評価にて足部アーチの低下障害(ハイアーチ)が示唆された場合、前・中足部のみに荷重することでアーチの柔軟性や可動性を評価することで可能である。この評価法はColeman block testとよばれ、1㎝程度の台に第4・5中足骨(前足部外側列)を乗せた立位肢位をとる。
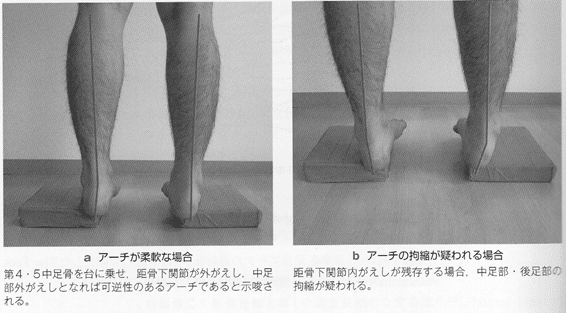
この際、アーチが柔軟であれば、距骨下jtやショパール関節の外がえし、第1リスフランjtの背屈が生じ、内側縦アーチの低下を認める(上図左)。一方、このテストによって足部アーチの変化を認めない場合は、中・後足部の拘縮が疑われる(上図右)。
フットプリント
フットプリントは足底面にインクを塗り、紙の上で左右均等に荷重した際の足跡から足部アライメントを推定する方法である。フットプリントを用いた客観的指標の一つとしてarch indexがある。
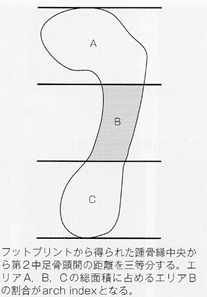
arch indexはフットプリントから得られたかかと後縁中央から第2中足骨頭間の距離を三等分(A~C)した際の、総面積に占めるエリアBの割合である。足部アーチの低下障害(ハイアーチ)ではエリアBが小さくなるため、arch indexも小さくなる。

arch height index
Williamsらはarch height indexの値が0.377以上を足部アーチの低下障害(ハイアーチ)と定義した。しかし、この値のみで足部アーチの低下障害(ハイアーチ)と判断するには信頼性が乏しいため、他の評価と組み合わせて判断することが好ましい。
非荷重でのアライメント・可動性評価
非荷重位にて各関節の可動性を評価することで、アーチの可逆性や内側縦アーチ上昇、外側縦アーチ低下の原因をより詳細に推測することが可能となる。
下腿
下腿アライメントは、主に水平面における回旋アライメントを評価する。
距腿jt
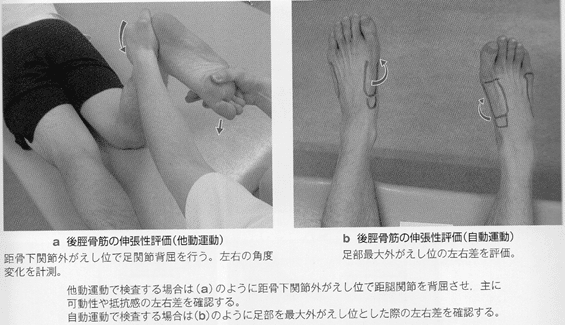
下腿三頭筋の伸張性低下などによる距腿jtの背屈可動性障害は足部アーチ低下障害(ハイアーチ)の原因となる。自動・他動運動とも評価し、自動運動だけでなく、他動運動でも可動性に問題があるかを確認する。
距骨下jt
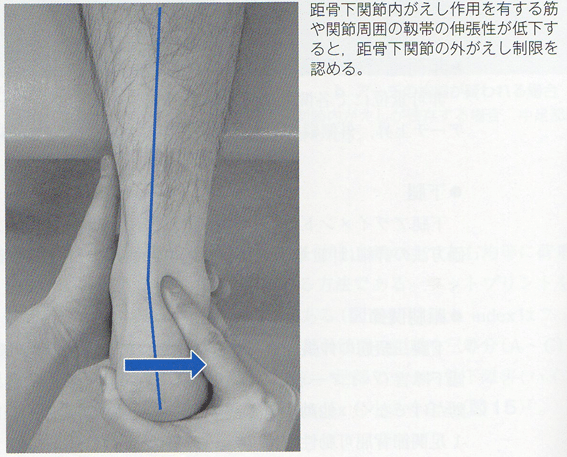
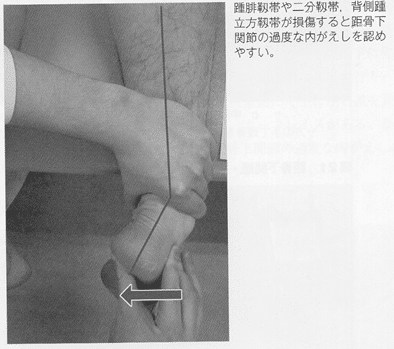
足部アーチの低下障害(ハイアーチ)では、距骨下関節は過度に内がえしし、外がえし可動性が低下している例が多い。可動性評価は、腹臥位で距骨を把持し、踵骨を外がえし・内がえし方向に動かして確認する。
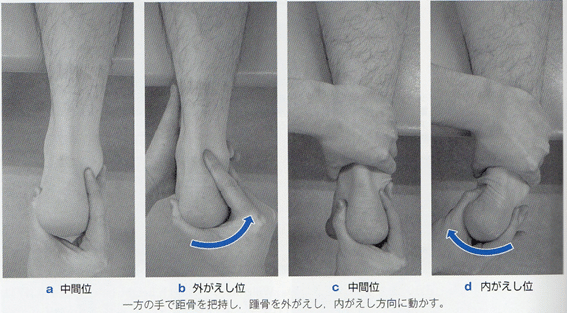
内側縦アーチが上昇している例は、三角ligやバネlig、後脛骨筋などの伸張性低下に伴う外がえしの制限を認める。
外側縦アーチが低下している例では、過度な内がえしアライメントを生じやすい。
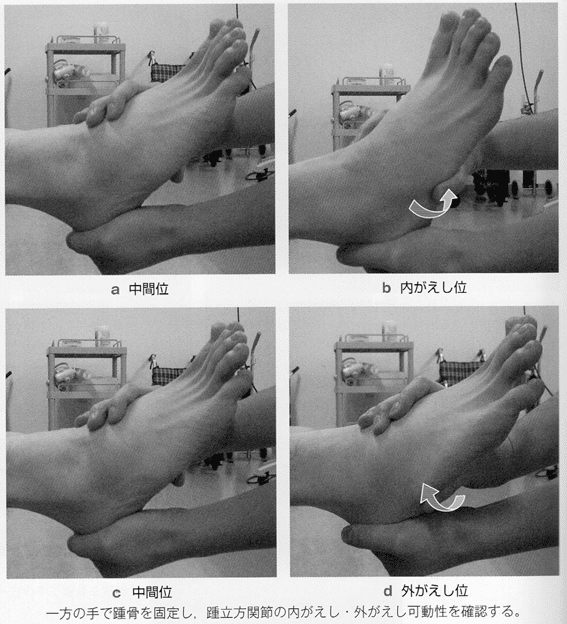
踵立方jt
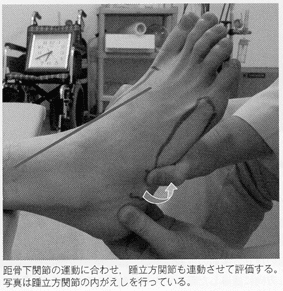
踵立方jtの可動性は、距骨下jtのアライメントに影響を受ける。そのため、距骨下jtアライメントを変化させた際の可動性評価も行うとよい。踵立方jtの可動性評価は、固定した踵骨に対して踵骨に対して立方骨を外がえし・内がえし方向に動かして確認する。
一方、距骨下jtアライメントを変化させた際の踵立方jtの可動性評価では、一方の手で踵骨を外がえしもしくは内がえし方向に誘導した際の立方骨可動性を確認する。
リスフランjt
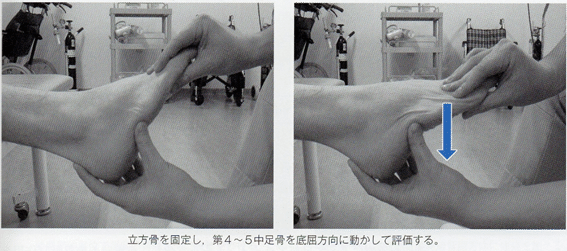
足部アーチの低下障害(ハイアーチ)では、第1リスフランjtの底屈が生じるため、背屈可動性の評価が求められる。また、第4・5中足骨の過度な背屈は外側縦アーチの低下を招くため、これらの背屈可動性評価も必要である。評価は、一方の手で立方骨を把持し、第4・5中足骨の底屈方向の可動性を確認する。
母趾伸展テスト
母趾伸展テストはウインドラス効果が正常に機能しているかを評価するテストである。足部アーチの低下障害(ハイアーチ)では足底腱膜は短縮しているため、母趾伸展時の抵抗感は強くなり、足底腱膜の疼痛を認めることもある。
筋機能検査
長・短腓骨筋の機能は足部外側縦アーチの動的安定性にとって重要である。足関節外側lig損傷者を対象とした研究では、足部アーチの低下障害(ハイアーチ)を有する患者の存在や長腓骨筋の筋力低下、歩行時の長腓骨筋収縮タイミングの遅延などが報告されている。このように長・短腓骨筋の機能低下は足部の動的な不安定性を増大させ、足部外側縦アーチの低下に関連する。
長・短腓骨筋の機能評価は非荷重位と荷重位に分けて行う。非荷重位では足関節外がえし方向への自動運動や抵抗運動にて主に左右差を評価する。荷重位での代表的な筋機能評価法として、カーフレイズがある。長・短腓骨筋の筋不全例では、踵を挙上した際に距骨下jtの過度な内がえしが観察される。
運動連鎖による影響
足部アーチの低下障害(ハイアーチ)は膝jtや股jtなどの近位関節のアライメントや可動性の異常によって生じることもある。例えば、過度な股jt外旋は、下腿外旋と足部の内がえしを生じさせ、足部内側縦アーチの上昇、外側縦アーチの低下につながる。このような異常アライメントが慢性化することで足部アーチによる衝撃緩衝作用は失われ、足部にかかる負担は大きくなる。
適切な治療によって足部アライメントを正常化し、荷重時の衝撃吸収作用を改善させ、足部や隣接関節への負担軽減を図る。
足部アーチの低下障害(ハイアーチ)の治療
距腿jt
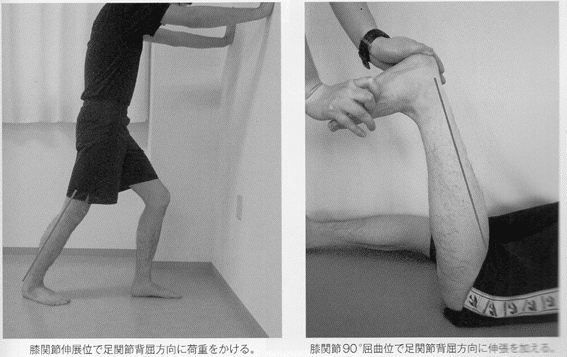
下腿三頭筋の伸張性低下に伴う距腿jtの背屈可動制限は足部アーチの低下障害(ハイアーチ)を生じやすいため、距腿jtの背屈可動性を改善するために下腿三頭筋の伸張性改善を行う。下腿三頭筋を構成する腓腹筋・ヒラメ筋は膝jt肢位によって伸張されやすい筋が変化するため、膝伸展位および膝90°屈曲位での足関節背屈による伸張を行う。
距骨後方滑りに対しては徒手療法が有効である。
距骨下jt・踵立方jt
距骨下jtに対しては、外側縦アーチ低下の原因となっている距骨下jt内がえし位を改善するため、主に外がえし可動性向上を目的に治療を行う。三角ligやバネlig、後脛骨筋などの伸張性低下を認めた場合、直接その組織に対して徒手的に圧迫や伸張を繰り返す。
踵立方jtの治療は踵骨を把持して距骨下jtを外がえしさせ、関節が動きやすい肢位で立方骨を外がえし方向に動かして可動性改善を図る。
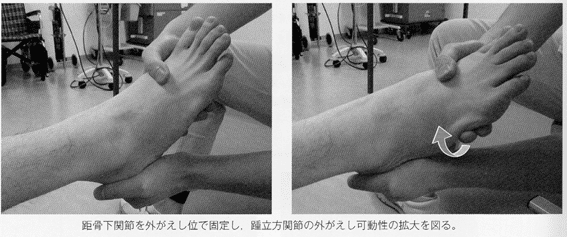
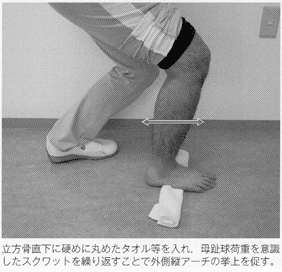
これによって、荷重時に距骨下jtは外がえし方向に誘導され、足部外側縦アーチの上昇が促される。また、踵立方jtにおける立方骨の低下に対しては、タオルなどを立方骨の下に置いた状態でのランジ動作などが有効である。
外側リスフランjt
外側リスフランjtの底屈可動性は、評価時とおなじく徒手的に立方骨を把持して第4・5中足骨を底屈方向に動かしながら改善を図る。
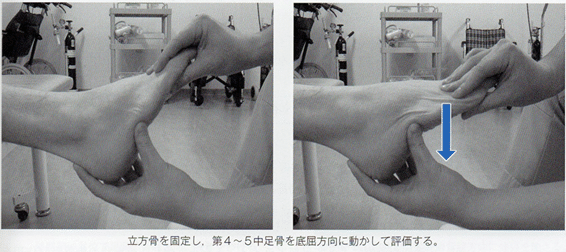
足部アーチの低下障害(ハイアーチ)では、外側リスフランjtは背屈位となりやすいため、底屈可動性の改善は外側縦アーチの低下を修正するうえで重要である。
第1リスフランjt
第1リスフランjtの背屈可動性は、評価時と同じく徒手的に内側楔状骨を把持して第1中足骨を背屈方向に動かしながら改善を図る。
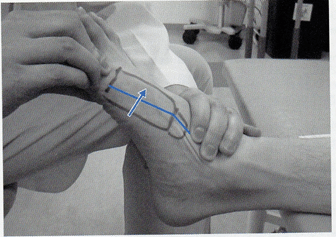
足部アーチの低下障害(ハイアーチ)では第1リスフランjtは底屈位となりやすいため、背屈可動性の改善は内側縦アーチの柔軟性の観点からも重要である。
外側縦アーチ機能改善を目的としたアプローチ
外側縦アーチ機能の改善を目的として長・短腓骨筋の筋力トレーニングを実施する。長腓骨筋トレーニングは、長腓骨筋の走行に沿ってチューブを巻、足関節の底屈とショパールjtの外がえし運動を行う。
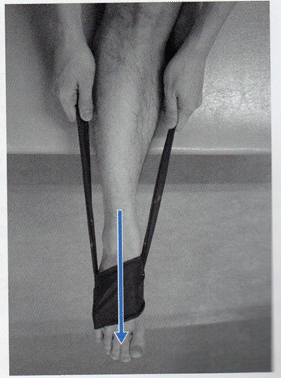
この際、ショパールjtの過度の外転が生じないよう注意しながら行うことがポイントである。短腓骨筋のトレーニングや小趾外転筋を含めた足部内在筋のトレーイングとしては、ショートフットエクササイズが重要である。
引用・参考文献
根地嶋誠:外反母趾および偏平足と靴、理学療法 37巻7号、2020年7月、P605~613
片寄正樹監)、小林 匠他):足部・足関節理学療法マネジメント、MEDICAL VIEW、2020年
この記事が気に入ったらサポートをしてみませんか?
