【原発】【福島】甲状腺がん「被曝との関連無し」の虚妄
被曝によるリスクは確実にある
東電福島第一原発事故を受け、事故当時18歳以下だった福島県民を対象に行われている甲状腺検査をめぐり、県の県民健康調査検討委員会内に設けられた甲状腺検査評価部会は6月3日、2014(平成26)、2015(平成27)年度に実施した二巡目検査の結果について「現時点で甲状腺がんと放射線被曝の関連は認められない」とする中間報告を公表した。一巡目検査の結果をまとめた2015年の報告書に引き続き、原発事故との因果関係を否定する内容となったが、この中間報告に違和感を唱える専門家は少なくない。
甲状腺検査は、震災発生の2011(平成23)年3月11日時点で18歳以下だった福島県民を対象に同年10月から2014(平成26)年3月末まで実施された先行検査(一巡目検査)からスタート。以降は一巡目検査の対象者に、原発事故直後に生まれた県民(2011年4月2日から2012年4月1日までに生まれた人)を加え、これまでに二巡目検査(2014、2015年度)と三巡目検査(2016、2017年度)を終え、現在は四巡目検査(2018、2019年度)が行われているところだ。検査は、対象者が20歳になるまでは2年ごと、それ以降は5年ごとに行われる。
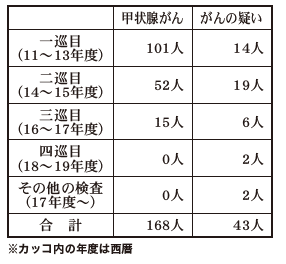
この間、甲状腺がん、あるいはがんの疑いと診断された人数は別表の通り。計211人の中には、県が行っている甲状腺検査とは別の検査でがんの疑いと診断された2人も含まれている。
甲状腺検査評価部会が6月3日に公表した中間報告は、二巡目検査の結果をまとめたものだ。ただ、公表時点では「甲状腺検査本格検査(検査2回目)結果に対する部会まとめ(案)」となっていた。正式な報告書ではなく「案」を示したのは、同部会員に表現等で問題がないかチェックしてもらう必要があったからだという。同部会長の鈴木元氏(国際医療福祉大学クリニック院長)が強調していたのは「言い回しは修正するが、内容が変更されることはない」というものだった。中間報告は今後、部会員の「ここはこういう書き方の方がいい」といった指摘を踏まえ、鈴木氏が正式な報告書としてまとめ上げ、県民健康調査委員会に提出されるという。
以下「案」の段階ではあるが、重要部分を抜粋する。
《先行検査における甲状腺がん発見率は、わが国の地域がん登録で把握されている甲状腺がんの罹患統計などから推計される有病率に比べて、数十倍高かった。本格検査(検査2回目)における甲状腺がん発見率は、先行検査よりもやや低いものの、依然として数十倍高かった。
地域別の悪性ないし悪性疑いの発見率について、先行検査で地域の差はみられなかったが、性、年齢等を考慮せずに単純に比較した場合に、本格検査(検査2回目)においては、避難区域等13市町村、中通り、浜通り、会津地方の順に高かった。
しかし、悪性ないし悪性疑いの発見率には多くの要因が影響していることが想定される(後略)》
《これらの検討の結果より、性・検査時年齢の他、検査実施年度、細胞診実施率、先行検査からの検査間隔、先行検査での細胞診実施の有無など多くの要因が悪性ないし悪性疑いの発見率に影響を及ぼしていることが考えられる。従って、甲状腺がん発見率と線量との関連を検討するためには、これらの要因を制御するための解析をする必要がある。
線量としては、暫定的に原子放射線の影響に関する国連科学委員会(UNSCEAR)で公表された年齢別・市町村別の内部被曝を考慮した推計甲状腺吸引線量を用いた。その結果、線量と甲状腺がん発見率に明らかな関連はみられなかった》
《一次検査の結果での精密検査が必要となるB判定の割合や悪性ないし悪性疑いの発見率は、事故当時の年齢、二次検査時点の年齢が高い年齢層ほど高かった。これは、チェルノブイリ事故後に低い年齢層により甲状腺がんが多く発見されたものと異なっている。年齢の上昇に伴いがんが見つかることは、一般的ながんの発症と同様である。
男女比がほぼ1対1となっており、臨床的に発見される傾向(1対6程度)と異なる。潜在癌で見つかる場合や、年齢が低いほど男女比が小さくなる傾向などの報告もあるが、男女比と被曝との関係についての評価は今後の課題として残されている。
悪性ないし悪性疑いの発見率を単純に4地域で比較した場合においては、差があるようにみえるが、それには検査実施年度、先行検査からの検査間隔など多くの要因が影響しており、それらの要因を考慮した解析を行う必要がある。
発見率に影響を与える要因を可能な限り調整し、暫定的に年齢別・市町村別UNSCEAR推計甲状腺吸引線量を用いて行った線量と甲状腺がん発見率との関連の解析においては、線量の増加に応じて発見率が上昇するといった一貫した関係(線量・効果関係)は認められない。
よって、現時点において、甲状腺検査本格検査(検査2回目)に発見された甲状腺がんと放射線被曝の間の関連は認められない》
2015(平成27)年に公表された一巡目検査の結果をまとめた中間報告でも、甲状腺がん、あるいはがんの疑いと診断された人数(当時112人。その後115人に増えた)が《わが国の地域がん登録で把握されている甲状腺がん罹患統計などから推定される有病率に比べて数十倍のオーダーで多い》としながら「原発事故による被曝の影響で甲状腺がんが増えたとは考えにくい」と結論付けていたが、それから4年経った今回も結論は同じだった。
中間報告の公表後に行われた会見では、記者から「放射線被曝の影響でないとするなら、甲状腺がん、あるいはがんの疑いと診断された人が200人以上いる理由は何か」という質問が出たが、前出・甲状腺検査評価部会長を務める鈴木氏は
「20~30年後に見つけるはずだった甲状腺がんを今見つけている早期発見の考え方がある。一方、過剰診断の可能性もあり、どちらが正しいかは結論付けられないし、早期発見と過剰診断の割合がどれくらいあるかも現時点では分からない」
と述べるにとどめた。さらにはこうも語っていた。
「現時点で『甲状腺がんと放射線被曝の関連は認められない』という結論を出したが、それをもって『放射線被曝の影響が未来永劫見られない』と結論付けたわけではない。これからも調査・解析は続けていくべきだと思う」
この答えに、別の記者が「県民はいつか放射線被曝の影響が出るかもしれないという宙ぶらりんの状態に置かれている」と指摘すると、鈴木氏は次のような見解を示した。
「原発事故当時1~5歳くらいの子どもが最も放射性ヨウ素を甲状腺に取り込みやすいので、放射線被曝の影響が出るとすれば、この年齢層が高校生くらいになったときだと考えられる。もし、この年齢層で全く影響が出なかったら、放射線被曝による甲状腺がんの増加はなかったと自信を持って言えると思う」
要するに「甲状腺がんと放射線被曝の関連は認められない」という表現は不適切で、正しくは「関連は分からない」と言わなければならないのだ。そのうえで、今後も検査を継続すべきと鈴木氏は述べているわけだが、中間報告の中身もさることながら、今回のようなやり方でこの後も検査を続けても有益な結果が得られるかは疑問、としている専門家は少なくない。
ふくしま共同診療所(福島市)院長で医師の布施幸彦氏は、今回の中間報告を読んでこんな感想を抱いたという。
「一番の問題点は、UNSCEAR(アンスケア)がまとめた推計甲状腺吸引線量を用いて解析を行ったことです」
アンスケア(国連科学委員会)が2013年にまとめた報告書は被曝線量を推計して健康リスクを評価したものだが、国や県は「国連機関による科学的かつ中立的な評価」と位置付けるものの、その内容は「福島県ではチェルノブイリ原発事故で観察されたような甲状腺がん多発を考慮に入れる必要はない」とか「放射線によるがん発生率の上昇が認識可能なレベルになるとは予測しておらず、短期間における原発事故の健康影響は精神衛生や社会福祉に関するものであった」などと被曝の危険性を低く見積もっている。
この報告書が公表されると、多くの科学者が批判の声を上げたが、
「そういう報告書を前提に解析すれば、そこから導き出される結果も信用に足るものとは言えないのではないか」(布施氏)
実は、アンスケアの2013報告書を解析のベースに用いたことについては、中間報告の公表後に開かれた会見でも記者から疑問視する質問が相次いだ。すなわち「アンスケアの放射線量は不確かだ」「不確実性の高い放射線量をもとに市町村別の被曝線量を見たところで限界があるのではないか」という記者の問いに、前出・鈴木氏はこう答えている。
「今使える推計甲状腺吸引線量はアンスケアのものしかなく、中間報告の中でも、あくまで『暫定的』と断っている」
これに対し、布施氏は厳しい見解を示す。
「一巡目検査では甲状腺がんの発生に地域差が出て、それがSPEEDI(スピーディ)の結果と合致することも見て取れた。しかし、アンスケアの2013報告書を前提にすると地域差が出ず、一巡目検査を終えてから二巡目検査を受けるまでにどれくらいの期間が開いていたかという検査間隔で違いが出てしまう。検査間隔が開けば甲状腺がんの発生数が増えるのは当然だ。さらに言うと、本来は推計値ではなく個人の被曝線量をもとに解析すべきなのに、県は弘前大学被ばく医療総合研究所の床次真司教授が原発事故直後に住民一人ひとりの甲状腺被曝調査を始めると『不安をあおることはやめてほしい』と中止させた。県は貴重なデータ収集の機会を奪い、そのせいで推計値を使って解析せざるを得ない状況にあるのです」
アンスケアの2013報告書を用いた時点で、中間報告は不確実性の高い内容になってしまっている、というわけだ。
ある研究者は匿名を条件に、チェルノブイリ原発事故を例に今回の中間報告に異論を唱える。
「中間報告には『チェルノブイリでは低年齢層に甲状腺がんが多発したが、福島では年齢が上がるほどに甲状腺がんが増えている』という趣旨の記述があるが、これは明らかに間違いです。チェルノブイリでも年齢が上がるほどに甲状腺がんは増えている。チェルノブイリにおける甲状腺がんで、診断時10歳以下の発生件数はかなり少なかった。そもそも低年齢層での発生自体が、チェルノブイリ原発事故前は全くと言っていいほどなかった。だからショッキングだったのです。『低年齢層で多発した』という記述はウソです。おそらく『小児甲状腺がん』という言い方が誤解を与えるのでしょう。チェルノブイリにおける甲状腺がんは、事故当時未成年だった人が成人になってから見つかったものです」
そのうえで、この研究者はチェルノブイリにおける甲状腺がんと放射線被曝の関連をこう説明する。
「チェルノブイリ原発事故の被災国では、現存するセシウム汚染から初期の放射性ヨウ素も含む被曝を割り出すトロスペクティブ評価法を開発したが、日本ではまだ紹介されていない。また、チェルノブイリ被災地では日本のように甲状腺がんと各人の被曝線量との相関関係を議論していない。『汚染度の高い地域に甲状腺がんが多い』ということは言えるが、細かい比較はしていない。そもそも被曝線量と甲状腺がん発生には個人差があるので、比較しても無駄なのです」
汚染度の高い地域にいた人は、汚染度の低い地域にいた人よりリスクが高い――という極めてシンプルな考え方で議論を進めた方がいいということだ。
もっとも、大なり小なり被曝したことを踏まえれば、科学者が甲状腺がんと放射線被曝の関連を延々と議論するより、住民にとっては政治決定の方が大切と、この研究者は強く主張する。
「被曝の影響が少しもないとは言い切れない以上、すべての症例を救済する、これがチェルノブイリ法の考え方です。なぜなら、誰も『この人の甲状腺がんは放射線被曝が原因だ』と証明することはできないからです。原爆が落とされた広島も長崎も、公害に見舞われた水俣も、因果関係の議論に被害者が深入りしたため、決着に時間を要したように見える。必要なのは科学者ぶった人たちのエンドレスな議論ではなく『疑わしければ救う』という政治決定だと思う。チェルノブイリでは、その政治決定をしたのです」
原発事故から8年以上経った今も甲状腺がんと放射線被曝の関連を議論しているのはナンセンスで、疑わしいのは事実なのだから、政治決定で必要な救済策を講じるべき、という指摘は合点がいく。
いわき市で子どもの甲状腺検査を無料で行っている、たらちねクリニック(NPO法人いわき放射能市民測定室たらちね)院長の藤田操医師も、甲状腺がんと放射線被曝の関連が分からないことを前提に甲状腺検査の継続を訴える一人だ。
「放射線被曝の影響は大人より小さな子どもに出やすい。にもかかわらず、医師会等では『韓国で甲状腺検査を行ったところ、過剰診断で見つける必要のないがんを多数見つけ混乱に陥った』とか『他の疾患で亡くなった人でも、1割の人に甲状腺がんが見つかる』として甲状腺検査のデメリットを指摘している。しかし、どちらのケースも被曝リスクがないことを前提としていること、福島の子どもたちは実際に被曝していること、子どもは大人と違い放射線の影響を受けやすいこと等々を踏まえると、甲状腺検査のデメリットを指摘するのは不適切だと思います」
県や医師会は〝大人を物差しとする基準〟を持ち出すが、それを子どもに当てはめるのは筋違い、というわけだ。
そのうえで、藤田医師は甲状腺検査の必要性をこのように説明する。
「甲状腺検査と放射線被曝の関連が分からない状況で間違いなく言えることは、被曝によるリスクは確実にあり、とりわけ小さな子どもはリスクが高いことです。だから、甲状腺検査は今後も続けるべきだ、と。スクリーニング検査は4~5分で終わり、被験者に害は及ばないわけですから、デメリット云々を言う方がおかしいと思います」
甲状腺検査のデメリットについては、2016(平成28)年に検査縮小論が浮上し、県や県立医大に「縮小ではなく、むしろ拡充すべきだ」という意見が寄せられるなど、大きな論争が巻き起こった。その際、デメリットとは具体的に何なのかを県も県立医大も言及しなかったため厳しい批判にさらされ、以降、デメリットや縮小論が表立って語られることはなくなっていた。
ところが6月3日の甲状腺検査評価部会では、中間報告の公表に加えて甲状腺検査のデメリットを具体的に盛り込んだ「甲状腺検査のお知らせ文改訂案」も示されたのだ。
以下、重要部分を抜粋する。
《デメリットとしては、一生気づかずに過ごすかもしれない無害の甲状腺がんを診断・治療する可能性や、治療に伴う合併症が発生する可能性、結節やのう胞が発見されることにより不安になるなどの心への影響が考えられます。
一般的には、がん検診として甲状腺超音波検査による甲状腺がんの集団スクリーニングを行うことは、メリットよりデメリットが上回るため推奨されておりません》
この内容に強く反発するのが、2016(平成28)年に検査縮小論が浮上した際、県庁に駆け付け内堀雅雄知事宛てに検査拡充の要望書を提出した河合弘之弁護士(東京都千代田区、さくら共同法律事務所)だ。河合弁護士は、国や東電を相手取り全国各地で起こされている訴訟の代理人を務めるなど、反原発活動を展開していることで知られる。
「県は検査を受けることのデメリットばかり強調するが、受けないことのデメリットを深刻にとらえていない。もし検査を受けずに甲状腺がんの存在を見過ごせば、手遅れになって最悪死に至る可能性もある。もしデメリットの方が大きいと最初から分かっていたら、これほど大規模な検査を始める必要はなかったはずだ。それを今になってデメリットを強調し、検査縮小に向かおうとするのは、都合の悪いデータが集まっては困るからではないのか。これでは原発事故をなかったことにしよう、忘れさせようとしている国・東電の姿勢と同じではないか」(河合弁護士)
河合弁護士がとりわけ違和感を覚えると語るのが「無害の甲状腺がんを診断・治療する可能性」という部分だ。
「そういうことを言うなら、まずはこの間、無害の甲状腺がんを切除した事実があるのか示してほしい。もしそういう事実があるなら、手術を受けた人を『自分はそうだったのか』と苦しめてしまうことを県は認識しているのか。逆に、そういう事実がない中で言っているのだとすれば、手術を行っている県立医大に対して非常に失礼な話だと思う」(同)
そんな河合弁護士が主張するのは甲状腺検査の継続と拡充だ。
「県がやるべきことは、なるべく多くの人に検査を受けてもらい、さまざまなデータを蓄積し、甲状腺がんと診断された人には適切な治療を施す――これに尽きます。もしデメリットがあるというなら、カウンセリングなどの丁寧な対応をすればいいんです。このまま検査を受けることのデメリットが受け入れられてしまったら、国や県に〝必要な対策を講じない口実〟に使われかねない。それだけは、絶対に避けなければなりません」
検査が縮小されれば甲状腺がんが見つかる可能性も低くなる。そうなると、本来講じられるべき対策が後手に回ったり、全く講じられない恐れも出てくる。患者やその家族にとって、これほど不幸なことはない。
二巡目検査が終わってから今回の中間報告が公表されるまでの期間を考えると、三巡目検査の結果がまとまるのは2年後、すなわち震災・原発事故から10年経ったタイミングであろう。そこでも、これまでと変わらず「甲状腺がんと放射線被曝の関連は認められない」とする報告を示すのはいい加減やめるべきだ。せめて「関連は分からない」という言い方に改めたうえで、国や県に講じるべき対策を提言するくらいの気構えを今後の甲状腺検査評価部会には望みたい。
さらに、甲状腺検査について積極的に語ろうとしない内堀知事には縮小に傾くのではなく、得意の発信力を駆使して、しっかり検査を受けることを呼びかけていただきたい。
HP
https://www.facebook.com/seikeitohoku
https://twitter.com/seikeitohoku
よろしければサポートお願いします!!