
麻酔科専門医試験2022年(第61回) 口頭試問 (解答例)
はじめに✏️
本noteは第61回(2022年度)麻酔科専門医試験の口頭試問の解答例を独自に示したものです。できる限り解答例については参考文献・出典など明記しておりますが、解答の正誤・根拠などにつきましては補償できかねますのでご自身でご確認ください。麻酔科専門医試験の合格への一助となりましたら幸いです。
口頭試問対策・参考書📕
毎日の麻酔業務で考えていることに加えて、ペインクリニック、集中治療などの領域の範囲も聞かれるので包括的に学習する必要があります.
口頭試問対策は言葉キーワード🔑がすらすら出てくることが重要なので質疑応答形式で誰かと一緒に練習するのが良いと思います.
▶︎ガイドラインについて
また麻酔科学会からでているガイドラインは特に読み込んで理解する必要があります(2022年の専門医試験で聞かれたガイドラインを下記に示します).
📗ガイドライン📗
・📕日本版敗血症診療ガイドライン2020
(https://www.jsicm.org/news/news210225.html)
・📕「術中心停止に対するプラクティカルガイド」
(https://anesth.or.jp/files/pdf/practical_guide_for_central_arrest.pdf)
・📕MEPモニタリング時の麻酔管理のためのプラクティカルガイド(https://anesth.or.jp/files/pdf/mep_monitoring_practical_guide.pdf)
・📕COVID-19 感染既往患者の待機手術再開時期に関する提言(https://anesth.or.jp/users/news/detail/5e86be3b-f6cc-491c-9ded-79b41b002544)
・📕日本麻酔科学会気道管理ガイドライン 2014
(https://anesth.or.jp/files/pdf/20150427-2guidelin.pdf)
・📕安全な麻酔のためのモニター指針
(https://anesth.or.jp/files/pdf/monitor3_20190509.pdf)
・📕神経障害性疼痛薬物療法ガイドライン 改訂第2版
(https://www.jspc.gr.jp/Contents/public/kaiin_guideline06.html)
・📕安全な鎮静のためのプラクティカルガイド
(https://anesth.or.jp/files/pdf/practical_guide_for_safe_sedation_20220216.pdf)
・📕産科危機的出血への対応指針 2022
(https://www.jsog.or.jp/activity/pdf/shusanki_taioushishin2022.pdf)
・📕2022 年改訂版非心臓手術における合併心疾患の評価と管理に関するガイドライン(https://www.j-circ.or.jp/cms/wp-content/uploads/2022/03/JCS2022_hiraoka.pdf)
▶︎問題集について
口頭試問の問題集いくつかありますが以下2つはやりました。ただ優先順位としてはガイドラインをしっかり押さえたり過去問を抑える方が優先だと思います。それで余裕があったら実力試しみたいな形で使いました。
試験当日の流れ🏠
①最初に決められた時間位全体の集合場所に集まります。
②その後、グループごとにエレベーターにのって試験会場の一室(ホテルの個室)に移動します。
③部屋の前の椅子で【口頭試問前の事前情報用紙】を渡され5分間で部屋に入る前に確認します(書き込みもできます)。
④時間になったら部屋の中に入り試験管2人と口頭試問が始まります。
⑤早く口頭試問が終わっても時間になるまで部屋に待機して時間になったら退室となります。
2022年度は口頭試問が2問あり、対側の部屋の前で同様に5分間の【口頭試問前の事前情報用紙】確認と入室しての口頭試問を行い終了となりました。
【症例1-1】 病的肥満症例
【口頭試問前の事前情報用紙】
78 才の女性。身長 160 cm、体重 105 kg、BMI 41
大腿骨転子部骨折で救急搬送翌日、整復術が予定された
病歴 高血圧 カルシウムチャネルブロッカー服用アレルギー 無
睡眠時無呼吸 有 CPAP 使用マランパチ分類 Ⅲ
甲状オトガイ間距離 5 cm
全身麻酔導入後に大腿神経ブロックと外側大腿皮神経ブロック施行予定
1)麻酔導入①【酸素化】全身麻酔導入にあたり、肺内の酸素含量を増加させようと思います。方法もしくは観察項目を 3 つ述べてください。
(解答例)
方法:①純酸素投与(3-5分) ②深呼吸を促す(three breath) ③頭高位
観察項目:①Et O2(80%以上を確認)②矩形波 ③フィット/リークを確認
②【酸素濃度】
マスクを密着して 3 分以上純酸素で呼吸させ脱窒素が完了しました。カプノグラム は矩形波で、呼気終末炭酸ガス分圧は 40 Torr を示しています。呼気終末酸素濃度は何パーセント程度を示していると期待されますか。その理由も述べてください。理想肺として答えてください。
(解答例)Et O2 95%程度(酸素消費量VO2分だけEtO2が低くなる)
📘参考:酸素消費量VO2📘
(InO2 – EtO2)× MV = VO2 ・・・① (MV: 分時換気量)
↑吸気と呼気の O2濃度差に分時間気量をかけたものが酸素消費量になる.
純酸素で十分に換気され、呼吸数10回、一回換気量8ml/kgと仮定すると
MV=IBW×(8ml/kg)× RR=22×1.6×1.6×8ml/kg×10回=5.6 L ・・・②
VO2=250ml/min・・・③と仮定すると (DO2 1000ml/min SvO2 75%)、①②③より
(InO2 – EtO2)×MV =VO2
(1-EtO2)×5600ml=250ml
→EtO2=約0.04-0.05=4-5% つまり InO2よりもEtO2は5%程度低くなる。
📘参考:理想体重(IBW)📘
(1)BMI 理想値22から算出→ IBW=身長(m)×身長(m)×22
(2)Predicted body weight
男性(kg): 50.0+0.91×[身長(cm)-152.4]
女性(kg): 45.5+0.91×[身長(cm)-152.4]
③【換気困難】
静脈内に薬剤は投与せず、吸入麻酔薬のみで緩徐導入を開始しました。意識が消失すると同時に換気ができなくなりました。マスク換気を改善させる手段を 4 つ述べてください。
(解答例)
(1)両手法(二人法)によるマスクフィットの改善
(2)マスクバンドの使用
(3)筋弛緩薬の投与
(4)経鼻経口エアウェイの挿入
気道を確保するため、まず初めに両手でマスクホールドをして 20 cmH2O で陽圧換気を行いました。その時の動画を提示します。麻酔科医の手は映らないように撮影しています。スライド 1 を提示する。
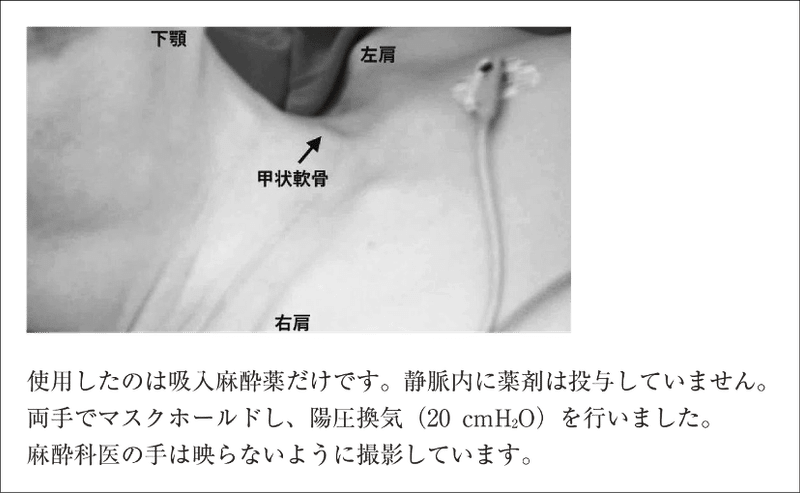
④【声帯閉鎖】
陽圧換気に合わせ、映像に示す動きが認められました。カプノグラムの波形は V3 です。気道異物はなく、この段階でSpO2 は 100%を保っています。原因と対策を述べてください。
(解答例)
所見:胸骨上窩の陥没(上気道閉塞)
原因:緩徐導入による浅麻酔による声門閉鎖
(または舌根沈下による上気道閉塞)
対策:①CPAPの付与・継続、②筋弛緩薬の投与、③laryngospasm notchの刺激、④プロポフォールなど鎮静薬の投与
筋弛緩薬の投与でマスク換気が可能になりました。
⑤【気管挿管】
これよりビデオ喉頭鏡を用いて気管挿管を行います。動画を見てください。スライド 2 を提示する。
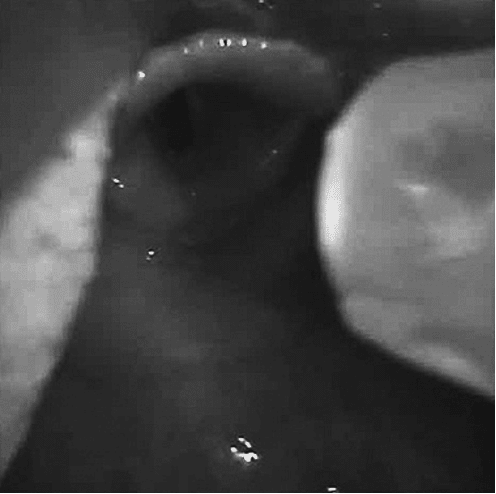
気管チューブを進めることができません。原因と解決策を述べてください。気管チュ ーブは左側にベベルがある標準的なチューブを用いています。
(解答例)
所見:声門上右側にチューブがひっかかり進まない。喉頭室に先端が迷入している。
解決策:一度チューブを引き抜いて喉頭展開を再度行い、左側よりでチューブを進める(チューブ先端が見えるように)。ベベルの向きを調整したり先端を確認して声門を通過させる。
スライド 3 を提示する。
⑥【喉頭の解剖】
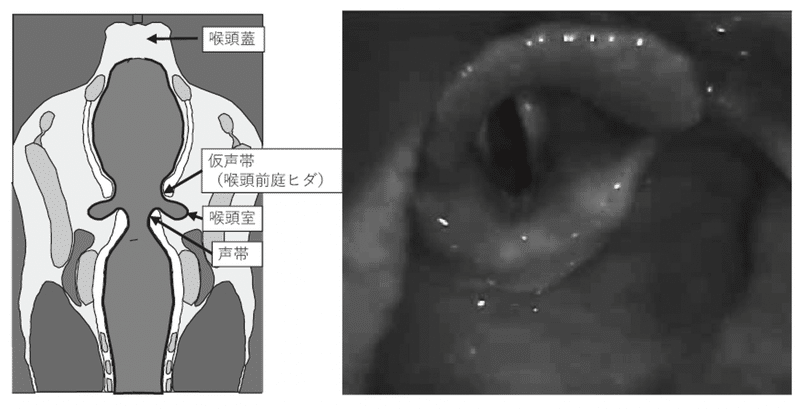
スライドを示します。左側の図は喉頭の前額断を示しています。声帯は水平ではなくカタカナのハの字のような構造をしています。また、声帯と仮声帯の間に喉頭室という空間があります。麻酔科医は気管チューブが喉頭室に陥入しないよう注意する必要があります。
右図はビデオ喉頭鏡の映像です。右喉頭室の入口部を指で示してください。
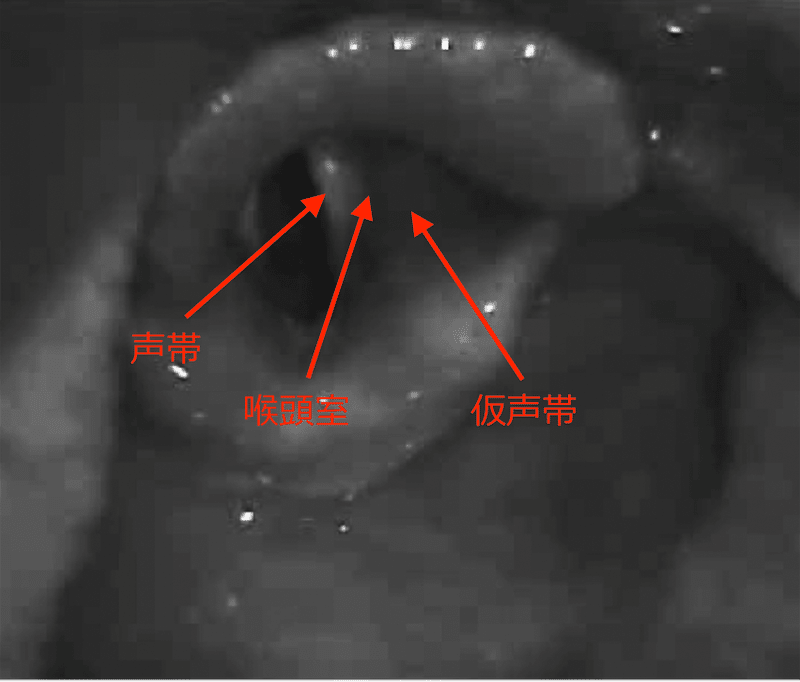
スライド 4 を提示する。
⑦【大腿神経】
スライドを示します。気管挿管が終了し、0.5%レボブピバカイン 10 ml をエコーガイド下に大腿神経ブロックを行います。大腿神経の外周を指で追ってください。
⑦【大腿神経】スライド 5 を提示する。
⑧【腸骨筋膜面】マーク A から B までの区間の腸骨筋膜面を指で追ってください。
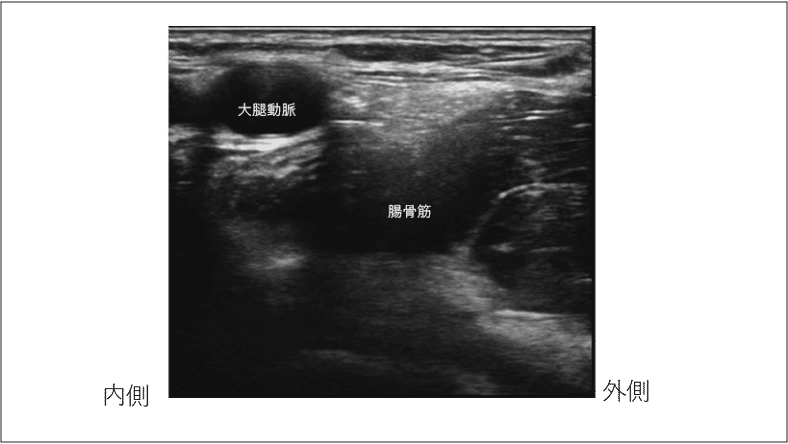


2)術後
⑨【病棟へ帰室】
手術は昼前に終了しました。抜管後、一般的な術後の患者管理に加え、この症例 で注意することを 2 つ挙げ、それぞれに対策を述べてください。
(解答例)
①高度肥満かつ睡眠時無呼吸症候群の合併があるため術後の舌根沈下や無気肺などによる低酸素血症に注意する。対策はヘッドアップの体位や十分な覚醒、CPAPの使用など。
②気管挿管時に声門を傷つけている可能性があり、嗄声や声門閉鎖に注意する。抜管後の上気道閉塞の確認や気管支ファイバーで声門の動きを確認する。
⑩【1 ヵ月後】
1 ヶ月後に主治医より連絡がありました。手術終了後より患者は声がかすれ、息がもれて咳ができないと訴えています。実は気管チューブが喉頭室に陥入した時、無理に押し込んでいました。患者への説明をお願いします。
(解答例)麻酔の担当をした〇〇です。喉のかすれ、息切れについてですが、麻酔の導入の際に挿管チューブという人工呼吸器の管を入れる際に難渋しました。その際に声門の付近で多く操作したため声門を傷つけてしまった可能性がありそれが今回の症状の原因である可能性があります。症状自体の経過は追わせていただき、耳鼻科の先生に併診していただき経過を見させていただくことになると思います。いつ治るかなど具体的なことは言えませんが、症状については一緒に確認させていただけましたら幸いです。
【症例 1-2】 非 ST 上昇型心筋梗塞患者の CABG
【口頭試問前の事前情報用紙】
63 歳女性、身長 155 cm、体重 85 kg(BMI 35.4 kg/m2)
現病歴:3 か月前から階段昇降時の胸部圧迫感があった。本日朝就寝中に左鎖骨周囲の強い痛みを自覚し、改善しないため救急要請をした。病院到着時、症状は改善傾向でありバイタルサインも保たれていた。
既往歴:慢性閉塞性肺疾患(COPD)、糖尿病 生活歴:喫煙 3 年前まで約 40 年間 1 日 20 本内服薬:メトホルミン、エソメプラゾール
吸入薬:チオトロピウム、サルメテロールアレルギー:なし
バイタルサイン:意識清明、体温 36.8℃、呼吸数 18 回/分、心拍数 90 回/分、血圧150/95 mmHg
病院到着時の身体診察では特に異常を認めませんでした。救急外来での検査結果をスライド 1 に提示します。スライド 1 を提示する。
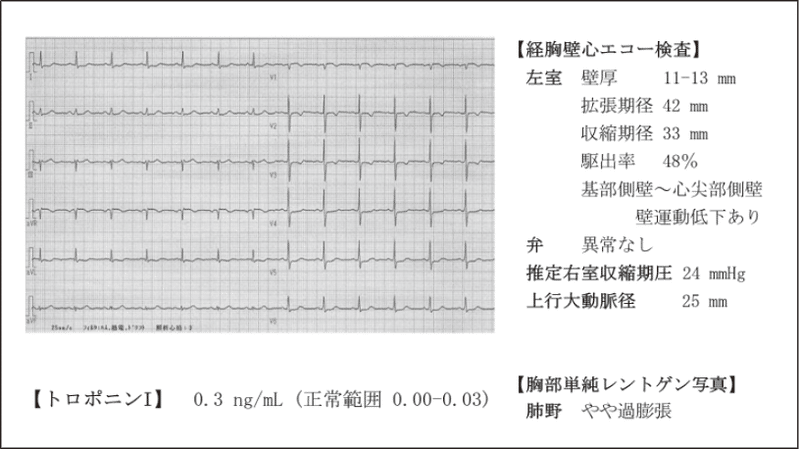
読み終わったら合図をしてください。
1)術前評価
①【診断】この時点で最も可能性の高い診断名を述べてください。
(解答例)
急性心筋梗塞
(aVRのST上昇とII,III,aVFのST低下、胸部誘導での広範なST低下)
:①主幹部LMT梗塞または②LV全体の心内膜虚血(重症3枝病変や貧血、ショックなど)が疑われる心電図.
※【症例1-2】非ST上昇型心筋梗塞患者のCABGとなっていますが,
aVRのST上昇の心電図所見だと思います.
緊急で冠動脈造影検査を行ったところ、3 枝病変を認めました。
その後 ICU に入室し、3 日後にオフポンプ冠動脈バイパス術の予定となりました。術前検査の結果をスライド 2 に提示します。読み終わったら合図をしてください。スライド 2 を提示する。

②【麻酔科術前訪問】
ここまでの情報から、心臓以外の患者の問題点を 4 つ挙げ、それぞれの問題点に ついて術前訪問で確認すべき問診または診察内容を 1 つ述べてください。
麻酔科術前訪問の結果をスライド 3 に提示します。読み終わったら合図をしてください。

(解答例)
(1)糖尿病:血糖値、内服薬、インスリンの使用の有無、低血糖発作の有無(2)内頸動脈狭窄:失神歴の有無、狭窄による症状の有無
(3)肺気腫病変:喫煙歴、痰の量、Hugh-Jones分類
(4)肥満(BMI35):睡眠時無呼吸の有無(日中の眠さなど)・CPAPの使用の有無、気道評価(Mallampati分類、開口、頸部可動域の確認など)
その他の問診・診察事項には問題がありませんでした。
2)麻酔管理
③【麻酔導入時の注意点】
この患者の問題点に沿って、麻酔導入時に起こりうる事態を 3 つ述べてください。
(解答例)①心筋梗塞、②脳虚血、③挿管・換気困難
スライド 4 を提示します。読み終わったら合図をしてください。

④【麻酔導入方法】
麻酔導入方法を「気道確保管理」「モニター・ライン」「導入薬」に分けて具体的に述 べてください。
(解答例)
①気道確保管理:十分な前酸素化(Et O2 80%以上、フィッティング)、ビデオ喉頭鏡・エアウェイの準備
②モニター・ライン:麻酔導入前に動脈圧ラインを局所麻酔使用し確保する、脳虚血モニターとしてNIRSを、心筋虚血モニターとして5極誘導心電図を使用する、中心静脈ラインや肺動脈カテーテルの留置でカテコラミン投与経路を確保する
③導入薬:ミダゾラム、フェンタニル、ロクロニウムを適宜少量ずつ投与し血圧低下に備える
麻酔導入後、マスク換気は可能でした。
挿管は、麻酔科専攻医 2 年目医師がビデオ喉頭鏡で試みましたが、声帯を確認で きず、喉頭蓋に沿って何とか挿管することができました。
しかし、正中 右上の歯のセラミックが 3 mm ほど欠けて、縦に割れ目ができてしまいました。
手術は胸骨正中切開で、両側内胸動脈と伏在静脈が採取され、ヘパリンを投与しACT を 350 秒以上にキープしました。
⑤【術中低血圧の初期対応】
心臓背面の観察のために心臓を脱転した時、急に収縮期血圧が 40 mmHg まで低 下しました。まず行うべきことを述べてください。
(解答例)脱転の解除を術者に依頼する
⑥【術中低血圧の原因】
心臓の脱転を戻しても収縮期血圧が 70 mmHg より上がってきません。 原因として可能性の高いものを 3 つ述べてください。
(解答例)
①心筋虚血による心機能低下
②循環血液量不足(解離・胸腔内などへの出血など)
③房室弁膜症の増悪(MR,TR)
④不整脈
⑤肺動脈血栓塞栓症
⑦【術中低血圧の原因検索】
低血圧の原因検索のためにすべきことを 3 つ挙げ、それぞれについて見るべき内 容を具体的に述べてください。
(解答例)
①経食道心エコー:左室の動き(収縮力)、大きさ(LV前負荷、RV前負荷)、弁膜症(MR、TRなど)の確認、右室の左室への圧負荷所見(肺動脈血栓塞栓症や肺高血圧)、大動脈解離の有無、胸水の有無
②圧モニターの値の確認 (CVP,PAP,ABP)
:Hypovolemia(CVP↓PAP↓ ABP↓)や右心室不全(CVP↑PAP↓ ABP↓)、左心不全(CVP↓PAP↑ ABP↓)などの鑑別
③心電図所見:P波の有無、HRの変化(Sinus node, AV nodeの虚血など)
④術野の確認:出血や心臓裏のガーゼによる心臓の圧迫など
原因検索の結果をスライド 5 に提示します。読み終わったら合図をしてください。

⑧【出血に対する対応】
優先すべき対応を 3 つ述べてください。
(解答例)
①術者に胸腔出血していることを伝え止血をお願いする
②輸液・輸血
③血管収縮薬で血圧を維持する
(④セルセーバー⑤血圧保てなければヘッドダウンでボリューム負荷など)
収縮期血圧は100 mmHgに回復し、再度の心臓脱転時にも血圧は安定するようになりました。
冠動脈吻合が行われ、手術は無輸血で無事終了し、術後 ICU に入室しました。 ICU 入室後も状態は安定しており、覚醒抜管も問題なく、その後の経過も良好です。 歯牙損傷以外、麻酔関連での明らかな合併症は認めません。
3)術後
⑨【術後説明】こちらの試験官を患者と見立てて、術後回診の際の患者への説明を行ってください。
(解答例)麻酔を担当しました麻酔科の〇〇です。まずは手術お疲れ様でした。麻酔中に歯牙損傷がありました。大変申し訳ありません。手術中に人工呼吸を行う際に挿管チューブという管を喉にいれます。その際に一定の頻度で歯が折れてしまうことがあり今回はそれが生じてしまいました。
⑩【麻酔合併症の対応】「歯の治療費は病院で負担してもらえるのでしょうね。」
(解答例)当院でしっかり処置治療を継続させていただきますが、その治療としては保険診療として患者様負担になります。偶発症・合併症といい医療行為を行う中で一定数は生じてしまう避けられないもので、医療ミスとは異なります。大変申し訳ありませんがご理解いただけますと幸いです。
【症例 2-1】 座位開頭脳手術時に発症した空気塞栓への対応
【口頭試問前の事前情報用紙】
71 歳女性。身長 156 cm、体重 62 kg。
1 年前にめまいの精査で偶発的に脳腫瘍を指摘された。経過観察されていたが腫瘍が増大傾向(1 年間で 27 mm から 40 mm)であったため手術の方針となった。
既往歴:20 年前より高血圧症治療薬イルベサルタン・アムロジピン合剤(アイミクスⓇ)内服、3 年前に臍ヘルニアに対して全身麻酔下手術(周術期に特記事項なし)
アレルギー歴:なし、喫煙歴:なし
血液・凝固機能検査
WBC 5450/μL、RBC 460×104/μL、Hct 39.2%、Plt 210×103/μL、PT 94.9%、APTT 33.2 sec、D-ダイマー0.5 μg/ml
生化学検査
TP 7.34 g/dL、Alb 4.28 g/dL、T-Bil 0.98 mg/dL、AST 25.0 U/L、ALT 18.1 U/L、ChE 391 U/L、γ-GTP 34.3 U/L、LDH 211 U/L、BUN 12.3 mg/dL、Cr 0.47 mg/dL、Glu 106 mg/dL、
十二誘導心電図:洞調律、左室肥大所見(V4-6 の R 波増高)
全下肢静脈超音波検査では異常所見(-)
身体所見:開口 2.5 横指、Mallampati 分類 Ⅳ、後屈制限はない、Allen テスト正常、心音・呼吸音:正常
脳神経外科からの手術時の依頼
・半坐位で頭頂部より開頭して手術を行う。
・術中に、術中運動誘発電位(motor evoked potentials:MEP)を測定する。
スライド 1 を提示する。

1) 術前患者管理と麻酔計画
①【術前の患者管理】
配布資料およびスライドから、この症例において、麻酔管理上の問題点、注意検討すべき点を 4 つ述べてください。
(解答例)
①坐位での手術:低血圧により脳血流が低下しやすい、空気塞栓の可能性
②左室肥大 /高血圧:ARB内服による低血圧のリスク、高血圧コントロール状況、左室肥大による心筋虚血のリスク
③MEPモニタリングを行う:筋弛緩・吸入麻酔の使用の制限、術野とBISモニターの装着の可否、術中覚醒のリスク
④開口制限・Mallampati 分類 Ⅳ:気道確保困難の準備
②【全身麻酔導入・維持、モニターの選択】
本症例の麻酔維持において脳神経外科の要望に対応するために、この症例で行うべき、全身麻酔導入・維持方法を使用薬剤および必要なモニターも含めて述べてください。
(解答例)
全身麻酔導入:フェンタニル、プロポフォール、ロクロニウムを用いて気管挿管を行う。挿管終了後スガマデクスによる筋弛緩のリバースを行いMEPが問題なく検出されるのを確認する。
維持方法:吸入麻酔、筋弛緩薬は使用せず、プロポフォール・レミフェンタニルによるTIVAの管理を行う。
必要なモニター:BISなどの脳波モニター。脳虚血を検出するため貼付可能であればNIRS。筋弛緩モニターを用いて十分に筋弛緩薬が拮抗されたことを確認する。
③【坐位体位による合併症対策】
半坐位で行う、脳外科手術時に生じる合併症を 2 つ述べてください。
(解答例)①空気塞栓 ②低血圧による脳虚血(得に分水嶺)
2) 全身麻酔導入・維持中の問題発生への対処
本症例では、プロポフォール、レミフェンタニル、ロクロニウムを使用して麻酔導入を行いました。気管挿管も問題なく実施され、麻酔維持は、ロクロニウムを使用しない全静脈麻酔で行いました。手術のために半座位体位を取った直後に、人工呼吸器の「ベローズ動作不良」アラームが鳴りました。
スライド 2 を提示する。

④【麻酔器の人工呼吸器トラブル】
この様な状況になると考えられる原因と対策を述べてください。
(解答例)呼吸回路からのリーク:
回路の接続部・蛇管の損傷・ソーダライムの緩み・カフ圧の確認
用手換気に切り替えて呼吸器のトラブルを確認などを確認する.
ベローズ動作不良アラームは気管チューブのカフ量不足によるリークであり、カフ 量を調整して改善しました。その後、手術は順調に進みました。
手術は、頭蓋骨が取り除かれ、MEP 測定のために大脳皮質刺激電極が設置され、 動作確認が行われています。
⑤【手術操作前の MEP 測定について】スライド 3 を提示する。
スライド 3 を示します。読み終えたら合図をしてください。

それぞれの質問について、解答してください。
(解答例)
1) 陽極 (陽極を脳表、陰極を頭皮上として陽極刺激)
2) 閾値上刺激を用いる
理由①体動や咬傷など不要な合併症を防ぐため
理由②最大上刺激だと強すぎるMEP刺激に反映されない神経損傷を見逃す可能性がある
3) 麻酔導入後、 侵襲的操作前に術側で記録された基準となる MEP 波形(筋弛緩を使用している場合は十分に拮抗する)
※健康側など手術の影響を受けないMEPはコントロールMEPと呼ばれる
📕参考文献:
MEPモニタリング時の麻酔管理のためのプラクティカルガイド(https://anesth.or.jp/files/pdf/mep_monitoring_practical_guide.pdf)
📘参考:閾値上刺激(suprathreshold stimulation)と最大上刺激(supramaximal stimulation)📘
・閾値上刺激:視認可能な MEP 波形が得られる最小の刺激強度(閾値)から 10—20%程度強い刺激強度で刺激すること
・最大上刺激:最大 MEP 振幅が得られる刺激強度である。刺激強度を上げても、それ以上に MEP の振幅増加が見られない刺激強度で刺激すること
ここから先は
この記事が気に入ったらサポートをしてみませんか?
