
完全寛解とMRD
白血病や悪性リンパ腫など血液悪性疾患の治療を受けると、治療が効いたかどうかの効果判定をします。
「病気を発症した時に少なかった血球が寛解導入療法後に回復してきた」、「治療を開始してLDHが下がった」、「はれていたリンパ節が小さくなった」
これらどれも治療は効いていると考えられます。
ただ身体中からどれくらい悪い細胞が減っているのかを確認したいですよね。
それらを確認するために、急性白血病なら骨髄検査、悪性リンパ腫ならCTやPET検査などで全身の画像検査を行います。
今回は特に急性白血病の完全寛解(CR)と検査精度についての話をします。
急性白血病の骨髄検査
急性白血病(骨髄性もリンパ性も含めます)に対しては最初に寛解導入療法を行います。この治療で(血液学的)完全寛解に入ることを目指します。
急性白血病とは病気を発症した時には、骨髄の細胞の内20%以上を白血病細胞が占めています。体の中には約1兆個の白血病細胞があるとされています。
血液学的完全寛解とは白血病細胞の割合が骨髄検査で5%以下になった状態です。数で言うと10億個以下になっています。
骨髄中の白血病細胞の割合は、骨髄をガラスに薄く塗って、顕微鏡越しに人の目で見て確認しています。
目で見れる限界が5%です。
つまり、顕微鏡を除いて骨髄を見ていても10億個以下になったかどうかしか分からず、10億個をちょっと下回った程度なのか、1000万個くらいまで減っているのか、0個まで達成できたのかは分からないのです。
人の目の限界です。

目で見て分かるくらい残っていれば、完全寛解に至っていないとして、抗がん剤の効きが悪いと判断します。再度完全寛解を目指して、寛解導入療法を行っていきます。
血液学的寛解に至っていれば、地固め療法に移っていきます。
MRD
目では見えない範囲で、つまり10億個以下で、白血病細胞が残っているかを調べる詳しい検査を一部の白血病では行えます。
白血病細胞が染色体の以上を持っている場合、FISH検査、PCR検査を行い、調べていきます。
どのような染色体異常があると調べられるかというと、例えば8番染色体と21番染色体の一部どうしが入れ替わったような異常、16番染色体の一部が逆向きになっている異常、フィラデルフィア染色体などです。
顕微鏡では見えなけれども、詳しい検査で検出される病変をMRD(微小残存病変または測定可能残存病変)と呼びます。
高感度の検査でMRDが検出されないほどの深い完全寛解を分子学的完全寛解と呼びます。
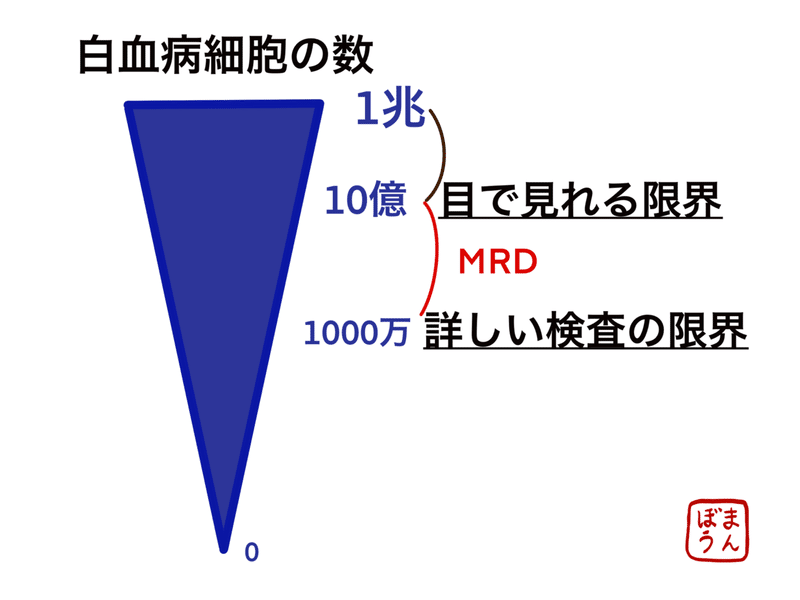
MRDを調べられる白血病においては、最も詳しくて100万-1000万個くらいまで詳しく調べる事ができます。
MRDが検出される(顕微鏡で見えなくても詳しい検査で残っている)ことをMRD陽性、詳しい検査でも検出されないほどとても少なくなっていることをMRD陰性と言います。
MRD陽性の方が、白血病細胞が多く残っているわけですから、再発率が高くなります。
フィラデルフィア染色体”陰性”急性リンパ性白血病のMRD検査
比較的最近の話題として、2019年より急性リンパ性白血病に対してフィラデルフィア染色体のような特徴的な染色体異常がなくてもPCRでMRDを調べることが保険診療でできるようになりました。(ただし2回まで)
196人の標準リスクのフィラデルフィア染色体陰性急性リンパ性白血病の成人患者を調べたドイツの前方視的研究では、寛解導入療法中の治療開始から11日目と寛解導入療法後の24日目にMRDが陰性であれば3年再発率0%であったとの報告があります(Blood. 2006)。
逆に治療開始後16週までMRD陽性であれば、3年再発率は94%でした。
11日目でMRDが陰性となった人は12%とのことでした。24日目では34%でした。
治療開始16週でMRD陽性の方は約3割ほどいたようです。
きれいに再発率が分かれています。
日本では、2回までした保険上測れませんので、何度も繰り返し測定することはできません。
日本で治療開始から11日目というタイミングで図ることはあまりありません。1回目は寛解導入療法が終わった時点で測ることが多いかと思います。
これらの検査結果をもとに、再発しやすさなどを考え、医師は治療戦略を立てています。
例えば化学療法でMRD陰性にならず、化学療法のみでは再発の可能性が高い時は、同種造血幹細胞移植まで行った方が良いと考えます。
病気を治すために、是非とも完全寛解に入りたいものです。
今回の血液関連の記事は役立ちましたでしょうか。役立ったという方、サポートで応援していただけると嬉しいです。
