血栓症がない、D-dimer上昇のCOVID-19感染に対する抗凝固療法について
血栓症が指摘されていないCOVID-19感染に対する抗凝固療法は予防目的の投与内容で十分かもしれません。
Therapeutic versus prophylactic anticoagulation for patients admitted to hospital with COVID-19 and elevated D-dimer concentration (ACTION): An open-label, multicentre, randomised, controlled trial. Lancet 2021 Jun 12; 397:2253.
(https://doi.org/10.1016/S0140-6736(21)01203-4)
COVID-19に対する抗凝固療法の研究で、治療目的の投与方法と予防目的の投与方法を直接比較した試験はありませんでした。本研究は、深部静脈血栓塞栓症ではない、Dダイマーが上昇しているCOVID-19感染症の入院患者を対象に、治療目的または予防目的の投与方法で比較を行ったオープンラベル試験です。
論文を解釈するときの注意点は、本研究前にすでに抗凝固療法を受けている症例が90-92%いる点です。このうち予防目的の投与内容が56-62%、それ以上の投与内容が29-35%います。
Participants 対象者
COVID-19感染者で入院治療を要する人で、D-dimerの値が正常上限を超えている人
除外基準は深部静脈血栓症の診断がついている人です。
中等度の症例(SpO2 94%未満、浸潤影>50%、呼吸回数30回以上/分)が80%以上含まれています。軽症は10-13%、重症は5-8%。
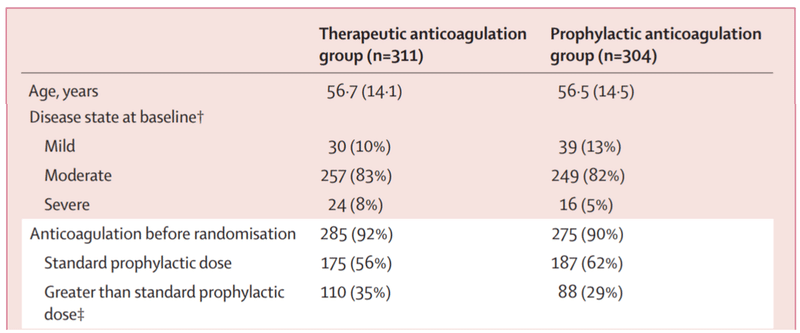
(上記図はTable1を一部抜粋したものです。)
Intervention 治療容量群
状態が安定している人はリバロキサバン1日15-20㎎を内服する。
状態が安定していない人はエノキサパリン皮下注または未分画ヘパリン静注を先に行ってからリバロキサバン1日15-20㎎内服に移行する。
Comparison 対象者
エノキサパリンまたは未分画ヘパリンの投与
予防投与の選択肢はsupplementaru materialに記載があり、下記の通りです。1つの例は、未分画ヘパリン5,000単位皮下注を1日2回です。

Outcome 評価項目
死亡までの期間、入院日数、酸素用法を行った日数などを評価しました。
安全性の評価として30日時点の出血イベントも評価しています。
Result 結果
最終的に615人を対象にランダムに割り付けられました。
治療目的の投与が311人、予防目的の投与が304人です。
結果は死亡率に差はなかった。出血イベントは治療目的群で8%、予防目的群で2%であった。
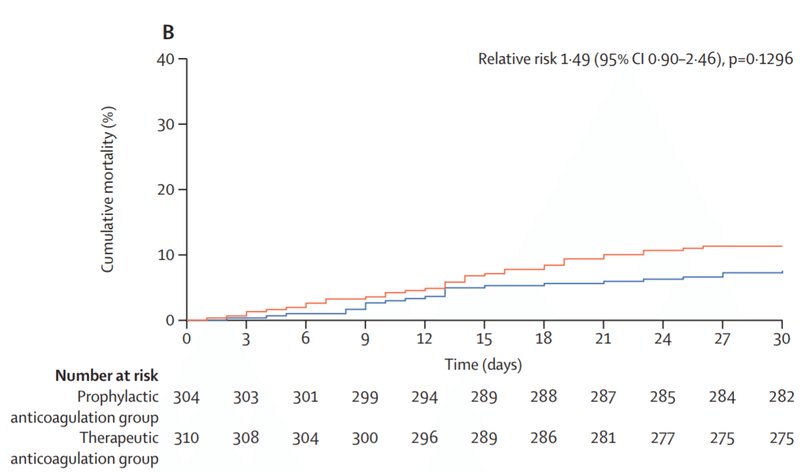
(上記図はFigure2の30日間までの累積死亡率を示しています。オレンジが治療目的の投与群、青が予防目的の投与群です。有意差はありません。)
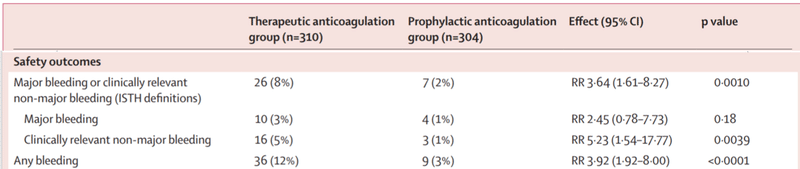
(上記表はTable2から安全性のアウトカムのみ抜粋したものです。出血イベントは治療目的の投与群で多い結果でしたが、Major bleedingでは差が出ていません。)
Conclusion 結論
現時点では明らかな血栓症がないCOVID-19でD-dimerが上昇している患者では、治療容量の抗凝固療法は主要なアウトカムは改善せず、出血イベントを増やした。
個人的感想
すでに国内でもCOVID-19における抗凝固療法のひとつの指針が国立国際医療研究センターから出されています。このアルゴリズムでは、中等症までは予防投与ですが、酸素を5L以上必要とする症例では未分画ヘパリンをAPTTを治療域で管理するようになっています。
これを参考にして治療している医療機関も多いと思います。今回紹介した論文では出血イベントが多い結果ですが、Major bleedingでは差がないために、現状の抗凝固療法で進める施設が多いのかもしれません。
国際感染症センターのCOVID-10関連資料のHP
https://dcc.ncgm.go.jp/information/index.html
この記事が気に入ったらサポートをしてみませんか?
