
肩関節前部の痛みを見分けよう!
こんにちは
今回は肩の痛みを細かく鑑別する上で前側部分に絞って考察してみようと思います。
こんな記事を書いているので良かったら併せて読んでみてください。
肩の痛みで患者が訴えるのは前側、肩峰付近、後側が主な場所です。
肩の関節構造は複雑なので徒手療法で介入するセラピストを見ているとほとんどが当てずっぽうになりやすい傾向があるようです。
エコーなどで観察できればまだいいのですが、そこまで揃っていない接骨院や整体院の方がまだまだ普通です。
ここでは構造的な理解と機能的な理解を少し深めてみたいと思います。
肩関節前部の機能解剖
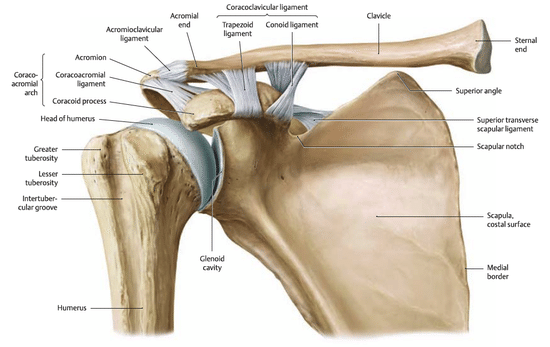
肩関節の前側を描写したイラストです。
鎖骨が肩甲棘と関節し、鎖骨の下に烏口突起、その内側に上腕肩甲関節(肩関節)があります。
肩の前部から観察できる靭帯は肩鎖靭帯、烏口突起には烏口肩峰靭帯、烏口鎖骨靭帯(菱形靭帯、円錐靭帯)、ここには記されていませんが、烏口上腕靭帯の4つがあります。
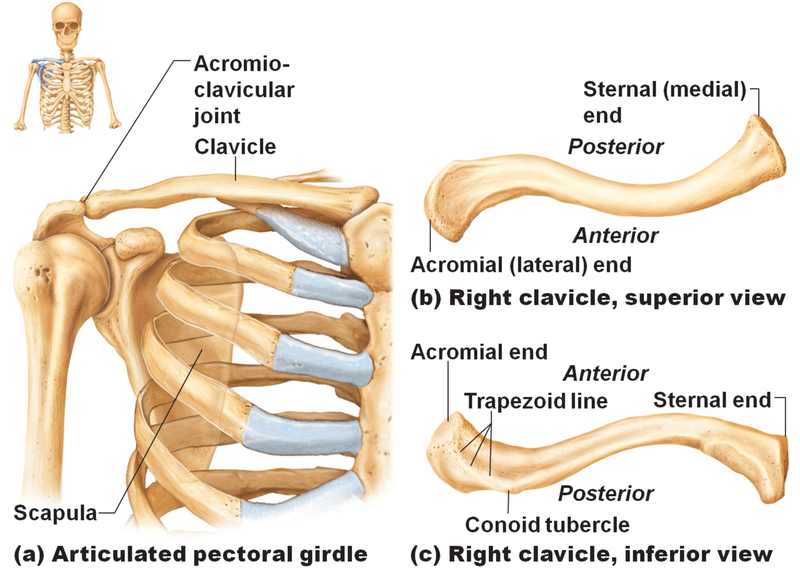
烏口突起には鎖骨に繋がる靭帯が2つあります。菱形靭帯と円錐靭帯です。
鎖骨はS字型をしていることで肩の運動に関与すると可動域を大きく広げることができます。
鎖骨は肩の運動に貢献しますが、腕よりも細く、力も弱いため
①鎖骨が挙上防止
②肩甲骨の懸垂作用
③棘鎖角の制御
この3つがないと肩関節は腕の重さをコントロールできません。
これをC-Cメカニズムと言います。
菱形靭帯は烏口突起の外側に、円錐靭帯は烏口突起の内側に位置します。
これらの靭帯は棘鎖角(胸鎖関節と肩鎖関節を通る線と肩甲骨の成す角度)が広がるとき(肩の挙上時)に円錐靭帯が制動し、狭まるとき(肩の下垂時)に菱形靭帯が制動します。
この2つの靭帯は棘鎖角を55~70°に保っています。
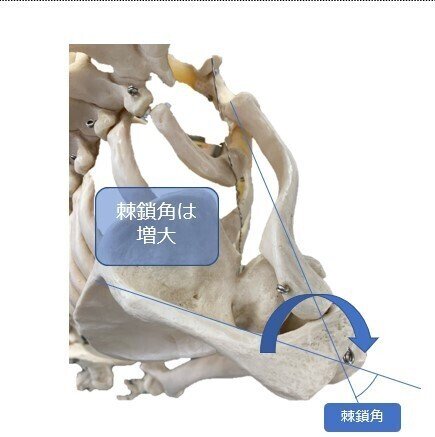
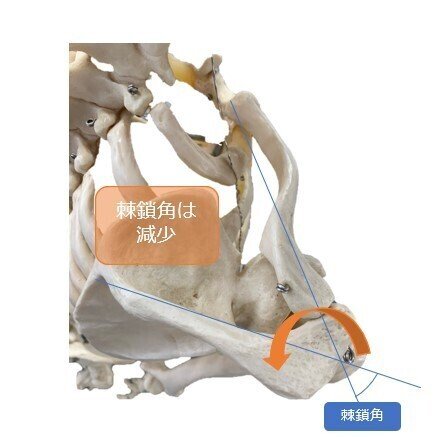
肩甲骨が屈曲(体幹を丸める姿勢)すると棘鎖角は広がり、伸展(体幹を伸展する姿勢)すると棘鎖角は狭くなります。肩の前側に症状があり、これらの動きに鎖骨の制動異常が認められれば、烏口鎖骨靭帯を精査する必要があります。
烏口突起の後方には2つの靭帯があります。
烏口上腕靭帯と烏口肩峰靭帯です。
肩の関節は
①肩甲上腕関節
②烏口肩峰アーチ
このふたつが①解剖学的な関節と②機能学的な関節としてそれぞれの役割を持っています。
②烏口上腕アーチは①肩甲上腕関節の
A.肩甲上腕関節の機能向上
B.腱板上昇に対するDepressor
C.支点形成力向上
D.肩関節挙上時に大結節がアーチの下を円滑に通過することを促す
この4つの機能をサポートします。
この機能を第二肩関節といい、腱板、烏口上腕アーチ(烏口肩峰靭帯)、肩峰下滑液包、大結節から成ります。
肩甲上腕関節は第二肩関節の内側です。この部分での制限は関節包内の炎症を疑います。
また、烏口上腕靭帯は上腕骨頭の動きを制御します。
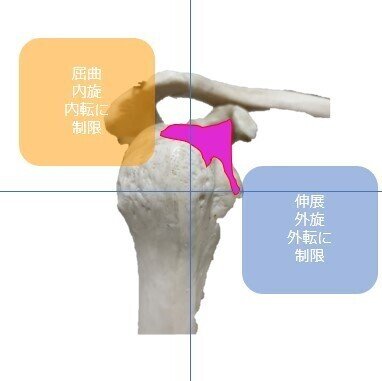
烏口上腕靭帯は烏口突起の基部背面から大結節、小結節に停止します。
付着する位置によって弛緩、伸張に差があるため、制限動作が違います。
これが肩関節の制限因子を確定させるひとつの基準にもなります。
肩関節の安定と胸郭
肩関節は腕の重さによって安定する構造になっています。しかし、デスクワークなどで腕を下垂せずに長時間作業することや、手首の背屈、肘の回内などにより、肩上部の筋の過収縮があると肩甲骨の上方回旋や外転が起こり、可動域が狭くなります。
肩関節の可動域は肩甲上腕関節だけではなく、肩甲胸郭関節、C-Cメカニズム、第二肩関節、胸椎および胸郭による複合した動きです。これらの協調性は腕の下垂と関りがあります。
上肢の下垂時、頭部の位置によって肩の位置も変化します。頭部が前方に行けば、肩峰も前方に向かいます。また、腕を前に出せば、頭部も前に動きます。
ファーマーズキャリーウォークは腕の下垂が姿勢を安定させることを体験できます。
上肢の下垂によって、肩関節の関節包内の圧力は安定します。しかし、肩甲胸郭関節の可動性の低下などによって肩甲上腕リズムが保ちにくくなると上肢が下垂していても重さが十分にかからず、肩関節内に牽引力がはたらきにくくなります。
肩甲上腕リズムを紐解く
肩甲上腕リズムは1934年にCodmanが上肢挙上に付随して、肩甲骨が回旋する連動減少にこの名前をつけました。そしてInmanによって1944年に肩甲上腕関節運動と肩甲胸郭関節運動の比率は2:1と報告されます。
その後、McClureらによってelectromagnetic tracking deviceを用いて計測され、1.7:1だったとされています。
近らは三次元コンピューターをつかって計測し、25°挙上では2:1であったが、角度が増大するにつれて比率は低下し、肩甲骨の運動は大きくなるとしています。
このメカニズムの理解のためには上肢挙上における肩甲帯の角度に対する鎖骨の動きを考えないとなりません。
肩甲骨上方回旋は外転、屈曲どちらも同じ角度の場合、肢位による角度の変化に有意差は認められなかった。しかし、鎖骨は屈曲90°以上で傾斜角度が増し、外転120°では傾斜角度は増加しなかった。
このことから肩甲帯は上肢の挙上が肢位に影響するのは鎖骨の動きだということがわかります。
臨床的に肩甲上腕リズムは、上肢の挙上における肩甲帯に制限が起こる場合、鎖骨と肩甲骨の動きを考察する必要があります。
鎖骨は上腕骨の下制に対し、安定させる働きと同時に肩甲上腕リズムでの肢位の変化に対応する役割を担っているとも言えます。
鎖骨の筋肉と肩甲帯の動き
鎖骨が肩の運動に重要だということが分かってきたので、鎖骨の筋について触れてみたいと思います。
鎖骨に付着する筋は全部で5つあります。
起始を鎖骨に持つ筋
・三角筋
・大胸筋
・胸鎖乳突筋
停止を鎖骨に持つ筋
・僧帽筋
・鎖骨下筋
肩関節屈曲、外転においてこれらの筋の鎖骨への作用を検証すると
肩関節外転、屈曲に僧帽筋上部線維は有意差を認めなかった。
鎖骨は上肢挙上時に外転、後退運動が積極的に見られます。そのことにより、僧帽筋上部線維の収縮は屈曲と比較してより多くの筋活動を呈すると思われていました。
しかし、自動運動と他動運動を比較した際に有意差がなかったことから、鎖骨の運動は烏口鎖骨靭帯および肩鎖靭帯の緊張が深く関与していると考えられます。
肩甲骨の運動に際しては
肩関節屈曲90°~120° 前鋸筋下部の促通が増大
肩関節外転90°~120° 僧帽筋下部、前鋸筋下部が増大
肩関節の屈曲、外転運動では 30°~60°で三角筋前部、僧帽筋下部が増大します。
肩甲帯の運動は鎖骨の筋よりも外転、屈曲では三角筋前部線維、僧帽筋下部線維、前鋸筋下部線維のはたらきが主体となり、鎖骨の筋のはたらきは上肢の安定的な動きをサポートする役割だと考えられます。
The Quantitative and Qualitative Evaluation of the Scapulo-humeral Rhythm 2013 Hideki FUKUSHIMA RPT Yuichirou MIURA RPT
肩の外転、屈曲での痛みを確認した場合、私たちはどうしても棘上筋に代表されるローテーターカフや肩峰下関節包に注目してしまいます。
しかし、これらを分類するには外転、屈曲の動きだけで判断することができません。
肩の屈曲、外転には上腕骨だけでなく、鎖骨、肩甲骨の動きの確認が必要です。しかし、そこで惑わされてはならないのが筋収縮の優先度です。
肩の挙上の優先度は三角筋、僧帽筋下部、前鋸筋下部が有意に働くという理解をしておきましょう。
肩関節周囲炎などの場合、僧帽筋下部線維よりも上部線維が優位に働くshrug徴候(肩関節挙上の際に肩をすくめるような動作)が見受けられます。
このように優先度が低い筋の過剰な収縮が見受けられた場合は、肩の異常として精査する必要があります。
肢位による関節包の可動制限
ここで基本に戻りたいと思います。
肩関節の関節包を肢位別に評価する場合は1st/2nd/3rdポジションが指標になります。
1stは肩関節の下垂位での評価です。
関節包上部の制限因子は
外旋ー前部の制限
【筋】
肩甲下筋上部線維、大胸筋鎖骨部
【靭帯】
烏口上腕靭帯、上関節上腕靭帯、前上方関節包
内旋ー後部の制限
【筋】
棘上筋、棘下筋横走部
【靭帯】
後上方関節包
2ndでは90°外転から外旋、内旋ですので、肩関節前方の制限因子を検出します。
2ndの肢位は肩関節の不安定なポジションでもあります。肩関節は後方には筋が多いため、前方は構造的に不安定になります。
これを安定させるのはscapula planeの角度によります。
scapula planeは肩甲骨が前額面に対する角度のことで、30°-40°と言われています。
しかし、近年では個人差が大きいため、肩峰後角と烏口突起を結んだ線と垂直な腺と前額面を結んだ角度と考えた方がいいとも言われています。
2ndのポジションはこのscapula planeの角度と関係があります。
臨床的には90°外転の肢位だと前方ストレスが高くなります。そのため、上腕骨頭が関節窩の前方に向く(内旋位)と90°外転位では痛みやすくなります。
2nd外旋ー前上部
【筋】
肩甲下筋上部線維、大胸筋鎖骨部
【靭帯】
烏口上腕靭帯、上関節上腕靭帯、前上方関節包
2nd内旋ー前下方
【筋】
肩甲下筋下部線維、大胸筋肋骨部、大円筋、広背筋
【靭帯】
前下関節上腕靭帯、前下方関節包
ちなみに有痛性の肩関節疾患の場合、2nd回旋時の関節包は複数の捻じれが生じることで関節包の内圧が上昇することで疼痛が誘発されると考えられています。
3rdは90°屈曲位での評価です。屈曲位ということは水平内転の評価も必要で、この制限を後方の筋によって引き起こされると前方に持続した緊張が続くことになり、上腕骨頭や烏口突起に圧痛が生じやすくなります。
3rd外旋ー後上部
【筋】
棘上筋、棘下筋横走部
【靭帯】
後上方関節包
3rd内旋ー後下部
【筋】
棘下筋斜走部、小円筋
【靭帯】
後下関節上腕靭帯、後下方関節包
まずはこの基本を覚えておくことで物理的な制限因子をイメージしやすくなります。
肩の拘縮についての理解
拘縮とは
関節包や靭帯を含めた関節周辺の組織が,なんらかの原因によって収縮して,他動運動が制限された状態をいう。関節面そのものに変化が生じて,そのために関節相対面が癒着するなどのために,関節が他動的に動かなくなる状態は強直 ankylosisといって,拘縮とは区別される。拘縮は皮膚,筋,筋膜,腱などの変化によって起るもので,関節面の変化はないことから通常,可逆的で刺激などの原因がなくなれば弛緩して永続的な障害は残さない。しかし,拘縮状態が長期間続いて患部が固定されると,関節周囲組織に次第に線維化が進み,元の状態に戻らなくなることがある。 ブリタニカ国際大百科事典
ということで、肩関節自体には変化はなく周辺の軟部組織の変化による可動制限です。
肩関節の場合は周囲の炎症や機械刺激、化学的ストレスなどによって軟部組織の伸張性に変化を起こし、関節の拘縮が起こります。
肩関節の拘縮におけるリスクファクター
糖尿病 インシュリン依存型に多い
甲状腺疾患
血中脂質高値
代謝・内分泌・血液内科系疾患
運動不足
このように肩の拘縮は単に構造的な異常として考えず、血液や内分泌系の代謝も誘発因子となっていることを把握しつつ、患者の栄養状態や他の疾患などがないか関心を向けておく必要があります。
画像により確認される組織的変性
関節包腋窩部肥厚、腱板疎部瘢痕化、烏口肩峰靭帯の肥厚、関節包の容量縮小などが確認されています。
肩の拘縮は痛みが先に起こり、その後可動制限になるため
侵害刺激→痛み→拘縮という機序で起こります。
近年の研究では癒着は認められておらず、関節包や筋の線維化などによって約40%の人が7年目以降も違和感や痛みを抱えるいう研究もあります。
肩関節周囲の神経支配
肩関節の関節包または靭帯にだけ分布する固有の神経は存在しません。
肩の周囲で皮膚や筋に分布する神経が受ける侵害刺激により痛みを誘発する場合があり、それらの神経は
肩甲上神経、腋窩神経、肩甲下神経、筋皮神経、胸筋神経であり、特に関節包前面の主神経は肩甲下神経です。
筋皮神経は腋窩レベルで小枝に分かれ関節包前面に分布します。
外側胸筋神経は胸肩峰動脈の肩峰枝を沿って外側へ走行し、烏口突起付近で関節包上部に到達します。
関節包の主神経は肩甲上神経、腋窩神経、肩甲下神経の3つである。
まとめ
肩の前部の痛みに対し介入する際には
①肩関節前部の解剖の知識
②肩鎖関節の動態
③制限因子の把握
④関節拘縮の要因
⑤関節包の主神経
といった辺りは最低限の知識と理解が必要だと思いました。
ここから、患者の訴えと痛みの背景を元に介入方法を模索します。
肩関節の前部は後部に比べ、安定性にかける場所です。
しかしそれは人類が前を向いて活動するために必要な構造でもあります。
まだまだ分からないことは沢山ありますが、適切な介入を行うためには基礎的な知識を身につけておきたいと思います。
この記事が気に入ったらサポートをしてみませんか?
