
破裂すると命に関わる 脳動脈瘤
脳内の血管の一部が瘤状に膨らむ疾患。破裂すると、くも膜下出血を引き起こします。未破裂の場合、治療か経過観察するかの判断が重要です。
疾患の特徴
自覚症状に乏しく破裂すると命に関わる
脳動脈瘤は脳内の血管の一部が瘤状に膨らむ疾患です。大きさ、形、分枝血管の位置など千差万別でバリエーションが多くありますが、大きく分けると2種類です。
最も多いのが、血管が枝分かれする部位にできる「嚢状動脈瘤」。破裂して、くも膜下出血を起こします。血管自体が膨らむのが「本幹動脈瘤群」。その代表的なものが解離性脳動脈瘤で、くも膜下出血のほか、血管を詰まらせて脳梗塞を起こすこともあります。
脳動脈瘤は破裂しない限り、無症状のことが大半です。くも膜下出血が起こると、経験したことのない激しい頭痛が発生し、命の危険を伴います。後遺症には手足のまひ、遷延性意識障害(意識がなく、自分で食事や排せつができずに経管栄養や喀痰吸引などの呼吸管理が必要)や高次脳機能障害など認知機能の低下があり、日常生活に大きな影響を与えうる疾患です。発症リスクには喫煙や多量飲酒といった生活習慣、高血圧、家族歴、多発性、過去の発症歴などが挙げられます。くも膜下出血は高齢者ばかりでなく、若い世代で発症するケースもあるので注意が必要です。
診断は主に脳ドッグなどでMRIやMRA検査をして、脳動脈瘤の有無や形などを調べます。加えて診断の正確性を期すため、造影CT検査の他、カテーテルを直接動脈に通す脳血管内撮影を行うこともあります。

主な治療法
瘤の状態や年齢に応じて治療法を柔軟に判断
脳動脈瘤が見つかった場合、治療するかどうかは「破裂の危険性」「増大や変形する可能性」「治療の安全性」といった因子を加味して判断します。脳動脈瘤が見つかっても、必ずしも治療がベストとは限りません。一般的に瘤が4mm以下で高齢の場合などを条件に、経過観察の判断をすることもあります。
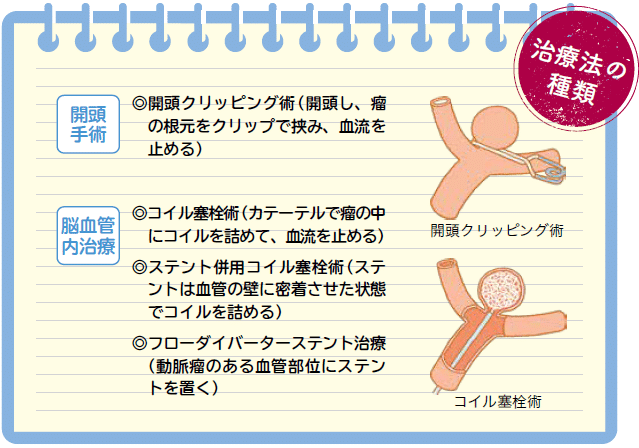
治療法は大きく分けて2つ。ひとつは開頭し、金属のクリップで瘤の根元を挟み、血流を止める開頭クリッピング術。クリップで止めるのが困難な大型の動脈瘤などの場合、血管を止めてバイパス手術を施行することもあります。ほぼ再発がない根治術であることが最大のメリットです。
もうひとつは血管内治療。血管内にカテーテルを通す低侵襲の術式で、高齢化に伴い需要が増えています。細分化すると、カテーテルを通してコイルを瘤に詰め込んで破裂を防止する「コイル塞栓術」、同手術にステントを併用して瘤の入口を封鎖する「ステント併用コイル塞栓術」があります。大型脳動脈瘤に対する新しい血管内治療「フローダイバーターステント治療」も注目されています。動脈瘤のある血管の部位に網目の細かいステントを置き、瘤への血流を止め、破裂を防ぐ先進的な術式です。従来のコイル単独、あるいはコイルとステントとの組み合わせでは動脈瘤の再発率が10%を超えることが血管内治療のデメリットですが、フローダイバーターは根治を目指せるのが大きな強みです。分岐部動脈瘤に適応する最新デバイスが「パルスライダー」。金属量が少なく、動脈瘤のネック部分だけをカバーし、正常血管内の血流を妨げずにコイル塞栓術を実施できます。
手術には合併症、経過観察には破裂といったリスクをそれぞれ伴います。また治療をするにしても「開頭手術と脳血管内治療のどちらかの治療法が絶対正しい」と考えることはできません。
ただし「どちらの治療が適しているのか」を医学的に導き出すことは可能です。術式の特徴、脳動脈瘤の状態、患者の年齢などを踏まえ、自分に適した方法を医師とよく相談することが重要です。


水谷 徹(みずたに・とおる)
1984年、東京大学医学部卒業。同大学脳神経外科入局、総合会津中央病院、日赤医療センター、東京都立多摩総合医療センター部長を経て、2012年より現職。
※『名医のいる病院2023』(2023年1月発行)から転載
