
小児におけるLong-COVIDについてLong-COVID in children and adolescents: a systematic review and meta-analyses
小児における新型コロナウイルス感染症の長期的な影響(Long-COVID)について懸念しておりましたが、NatureのScientific Reportsにシステマティックレビューの論文が掲載されたのでご紹介します。
Long-COVIDはまだ定義も確定していない概念ですが、今回ご紹介する論文では、National Institute for Health and Care Excellence(NICE)およびNIHの定義をもとにして論じています。二つの施設の定義は若干異なりますが、おおまかには急性期の4週間以降の症状をlong-COVIDとしていると考えていいでしょう。今回は、21件の研究を対象としており、サンプルサイズは18歳未満のCOVID-19患者80,071人と大きいです。
図をみてください。「SARS-CoV-2感染後4週間以上経過して1つ以上の症状がある」のは25.24%とかなり高率にみられました。最も多かったのが、抑うつ、不安などの気分障害で16.50%でした。その他は多い順に、倦怠が9.66%、睡眠障害が8.42%、頭痛が7.84%、呼吸器症状が7.62%、鼻症状 が7.53%、認知障害 (集中力低下、学習困難、記憶喪失など)が6.27%、食欲不振が6.07%、運動困難が5.73%、嗅覚・味覚異常が5.60%でした。
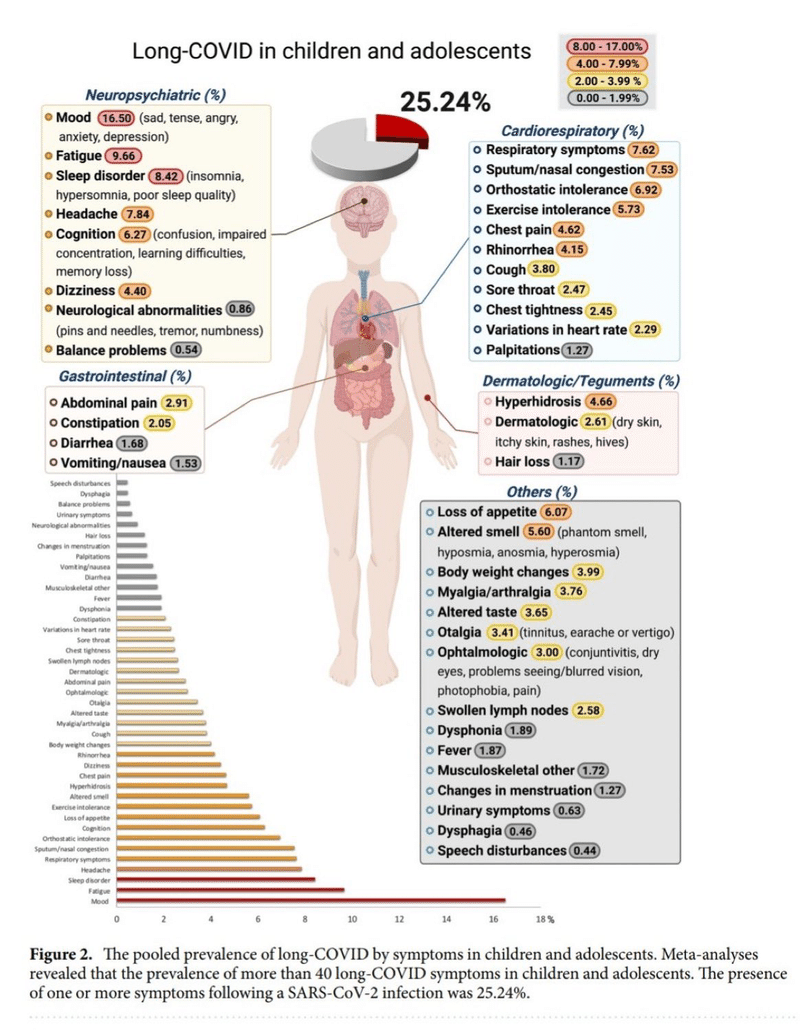
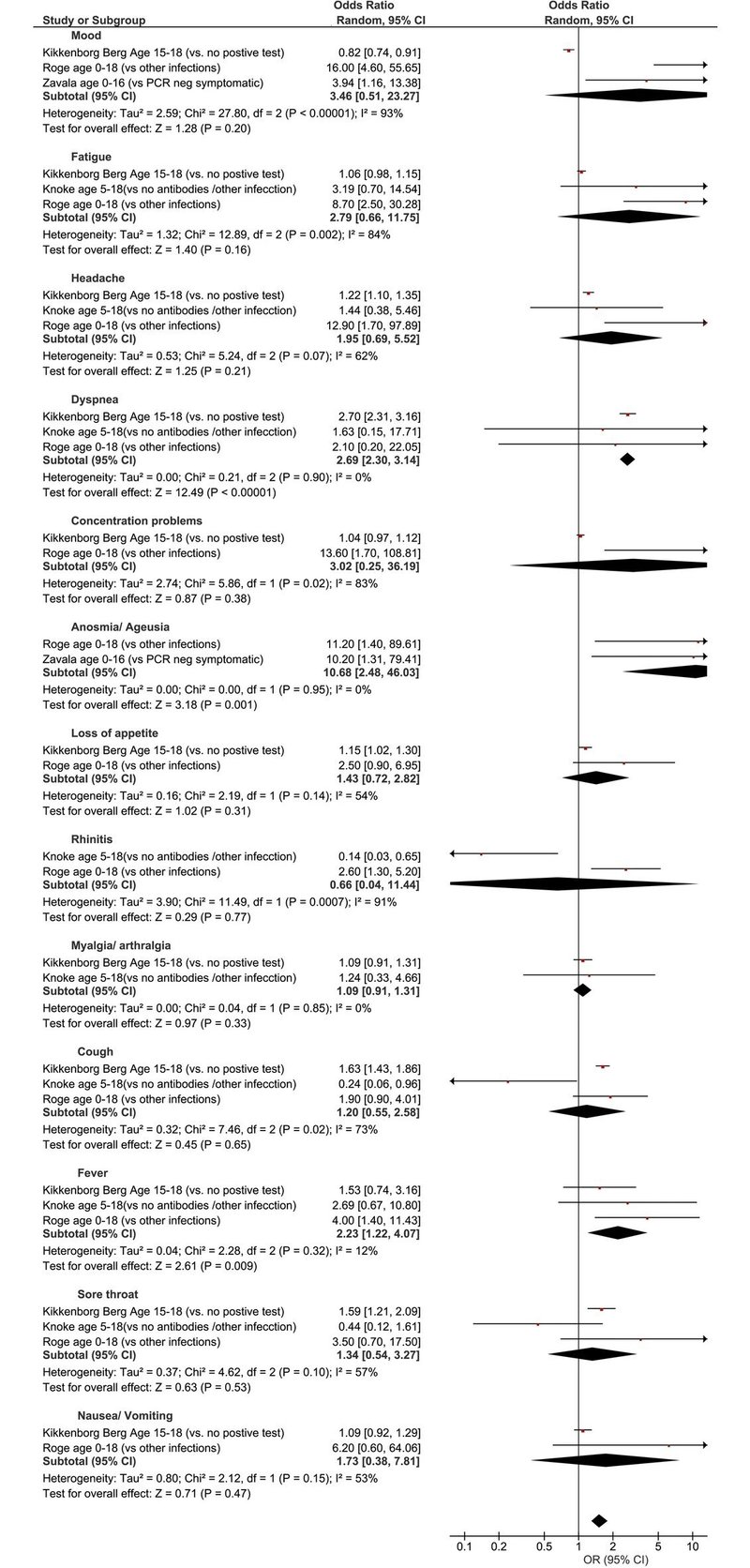
13の症状(気分障害、倦怠、頭痛、呼吸困難、集中力低下、嗅覚・味覚異常、食欲不振、鼻炎、筋肉痛・関節痛、咳、発熱、咽頭痛、吐き気・嘔吐)に関して患者群と対照群を比較すると、Odds Ratio (OR)が、呼吸困難は2.69、嗅覚・味覚障害は10.68、発熱は2.23であり、統計学的に有意にハイリスクでした(下図)。その他、解析はできませんでしたが観察された症状としては、起立性低血圧、手足の冷え、口唇のあかぎれ、失神、悪寒、手足の腫れ、幻覚などがありました。
考察では、小児におけるlong-COVIDの危険因子として、年齢(年長ほどリスクがある)、女性、COVID-19が重症であったこと、肥満、併存するアレルギー疾患、およびその他の併存疾患が挙げられています。一方で、long-COVIDが起こりにくくなる因子として、合併症が少ないこと、ACE2受容体の発現が少ないこと、自然免疫が強いこと、ワクチン、過去の感染症、栄養、腸内細菌叢などの様々な要因が挙げられています。ただし、この論文ではこれらに関する解析は行われていません。
さて、ここからは私の個人的な意見です。膨大なサンプル数を解析していることはこの論文の強みです。今回得た情報の中で大事なことは、小児でのLong-COVIDは意外に多い可能性があることがわかった点です。しかも気分障害、倦怠、睡眠障害、認知障害など子どものQOL低下をきたしやすい症状が多いことは、しっかり念頭におく必要があります。
ただし、研究の信頼性に関しては限界があります。まずは、おおもとの診断基準がはっきりしていないことがあります。また、今回比較検討した論文では、それぞれで症状の定義が異なる、用語が異なる、収集したデータが異なる、比較した研究の質に差があるなど、データの正確性に少し無理があるかなとも思いました。ORの図を見ると項目によっては論文間の差がかなりあり、有意差が出ていません。診断基準のあいまいさ、診断する者の質の問題がこういうところに出ているのでしょうね。気分障害や認知機能の状態などは診断の質の差がでやすいですし、低年齢児では正確に把握できない可能性があります。感染や環境によるストレスに伴う心理的な影響に関しては評価していません。
今後は、まず診断する者の基準も含めて診断基準を確定すること、用語を統一すること、同じ定義に従ってデータを収集すること、ワクチンや治療に関する情報をより正確に把握すること、観察期間を適切に決めることなど研究をしっかりデザインしたうえで前向き研究を行うことが必要だと思います。年齢、ウイルス株、重症度などによる層別化も、ぜひとも行っていただきたいですね。
この記事が気に入ったらサポートをしてみませんか?
