変形性膝関節症に対する評価と保存的治療
進リハの集い 主催セミナーより
変形性膝関節症に対する評価と保存的治療
八王子スポーツ整形外科 早稲田大学大学院スポーツ科学研究科
認定スポーツ理学療法士 村田健一郎
「進リハの集い」では、分野別のスキルアップセミナーを実施しています。さらにセミナー後には分野を超えて、意見交換を行う座談会も。プロフェッショナルな視点・分野を超えた多角的な視点、双方を学べるこの機会、ぜひご参加ください。
進リハの集い http://www.shinreha.com/
トレーナー活動と並行して整形外科に勤め、大学院で研究を続ける村田健一郎氏による、「変形性膝関節症に対する評価と保存的治療」の講演を紹介していく。
経験(Experience)か根拠(Evidence)か
治療に際し、実際の現場では経験に基づくことも非常に多い。研究が進まないと数値化が難しいため、「ここがこの状態なのでこっちはこういう状態だろう」と考えて施術を進めるとこが多い。そして実際、それによる効果は出るが、それらを説明する際には、なぜそう考えるのかといった根拠が必要となる。そのため、どちらか一方のみでなく双方を協調して活用していくことが大切である。
それに際し、こちらからの一方的なアプローチだけでなく、患者第一(Patients First)、選手第一(Players First)になるよう、要望を聞きつつ治療計画を提案していくことが望ましい。
膝関節周囲の解剖
FTA(FimoroTibial angle)
大腿骨と脛骨の長軸が作る角度において、膝の内反アライメントは内側型OAの発症には影響しないが、進行には影響を与える。
Q角:大腿四頭筋角
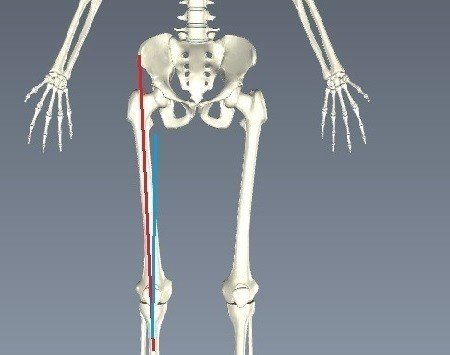
また、側面から見て膝蓋骨が低位か、中間位か、高位か。膝蓋骨自体の位置を観察しておく必要がある。さらに、大腿骨に対して膝蓋骨が外方へ偏位しているか(外方偏移)、回旋を伴い外方へ偏位しているか(外側傾斜)という事にも留意したい。脛骨の位置や筋力発揮を妨げることに影響するためである。
関節包、筋間や膝蓋下などに存在する脂肪体は緩衝作用があるが、脂肪体自体の炎症により屈伸、回旋時に痛みを発することもあるため、軟部組織がしっかりと動くか、硬くなっていないかにも注目すべきである。
膝関節周囲には14の滑液包が存在する。それについても痛みを感じやすい性質があるために柔軟な可動性が重要であり、それらの位置を知っておくことで痛みが出た際に鑑別しやすくなる事もある。腫れていれば触知可能であるが、通常での触知は困難である。
個人差が大きいが、中間広筋の下に存在する膝関節筋の存在も頭の片隅に入れておきたい。膝関節の伸展時に滑液包を上方へ引き上げる作用があり、この関与もスムーズな膝関節の動作に寄与することとなる。
膝蓋骨に付着し、膝蓋骨の動きを制動する靭帯である「支帯」の存在も考慮したい。様々な方向に膝蓋骨を制動する反面、緊張が強すぎればスムーズな動作を妨げる。
膝関節周辺の靭帯においては、際立った外傷や既往がなくとも弛緩や部分断裂、もしくは完全断裂をしていることもある。
直接的にOAに関連は薄いとも考えられるが、前十字靭帯(ACL)と共に脛骨の前方移動や内旋を制動する前外側靭帯(ALL)の存在に関しては、近年の研究数や発表数が増加している一方で、その存在そのものや役割に賛否が分かれているのが現状である。
膝関節の周囲筋として考えた場合、脛骨の前外側に付着する大腿筋膜張筋や腓腹筋の存在も忘れてはならない。これらの筋の機能低下、もしくは亢進は膝関節の制動に大きく影響する事が考えられる。
これらを総合して考えつつ、脛骨大腿(FT)関節における微細な回旋運動である、終末伸展回旋(スクリューホームムーブメント)を考える。接触面の内外差があり、転がり滑り運動の際、内側面は動きは小さく軸となり、対照的に外側面の動きは大きくなる。この動作において伸展時には前十字靭帯の緊張や大腿四頭筋による外側牽引、大腿骨内側顆の形状の影響などによるものである。屈曲に際しては膝窩筋の作用が必要となり、これらは外旋2:内旋1の割合で起こることが理想的である。
膝蓋骨に関しても可動性があるため、上/下方、前/後傾、外/内方、外/内旋、外/内方傾斜の五種類に分類される。触診や観察時、この五種類のどの動きに異常がみられるのか、を考えて進めていくと分かりやすい。
それらによる影響の一例として、膝蓋下癒着モデルを用いての研究によると、膝蓋骨の後傾と上方偏位が減少すると力の伝達率も低下する結果を示している。
また、膝蓋靭帯を介した脛骨の回旋による影響も多く受ける。脛骨の外旋時には膝蓋骨は外下方に傾斜し、脛骨内旋時に膝蓋骨は内下方に傾斜する。
前述の大腿筋膜張筋は大殿筋、腸脛靭帯と連絡し、膝の外側移動を制動することで、安定性を補助する働きがある。そのため、大殿筋群の機能亢進、低下に関しても観察が必要である。
内側広筋に関しては膝蓋骨を大腿骨に押し付けて動作を安定させる作用がある。縦走線維、斜走線維に分かれる内の特に斜走線維の機能低下が多く見られる。斜走線維は膝関節の最終伸展時に特に多く動員される。
また、内側広筋の筋萎縮では歩行時、走行時に膝関節屈曲方向への負荷に対して緩衝作用が低下することが考えられる。
スクワット等の膝屈曲動作においては屈曲角に比例して圧迫力も増大するため、大腿四頭筋に必要とされる筋力は増大する。逆に言えば、それは大腿四頭筋が弱ければ効率的にうまくしゃがむことができないことを意味する。
ここで本題となる、変形性膝関節症について確認していく。教科書的には、関節軟骨の変形、磨耗、破壊による骨の反応性増殖を伴う関節構成体の慢性退行性疾患と記されている。ポイントとなるのは軟骨の破壊や骨同士の接触による反応性増殖という点である。症状の悪化と共に、関節裂隙は小さくなっていく。
疫学的な観点からは年齢の増加とと共に発症率とグレード(度合い)は増加し、女性に顕著に多くみられる傾向にある。
しかし、データによると必ずしもグレードと有症率が一致しているわけではないことに注目したい。関節破壊の起こっていないグレード0でも症状を呈することもあれば、それとは真逆に、グレード3において関節破壊が起こっているが、症状を呈していない場合もある。その痛みの発生する度合いは何が影響しているのか、という点は後述する。
OAの発症には一次性と二次性がある。一次性は、先行する原因や明らかな疾患がなく、診断や病態の解明により概念が変わっていく可能性がある。
二次性は、関節リウマチや代謝性疾患、骨壊死などによる関節の構成上の不適合に起因するものである。
OAの病態としては腱、靭帯、筋の脆弱化、滑膜炎、滑液粘度の減少、軟骨破壊、骨硬化像、半月版の磨耗、亀裂、関節包の肥厚等が挙げられる。これらは各々が相互に影響しあうことで悪循環をもたらす結果である。
これらに関し、治療戦略上で統合的に結論を述べると、いかに関節動揺性の制御(安定性)を的確に行うか、という点にある。不安定性は前述の組織に関して状態を悪化させる危険性が高いため、その中でいかに安全に治療を進めていくか、が非常に重要となる。
Kellgren-Lawrence分類
グレード4に行くほどに関節裂隙は狭小化するが、炎症が起きていなければ痛みは感じにくいはずであるため、痛覚のない軟骨自体が削れていても痛みを感知しないこともある。そのため、一概にOAの説明の際に「関節軟骨が削れて~」といった説明では、必ずしも正確とは言えないことがある。それらに付随する周囲の組織の炎症、といったことまで考慮した説明が望ましいと考える。
ここから、実際の機能評価について考えていく。
ここから先は
¥ 500
