
「4年目の特養PTが知りたかった」嚥下と姿勢,環境面の関係性
特養で勤務するようになり嚥下の重要性をひしひしと感じています。
以前は、摂食・嚥下の5過程についてnoteで書いたことはあるのですが、
それに加えて、姿勢とともに考えていってみようと思います。
まだまだ至らぬ点はあると思いますが、今回は自分の主観的な考えだけではなく、いろんな文献、書籍を参考に書いていきますのでよろしくお願いします。
目次
・摂食・嚥下の5過程のおさらい
・喉頭挙上・舌骨挙上の重要性
・嚥下筋と姿勢筋、支持性と運動性
・姿勢による嚥下の変化
・椅子の高さと机の高さ
・まとめ
・文献
それではいきましょ〜〜〜う
摂食・嚥下の5過程のおさらい
摂食・嚥下の5過程は以下の通りです。
①先行期(認知期)
②準備期(咀嚼期)
③口腔期(嚥下第1期)
④咽頭期(嚥下第2期)
⑤食道期(嚥下第3期)
<①先行期(認知期)>
先行期は、食物を口腔内に取り込む前までです。
まずは「視覚」「嗅覚」によって得た情報を過去の記憶に照らし合わせて食物として認知していきます。
過去の情報を照らし合わせる場所は大脳皮質の「海馬・扁桃体」です。
食物と認知されれば、次に「感情」や「環境」によって摂食行動が調整されます。
好きなものを食べる時は早く食べたいと思って、一口量が多くなるかもしれませんし、大事に味わいたいと思えば小さくなります。
このように、自分の今の感情によって摂食行動が変化していきます。
この摂食行動が調整されるのと同時に、嚥下を標的としたフィードフォワード機構が働きます。
このフィードフォワード機構では食物の大きさ、味、温度、硬さなど、食物に関すること以外にも食器・箸・スプーンなどの食事道具の「形状」や「位置」なども予測します。
そして、この情報をもとに口の開け方、舌の使い方だけではなく頭・頚部の角度、上・下肢の位置、体幹の位置など姿勢調整も予測され、自分の身体をどのように使うかの戦略をたてていきます。
摂食行動に至ると、食物を手や口で触れることで、硬さ、温度など体性感覚を通じて食物としての認知が進んできます。
食物が認知されると副交感神経が刺激され準備期に必要な唾液の分泌が生じ、食塊形成や食塊の移送を促します。
また、唾液には食物を溶かしたり味覚を促進し、摂食にとって非常に重要な役割を持ちます。
<②準備期(咀嚼期)>
準備期は食物を口腔内に取り込み、嚥下運動が生じる前までをさします。
この時期では、随意・半随意的に開口、舌による食物の引き込み、閉口が生じ、
次に食物を嚥下しやすくするための加工処理(咀嚼・舌によるこね回しなど)が
行われます。
咀嚼運動は運動の開始や運動制御の一部は随意的であり、意識レベルや認知機能が
関与してきます。その他は不随意に律動的な運動が行われます。
この律動的な運動は下位脳幹にある中枢性パターン発生器(CPG)という
神経回路によって制御されています。この咀嚼CPGによって顎・顔面・舌の筋肉が協調し、咀嚼運動を形成します。
咀嚼CPGは大脳皮質咀嚼野、一次体性感覚野から遠心性の出力によって働きます。口腔からの感覚情報は咀嚼運動を促進します。
味覚情報は唾液の反射的な分泌を促し、食物の硬さの情報は歯ごたえとして
認知され、歯根膜や閉口筋の筋紡錘から入力され、反射的な咀嚼力の調整をします。
<③口腔期(嚥下第1期)>
準備期で加工処理された食物を口腔から咽頭まで送り込むまでです。
この過程は不随意的な運動です。この時期の役割は食塊を口腔から咽頭へ移送することと、上気道への食物の侵入を防ぐことに分けられます。
食塊の移送は閉口、舌筋の収縮に伴う送り込み、喉頭の前方移動による
咽頭下部の開大に伴う食塊の引き込みによって起こります。
上気道への食物の侵入の予防は軟口蓋の挙上により鼻腔と咽頭を遮断する。
この過程は高次脳やCPGからの調節を受けて、閉口は顔面神経、舌の硬口蓋への
密着は舌下神経、舌根部からの感覚入力は舌咽神経、軟口蓋挙上は三叉神経・迷走神経・舌咽神経が司っています。
<④咽頭期(嚥下第2期)>
食塊が咽頭を通り食道入口部まで移送され、不随意的な運動です。
この時期の役割は、咽頭から食道への食塊の移送と下気道への食道の侵入(誤嚥)の予防になります。
食塊の移送は、喉頭の前方移動に伴う咽頭の拡大と咽頭筋の収縮です。
下気道への食物の侵入予防は喉頭蓋の下垂による喉頭口閉鎖、声帯と前庭ヒダの内転運動による声門閉鎖、咳嗽反射が関与する。
咽頭嚥下開始とともに呼吸中枢は0.5~1.0秒停止する。その時に、横隔膜が活動し、声門閉鎖下を陰圧化する。そして、声門閉鎖をより強くすることで誤嚥防止をしています。
<⑤食道期(嚥下第3期)>
食道期は食塊が食道入り口から胃に移送される過程で不随意な運動。
食塊が食道括約筋の弛緩と食道入口部の拡大によって食道内に移送されると、
その後は食道の蠕動運動により胃に移送されます。
食道の蠕動運動は、食塊が食道壁を刺激することで求心性および遠心性の刺激が
ともに迷走神経を通り、反射的に生じます。
画像も入れた説明はこれに書いています!!!
摂食・嚥下の5過程
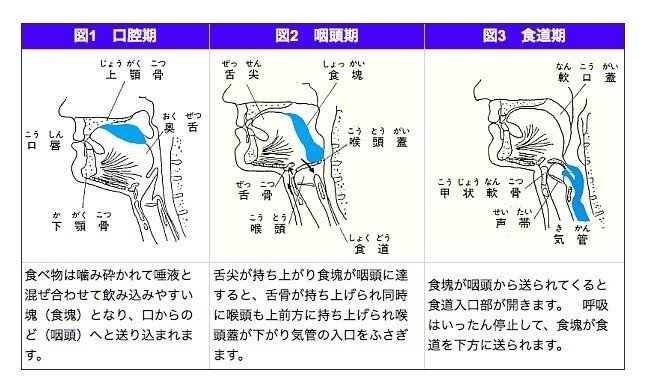
喉頭挙上・舌骨挙上の重要性
これは咽頭期に咽頭から食道へ食塊を送り込む時に起こる嚥下反射です。
文献1より引用
舌骨が最大挙上することで喉頭が前上方へ引き上げられます。
喉頭が前上方へ移動して、咽頭部の拡大が起き食塊が食道へ通り易くなります。
また、喉頭が前上方へ引き上げられる時に舌は後下方へ移動していきます。
舌の後下方へ移動することで喉頭蓋が下方へ倒れ、喉頭口を閉鎖します。
この喉頭蓋が下方へ倒れることで気道を閉鎖し、誤嚥を予防しています。
つまり舌骨の挙上をいかに上手く起こすかが重要です。
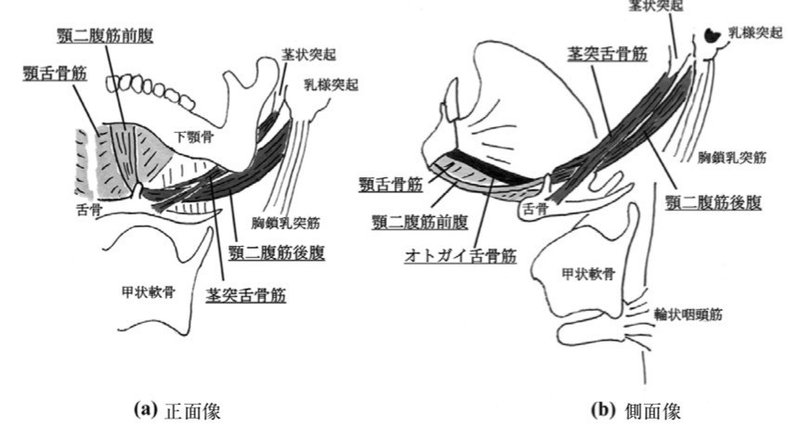
舌骨を挙上する筋肉はこのようにあります。
文献2より引用
舌骨上筋群は顎二腹筋、オトガイ舌骨筋、顎舌骨筋のような舌骨上筋群が主に働き舌骨を挙上させます。その反対に舌骨挙上を妨げる筋は舌骨下筋群です。
舌骨下筋群は甲状舌骨筋、肩甲舌骨筋、胸骨舌骨筋、胸骨甲状筋です。
つまり、舌骨を介して上下に位置している筋群のバランスによって
舌骨の動きに影響を与え、舌骨の動きに伴い喉頭も挙上しています。
嚥下筋と姿勢筋、支持性と運動性
嚥下筋と姿勢筋は大きく関連しています。
嚥下筋は姿勢筋にもなりうるし、姿勢筋は嚥下筋にもなりえます。
どちらかが機能不全に陥れば、どちらかが代償します。
その代償が出来なくなってしますと嚥下障害が生じます。
嚥下筋が機能不全になった場合

姿勢筋が機能不全の場合

文献3より引用
先ほど列挙した、舌骨筋群はもちろん嚥下筋として働きます。
しかし、同時に頸部屈筋群の補助筋としても働きます。
また、肩甲舌骨筋は肩甲骨という体幹部分と舌骨に付着する筋肉なので
嚥下と姿勢の双方の影響を受けます。
嚥下と姿勢は相互に関連していることを考慮すると嚥下の評価するときも
気をつけないといけません。
嚥下の評価をしたいのであれば姿勢からの影響をできる限り除外する必要があります。姿勢が崩れてしまって姿勢による悪影響が入っていると、嚥下自体の問題なのか詳細の評価ができません。
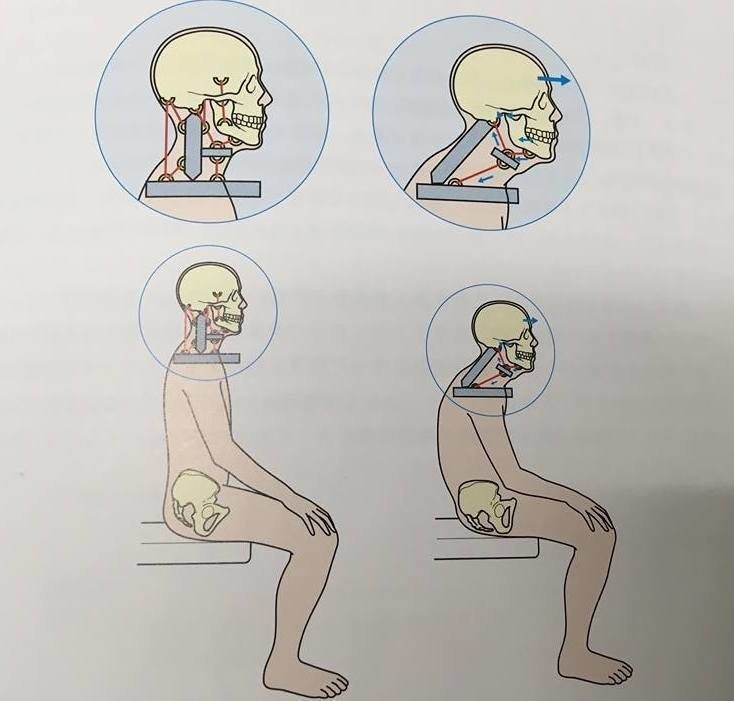
画像引用:文献4より引用
左図のように骨盤がしっかり前傾して脊柱が伸展し、脊柱の上方に頭が位置していれば、嚥下筋を姿勢筋として代償しなくて理想な状態と言えます。
舌骨の運動も妨げられず、舌骨挙上・喉頭挙上も起こりやすく嚥下反射を起こしやすい状況となります。
右図では骨盤が後傾し後ろへ倒れています。それに伴い脊柱は後弯してきます。
しかし、頭部は立ち直り反応で前方に位置させバランスをとっています。
頭部でバランスをとっている時点で嚥下だけのために嚥下筋を使えない状態です。
この状態では肩が下方に下がって肩甲骨も重力に負けて下方に下がっています。
肩甲舌骨筋を始め舌骨下筋群が伸長され、舌骨が下方へ牽引されます。
それに伴い舌骨上筋群も伸長ストレスを受けるため、嚥下時の舌骨・喉頭挙上、舌の動きも制限されてしまうため、姿勢からの悪影響を受けてしまいます。
また、高齢者になると嚥下そのものの能力も落ちていることもありますが、
体幹の制御ができず嚥下はもちろん、箸やスプーンを運ぶ上肢の動きも制限されいることも多々あります。
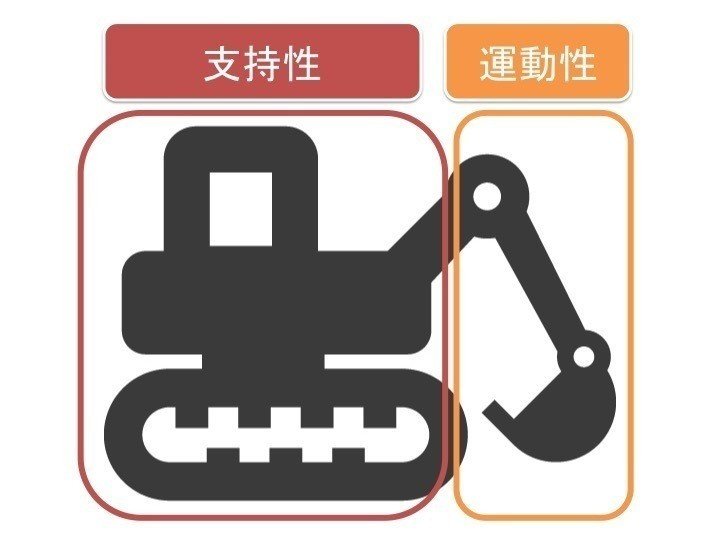
この図のように支持性がないと運動性も効率よく発揮できません。
ここでいう支持性というのは下肢・体幹です。運動性は上肢です。
僕の働く施設でも食事以外の時は体幹を直立に保つことができますが、
食事になると姿勢が崩れてしまい、食べにくさが出てくる入居者さんがいます。
片麻痺の症状がある方なのですが、よくよく、姿勢を観察すると食事していなと時の座位姿勢は健側である右上肢で机を持ったり、椅子の手すりを持っています。
つまり、普段の座位姿勢であっても本来なら運動性を発揮する上肢のはずが
支持性の代償をしているということです。
食事中は右手でスプーンを使い運動性として発揮せざるを得ない状況になってしまいます。そうすると、体幹の不安定性が助長されてしまうため姿勢が崩れて行きます。
この方への対応として実際にやっているのが、麻痺側上肢でもしっかり支持できるように左上肢の下に台を置いて、体幹+左上肢でも支持性を出せるようにしています。そうすると、右上肢の運動性も効率よく発揮でき、スプーンで口まで運ぶ動作が改善してきます。
体幹の支持性が乏しい方に機能訓練で良くなればいいですが、高齢者はなかなか改善することは難しいです。だから、座位のシーティングや車椅子、椅子の選定にこだわり環境を変えていくことが大事になります。

画像引用:文献5より引用
Hofferの座位機能分類というものがあり、座位の安定性や車椅子の選定をする時の評価もあります。
これに座位保持自体が難しい環境にもかかわらず、食事をしていると、利用者さんにとって食事がかなり苦痛なものになります。
食事を訓練として使う場合もあると思いますが、生活の場面では食事というのは楽しみの一つという人もいます。
楽しみとして捉えている人に、ギリギリの身体機能で食事を提供しても辛いだけです。しっかり評価して適切な環境で食事を食べてもらえるといいですね。
姿勢による嚥下の変化
ここではリクライニング車椅子の角度や頸部の角度によって嚥下にどんな変化をもたらしているのか、研究を中心にお伝えしていこうと思います。
原著論文以外にもサイトや学会発表の抄録も参考にさせていただいてる文献もありますのでそこはご了承ください。
リクライニング角度による液体や粥の流入場所や嚥下回数に関する研究(5)
対象は健常若年男性です。詳しい方法は文献をみてください。
<結果>
・リクライニング車椅子90度よりも30度、0度で液体は咽頭後壁ないし側壁へと流れていた。
・姿勢を倒すと食塊が後壁に流れ込みやすくなった
・姿勢を倒すと筋電図では筋の反応速度や時間は延長した
・姿勢を倒すと初回嚥下後に咽頭残留することが増え、嚥下回数も増えた
このように健常男性であってもリクライニング角度によって嚥下に様々な影響が出てきます。高齢者であればもっと出てくると思うので注意したいですね。
摂食嚥下時の姿勢変化が最大舌圧に与える影響についての研究(6)
対象は要介護高齢者33名、臥位と車椅子座位の合わせて5つの姿勢で検討
<臥位(BD)・ファーラ—位>
BD1 群:不良肢位(半側臥位 , 頸部後屈位 , 骨盤回旋・後傾位 , 足底接地なし , 圧抜きなし)
BD2 群:不良肢位(半側臥位 , 頸部中間位 , 骨盤回旋・後傾位 , 足底接地なし , 圧抜きなし)
BD3 群:良肢位(仰臥位 , 頚部前屈位 , 骨盤正中位 , 足底接地あり , 圧抜きあり)
<車椅子座位(WC)>
WC1 群:不良姿勢(骨盤後傾位 , 足底接地なし)
WC2 群:良姿勢(骨盤中間位 , 足底接地あり)
<結果>
・BD1群,BD2群,BD3群,の間で有意差が認められ、BD3群で大きな舌圧の値だった
・WC1群,WC2群でも有意差がありWC2群で大きい舌圧の値であった
・全群の中で最も値が高かったのがWC2群であった
最大舌圧は食塊形成や咽頭内残留に影響を及ぼすことが報告されており、今回の研究では姿勢の変化、圧抜きによって舌圧の値が変化することがわかった。
姿勢を調整することで舌圧の向上し、嚥下機能の向上につながる可能性があるため、臨床でもさらに食事中の姿勢に配慮する必要があります。
姿勢の変化に対する嚥下筋の変化(3)
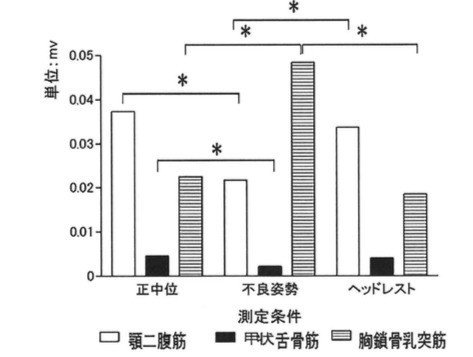
画像引用:文献3より引用
不良姿勢群は顎二腹筋や甲状舌骨筋などの嚥下筋の出力低下が認められ、胸鎖乳突筋のように体幹部分と頭部を繋ぐ筋肉の活動が高まっている。
姿勢保持筋として、胸鎖乳突筋の活動が過剰に高まっている可能性があります。
ここでも、姿勢の影響で嚥下筋の活動に変化があることがわかります。
正常嚥下とMSAの筋電パターン(3)

画像引用:文献3より引用
正常嚥下では舌骨上筋群である顎二腹筋の活動が高いですが、MSA患者の異常嚥下では舌骨下筋群である甲状舌骨筋の活動が高まっています。
咽頭期では咬筋により閉口を保持した状態で顎二腹筋との同時収縮で舌骨挙上の支点を作る。その後、甲状舌骨筋により喉頭を挙上する。
しかし、下顎が前方へ突出している姿勢だと、甲状舌骨筋は伸長されてしまい、喉頭挙上を担う顎二腹筋と拮抗する作用を持ってしまい、嚥下障害を惹起しやすくなってしまいます。
頸部屈曲位の有効性(4)
頸部屈曲位の目的は舌根が咽頭後壁に近づくことで中下咽頭を狭くさせ、咽頭部の弱い蠕動運動を補助することにあります。
誤嚥を認める脳卒中急性期、外傷性脳損傷患者に対して頸部屈曲位の有効性を示した報告があり、頸部屈曲位により誤嚥が55%減少したとされている。
しかし、過度な頸部屈曲位は前頸部筋の緊張を高めることに繋がり喉頭挙上を妨げる可能性もあるため注意が必要です。
本当に姿勢と嚥下のつながりは奥が深いですね。まだまだ勉強していかないといけません。嚥下には姿勢の視点を持つことが重要だということが改めて再確認してもらえるとありがたいと思います。
椅子(車椅子)の高さと机の高さ
結論を先に言うと、適度な前傾姿勢をとることが重要になります。

画像引用:文献7より引用
前傾姿勢をとるため、重心を前方に移動させるということは重心移動に伴う筋活動が重要になってきます。重心が前方に移動するため、下肢ではヒラメ筋やハムストリングス、大臀筋、脊柱伸展筋のような身体の後面にある筋肉の活動が重要になると考えます。
椅子が高すぎて、足底が浮くような状態であれば先ほど列挙したヒラメ筋やハムストリングスといった足底のからの固定が得られず、遠心性に働くことが難しくなります。
そうすると、下肢の支持性が不十分になり体幹の制御も困難になってきます。
だから足底をしっかりつけることが重要になってきます。
食事を楽にしてもらうためにも、椅子や机の調整が必要になります。
下腿長(膝から下)は身長の1/4が目安と言われており、高齢者においては男性が37㎝、女性は34㎝の長さだと統計が出ています。
一般的な椅子の座面の高さは42〜44㎝で設計されていることが多いです。
つまり、普通の椅子では足が地面に届かず、足底が浮いてしまいます。
そうすると、先ほど大事だと言った下肢からの支持性が得られず、前傾姿勢をとることが難しくなります。
だから、足底が浮かないように足の台を置いたり、ちゃんと靴を履くことが当たり前ですが重要になります。
また、車椅子では座面の後方がやや傾き後ろへ重心が移動しやすいようになっています。食事姿勢では前傾姿勢が重要ですが、車椅子に乗っている時点で前方への重心移動が難しくなります。車椅子で自分で漕いで、自分で前傾姿勢をとることができる人は車椅子でも構わないと思いますが、難しい人には、前傾しやすいように背中や骨盤にタオルやクッションを入れることで支持面を広くとって安定感も作りながら前傾姿勢を取りやすいように工夫することもあります。
車椅子ではフットレストがありますが、フットレストに足をのせるだけで後方に重心が傾くので食事中はフットレストから足を下すことが望ましいです。
できるだけ、椅子に座れる人は椅子に座って食べるほうが食事姿勢を効率的に取れるので積極的に椅子に座ってもらいたいと思います。
テーブルは平均70㎝程度の高さで作られており、男性の座高90㎝を基準にされています。しかし、高齢者では高すぎる設計ですし、高齢女性ではかなり高すぎます。高すぎると先ほどから強調している前傾姿勢が難しくなります。
また、食事を上からみることができないため、食事の認知ができません。
食事の形状、好き嫌い、匂いといった視覚、嗅覚、記憶などを総動員して食事中にどれだけ唾液を分泌するか、一口に入れる量の調整、開口するときの大きさなど無意識に調整しています。上から食事の認知をすることはかなり重要です。
テーブルと椅子の高さを調整することで、前傾姿勢を取りやすくし食事をしやすくするだけではなく食事の認知を促進させて嚥下にも多大な影響を及ぼします。
まとめ
姿勢は嚥下に、嚥下は姿勢に大きく関連していることについて良く理解して頂けたのではないかと思います。
また、テーブルや椅子といった環境からも姿勢・嚥下は大きく影響を受けます。
高齢者となると姿勢や嚥下機能が低下して、自分の身体機能だけでは制御できなくなり誤嚥や嚥下障害が生じます。
そういった方には車椅子を含めた椅子の調整、テーブルの高さの調整をすることが重要になってきます。
難しいことを書いてきたと思いますが、大事なのは前傾姿勢を作ること、クッションやテーブル、足台などで支持性を高めることが重要になると私は思っています。
支持性がなければ運動性は出てきません。支持性が乏しく姿勢が崩れれば、嚥下筋が姿勢保持筋として働かざるを得なくなります。
まずは食事中の姿勢に注意して観察し、足底は地面についているのかな?
骨盤が後傾していないのかな?椅子に浅く座りすぎていないかな?
こんなところから確認していけばいいのではないかと思います。
それでは!以上です!!
文献
文献1:嚥下障害支援サイト スワロー 摂食・嚥下障害へのアプローチ
http://www.swallow-web.com/engesyogai/approach2.html
文献2:三枝英人:舌骨上筋群の解剖
文献3:内田 学:多系統萎縮症に対する姿勢の改善からみた 摂食嚥下リハビリテーション.難病と在宅ケアvol.22 No2 2017.
文献4:内田 学:姿勢から介入する摂食嚥下 脳卒中患者のリハビリテーション.メジカルビュー,2017
文献5:活動と参加につなげる離床ガイドブック 実践編
http://www.jaot.or.jp/wp-content/uploads/2011/04/guide-jissen.pdf
文献6:椎野良隆,酒井翔悟,他:姿勢の違いが摂食嚥下機能に与える影響
文献7:本村美和:食事姿勢.リハビリナース,vol.10 no.05 2017
この記事が気に入ったらサポートをしてみませんか?
