この仕事、続けたい?――「はい」と言えない自分がいた
産業医・元産婦人科医・医療ジャーナリストの平野翔大です。
専門医取得への道半ばでキャリアチェンジをした、専門医資格なし・学位なしの医師6年目ですが、臨床で気付いた課題を解決すべく、産業医・社会事業家・ヘルスケア事業のアドバイザー・医療ジャーナリストと幅広く活動しています。狙って進んだキャリアではなく、計画性もあれば偶発性もあったキャリアですが、今は充実した日々を過ごしています。
2023年12月までは医師のキャリアイベント「医師100人カイギ」の司会も務めており、さまざまな先生のキャリアにも触れてきました。この度の連載では「医師の臨床外でのキャリア」の一例として、私がどのようにキャリアを構築していったか、ご紹介させていただこうと思います。
第1話、2話では、「どん底期」であった、卒後~メンタル不調を起こすまでについて振り返りました。やや暗いお話でしたが、今回と次回では、そこから「今後のキャリア」について考え、医局を離れるまでを振り返っていこうと思います。
休職中の大きな悩み「戻るか辞めるか」
胃潰瘍・メンタルヘルス不調を起こしたところから、休職し少しずつ回復のきっかけを掴み始めたのが前回の流れでした。
その後、回復するに従い、自分の今後についての悩みも積み重なっていきました。
特に大きな問題だったのが、「臨床に戻るべきか、辞めるべきか」でした。
今の病院の体制に不満はありません。もう一度仕事に戻り、一から学ぶつもりで復職すれば迎えてくれると感じていました。専門医取得についても、その時点の休養期間であれば特に遅れることなく取得が可能です。
しかし、「この仕事を今度も続けたいか」という問いに、「Yes」と言えない自分がいました。
確かに一般的な労働法制からすれば遥かに逸脱したレベルの仕事量をしていたのは事実ですが、産婦人科医として過重かと言われればそこまでではありません。
(※自らの経験と、制度として医師の働き方改革が進む中では、これ以上このような労働が放置されるのはよいとは考えていません)
この「産婦人科の臨床医」という仕事を続けることに対するネガティブな気持ちは、「メンタルヘルス不調を起こした」からであり、いつかなくなるものなのか?
それとも「産婦人科の臨床医」に対してポジティブになれない気持ちの表れであり、今後も残るものなのか?
このなんとも言えない問いに対し、私は自分なりの結論を出すべく、考えを整理しました。
(1)自分のメンタルヘルス不調を認め、その原因を理解する
(2)自分のこれまでのキャリアを整理し、今後の目指したい姿を考える
この(1)、(2)が自分の中できちんと整理できれば、
(3)産婦人科臨床を離れるにしても「前向きな理由」を説明できる
ようになります。
では、当時の私がどのように思考を進めたのか、詳しくご紹介したいと思います。
(1)メンタル不調の原因は?
――回復し始めてから痛感したのは
実はこのテーマについて考えたのは、(2)を整理した少し後になってからでした。自分自身がメンタル不調と向き合えるようになるには少し時間がかかりましたし、怖さもあったからです。
直接的な原因はもちろん長時間労働です。単科当直である産婦人科は当直頻度も多いですし、忙しい日は本当に「休まず仕事する」という状況になりがちです。しかも地方なので人員も少なく、幅広い業務を担わなくてはなりません。研修医時代にも担当医患者を多数受け持ち、当直が多い時期はありましたが、それ以上に労働量が多い状況でした。
また専攻医となり責任の範囲が増え、お産や外来の自立を短期間でしなければならなかったため、duty業務が終わった後も外来の予習や勉強に時間を割く必要があり、常に追われている感覚でした。
その多忙さは同時に、自分における「1割の余白」の重要性を再認識させてくれました。
研修医時代は、少し他分野の勉強をしたり、時にはゆっくり長野の名湯に浸かりに行ったり、東京に行って旧知の友人と食事したりしていました。もちろん忙しいときや、人間関係で問題があればストレスも感じていましたが、この「1割の余白」で消化できていました。
しかし専攻医となってからは、このような時間も取れず、同時にCOVID-19の流行で余暇を過ごすことも難しい状況。知人にも会えず、温泉などにも行けず、ストレスを消化する手段も失った状態でほとんどの時間を仕事に費やしていました。
このメンタル不調を最も痛感したのは、その渦中ではなく回復し始めた時でした。しっかり寝て日中に活動する生活を送るなかで、少しずつ思考がクリアになっていく感覚を得た時です。
研修医時代から少しずつ書いていた文章も、専攻医1年目後半くらいからクオリティが落ち、連載も止めていました。当時はしっかりと書いているつもりでしたが、見返せば「よくこんな文章書いて送っていたな…」というものもありました。長期間、正常なパフォーマンスが発揮できない状況で仕事をしていたことを痛感したのです。
「また同様の昼夜問わない勤務に戻り、このクリアな感覚を失うのも怖い」――そんな気持ちが強くなっていきました。長時間労働や頻回の当直は産婦人科の宿命であり、また同じことになる可能性も低いとは言えません。自分が「産婦人科の臨床業務自体」にあまりポジティブな考えを持てなくなっていることに気づきました。
(2)自分の目指したい姿は?
不調から少し回復し、今後のことについて考えるようになって最初に思案したのが、「これまでのキャリアを整理する」ことでした。社会人としては3年半程度ですが、学生時代からの活動も振り返りながら、「本当に自分が目指したい姿は何か?」を考えました。
そのうえで、自分がやりたいことの実現に向けて「産婦人科を続けること」が望ましければ続ければいいし、「臨床を離れること」が望ましければ離れるという選択をすればいいのです。
参考にしたのが、キャリア論で有名なエドガー・ヘンリー・シャインの提唱した「キャリア・アンカー」の考え方です。これは、
(1)自分は何が得意か(能力)
(2)自分は何をやりたいのか(欲求)
(3)どのような自分なら、意味を感じ、社会に役立っていると実感できるのか(価値)
について、優先順位・重なり合いなどを考え、まさに自分のキャリアの「錨=アンカー」を見つける方法です。
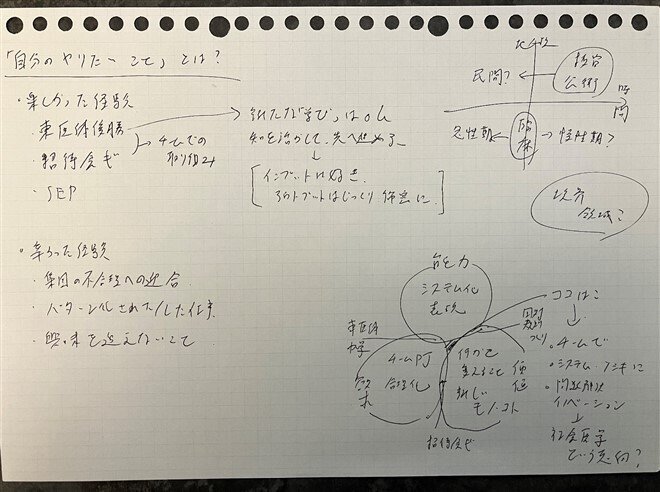
私は中学・高校から物事をシステムに落とし込んで作り上げていくことが「得意」でした。高校では陳旧化していた規則の実務的改正を行い、大学では国試対策委員長として学年のデータを分析しながら国試合格へ道筋を立てました。水泳部でもこれまでの理論に基づいた科学的な練習メニューでチームの東日本優勝に貢献しました。
また、こういったことを伝えたりプレゼンしたりするのも得意と自覚しており、実際に高校や大学では学外のコンペやプレゼンテーションでの受賞歴もありました。
産婦人科外来でも来る患者をパターン化し、それぞれにテンプレートを作成していました。例えば低用量ピルの初回処方ならこのテンプレートにある内容を聞けば短時間で漏れなくカバーできる、継続処方なら、術前説明なら…というふうにです。処方方法のメモなどもカルテ上に全て作成し、求められるスピードと安定性をなんとか両立しようとしていました。
つまり「得意なこと」は、緻密な問題分析と「仕組み」で解決すること、そしてそれを伝えるための文筆力やプレゼン力と置けます。
次に、「やりたいこと」として、「産婦人科を選んだ理由」を改めて思い出してみました。
産婦人科に興味をもったきっかけはやはり医学的な側面でした。基礎医学で面白いと思ったのが内分泌分野で、転じて腎臓内科や産婦人科の系統講義も興味を持って聞いていました。また診療としても比較的急性期に興味を持っていたので、分娩や不妊治療など、短期間でnext actionが見えやすい科には惹かれていました。
しかし決め手になったのは、「社会医学に近い」という理由でした。学生時代から公衆衛生や医療倫理などに面白さを感じており、学外で学びを深めたりもしていました。産婦人科では医療に関する社会問題が多く生じます。例えば現在話題の医師の働き方改革においても、分娩の取りやめや集約化が話題になりやすいのは産婦人科です。
NIPT(新型出生前診断)をはじめとした出生前診断では、その実施自体の倫理性が議論になります。何より「母体という一つの生命体の中に、胎児というもう一つの生命体がある」ということにより生じる色々な問題、特に生殖倫理の分野には強い興味を持ち、将来的に専門にしていきたいとも思っていました。
つまり「やりたいこと」は広く社会医学として、医療近辺に存在する社会問題の解決です。
最後に「どのような自分なら、意味を感じ、社会に役立っていると実感できるのか」です。
これまでの人生で一番意味を感じ、思い出に残っていた高校・大学時代の出来事を思い出せば、誰かと共通の目標を持ってプロジェクトを進め、そこに自分のパフォーマンスを発揮し、共に歩んでいく、そういった成功体験でした。
まさにこれは、自分がこの経過で感じたことです。「クリアな感覚で自分がパフォーマンスを発揮できている」と思えること、そして「協働して進めていく」こと。これこそが、自分が求めている実感でした。
クロージング
「キャリア・アンカーの問い」を通じて改めて振り返ることで、自分が「産婦人科の臨床医になること」ではなく、「社会にアプローチする手段の1つ」として産婦人科医を捉えていたことを思い出しました。だからこそ、臨床業務に日々追われる生活は、心身ともにしんどいものであったのが実情です。
Google社には、業務時間の2割を将来につながる自由なプロジェクトに割く「2割の法則」があると聞きますが、やはりせめて1割くらいは他の領域や息抜きの余裕を持つことが、持続可能であるためには大事なのだろうと思います。
次回は、これらの問いから導き出された「産婦人科臨床を離れる前向きな理由」と、決断の最後の「決め手」となったポイントについてお話ししたいと思います。引き続きお読みいただけたら嬉しいです。
この記事が気に入ったらサポートをしてみませんか?
