腰部脊柱管狭窄症を知る
腰部脊柱管狭窄症は病院や整形外科などで患者数が多い疾患の一つではないでしょうか。
症状にもよりますがメカニカルストレスが原因になっていることも多く保存療法で改善するケースも少なくありません。
一般的に薬物療法や運動療法などで症状の寛解がなく痛みが続く場合は手術適応となるので保存療法はかなり重要です。
そこで今回は脊柱管狭窄症の基本的な病態から症状など見ていきたいと思います。
・病態

腰椎部の脊柱管、椎間孔の狭小化により、神経組織の障害あるいは血流障害が生じて症状を呈すること。椎間板、黄色靱帯、椎間関節といった神経組織周囲の変性やそれに伴う肥厚により神経根や馬尾が慢性的な圧迫を受けている状態。それにより下肢痛やしびれ、運動麻痺、感覚障害を生じます。
・診断

腰部脊柱管狭窄症の明確な診断基準は今のところ存在しません。例え画像所見で馬尾や神経根の圧迫が認められても神経症状を引き起こすとは限りません。この辺りは腰椎椎間板ヘルニアでも書いたのでそちらをご覧ください。
腰部脊柱管狭窄症の診療ガイドライン2011では以下のように診断基準が定められています。
① 臀部から下肢の疼痛やしびれを有する
② 臀部から下肢の疼痛やしびれは立位や歩行の持続によって出現あるいは増悪し、前屈や座位保持で軽快する
③ 歩行で増悪する腰痛は単独であれば除外する
④ MRIなどの画像で脊柱管や椎間孔の変性狭窄状態が確認され、臨床所見を説明できる
画像診断では、単純X線、MRI、脊髄造影が主に行われます。
・単純X線
変性すべりや分離すべりの有無、側弯の有無、脊椎変性変化の評価が可能。ただし、X線では脊柱管狭窄症の確定診断はできない。
・MRI
MRIは脊柱管狭窄症の画像診断に適した非侵襲的な検査であると言われています。脊椎椎体骨折、転移性脊椎腫瘍、感染性脊椎炎などの鑑別においてもMRIは非常に重要な検査となっている。ただし、先ほども書いたようにMRIでの狭窄の程度と臨床症状、重症度は必ず一致するとは限りません。通常はMRIが用いられます。
・脊髄造影
非侵襲的な検査であるので最近では行われなくなってきています。MRI所見が確定診断に至らない場合は有用な検査となる。
以上のように画像所見、診断基準、臨床所見を加味する必要があります。
・脊柱管狭窄症の症状

脊柱管狭窄症の特徴的な症状と言えば間欠跛行です。間欠跛行とは歩行時間が長くなると下肢にしびれや痛みを生じるが前屈姿勢になると症状が軽快することを言います。
間欠跛行には
・神経性間欠跛行
・血管性間欠跛行
があります。
・神経性間欠跛行
加齢により脊柱が変形して神経が圧迫されて痛みやしびれを引き起こすことを言います。前屈姿勢で症状が軽快します。主にアライメント不良や筋力低下などのメカニカルストレスが原因となっておきます。腰椎が伸展している場合は脊柱管内が狭くなるので神経が圧迫されて痛みが出ることが多いです。その為、前屈姿勢になると脊柱管内が広くなり症状が軽快することが多く見られます。
・血管性間欠跛行
末梢動脈疾患に起因して起こるもので、足に血流が流れず筋肉が酸素不足を引き起こすことで足に痛みが生じます。神経性間欠跛行との鑑別が重要。
脊柱管狭窄症は障害される部位によって大きく3つのタイプに分けられて、
・馬尾型
・神経根型
・混合型
・馬尾型
黄色靱帯や後縦靱帯の肥厚により馬尾神経そのものが圧迫されて症状を引き起こします。下肢、臀部、会陰部の異常感覚、膀胱直腸障害、下肢脱力感など自覚症状を呈しますが痛みはないことが多いです。両側性に起こりやすく、自然寛解は示さない。
・神経根型
骨の変形により神経根が圧迫されて症状が引き起こされます。症状としては下肢、臀部の痛みが特徴的で片側性に起こります。自然寛解や保存療法が効果的とされている。
・混合型
馬尾と神経根が合併した状態。
保存療法に効果的だったり、自然寛解を示すのは神経根型に多いですが、林らの報告によると馬尾型の運動療法は極めて有効な保存療法だったと報告している。また小西は間欠跛行の距離が300m以下の症例で神経根型でない症例は手術になるケースが多いとしています。未だに一定の見解は得られていません。
・運動療法

運動療法が単独では腰部脊柱管狭窄症に有効であるとの十分なエビデンスは得られていません。ただ、腰部脊柱管狭窄症の症状の一部である腰臀部痛や下肢痛については理学療法や運動療法の組み合わせは有効であるとされています。
Karenらの報告によると患者教育、徒主療法、運動療法、有酸素運動が効果的であるとされている
腰部脊柱管狭窄症の診療ガイドライン2011では、
・運動療法を行うことを提案する
・専門家の指導の下に行う運動療法は痛みの軽減や身体機能やADL,QOLの改善にセルフトレーニングよりも有効である
・最適な運動療法の種類は明らかになっていない
・除圧術よりも効果は劣るが、有害事象リスクは低く、低コストであり、重症例以外は推奨できる
脊柱管狭窄症の痛みやしびれに関しては症状の程度にもよりますが運動療法は効果的であると言えます。
その中で脊柱管狭窄症においてやらなければいけないことは、
・股関節、腰椎の可動域改善
・胸椎の伸展可動域獲得
・姿勢改善
・有酸素運動
など様々ですが、今回はこの中から臨床上重要だと思われている股関節、腰椎の可動域改善について詳しく見ていきたいと思います。
股関節、腰椎の可動域改善について見ていく前に、運動療法が適応となるかどうか確認しなければいけません。
・画像所見の情報
・神経障害型式
・安静時、動作時痛
これらを確認していきます。運動で何とかなるものなのか、手術を選択しなければいけないものなのか、主に医師が判断するものになるかと思いますが、トレーナーやセラピストも知っておかなければいけない情報です。
例えば、画像所見からL4/5神経根型と予想されて安静時にしびれや痛みはないけどある一定の動作でしびれや痛みが誘発されて、前屈姿勢や休息をすると症状が軽快する場合はメカニカルストレスの可能性が考えられるので運動療法の適応となります。
脊柱管狭窄症では腸腰筋や大腿筋膜張筋など股関節前面筋の拘縮を呈していることが多く、それに伴い腰椎の伸展位が強制され、可動域制限を生じています。つまり、股関節前面が硬くなって動かないので腰椎も伸展で固定されて歩行時や動作時に痛みやしびれが出ている状態です。
なので、運動療法では
・股関節前面筋(主に腸腰筋や大腿筋膜張筋)の拘縮改善
・腰椎後弯可動域の獲得
を目指します。
腸腰筋や大腿筋膜張筋に対してはThomas testやOber testで評価を行います。屈曲時に対側膝窩が浮く、股関節内転時に膝が床につかない場合は陽性と判断しましょう。

腰椎後弯可動域については、林らが考案したPLF(Posterior Lumbar Flexibility test)を行います。評価方法としては両股関節45度屈曲で側臥位とします。上側の股関節を屈曲していき胸部に大腿部が接触しない場合を陽性と判断します。
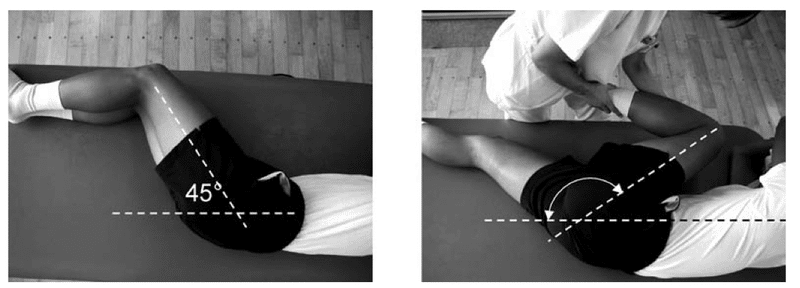
この評価を運動を行う前に確認することで運動を行った結果変化があるのか見分けることができます。
運動療法は上記を満たしていればストレッチでもリラクゼーションでもROM訓練でもなんでもいいと思います。ただし、患者は高齢の方が多いので運動が嫌いにならないようにきつすぎないメニューをチョイスすることも重要な考え方だと思います。
今回は臨床で見ていて多い症例や書籍や文献で多いパターンの脊柱管狭窄症の運動療法について記しましたが、もちろん全員が当てはまるわけではないのでアライメント評価や疼痛誘発動作、患者の性格などを考慮して運動が選択できるといいと思います。
まとめ
・馬尾型、神経根型、混合型に分けられ症状がそれぞれ違う
・骨盤過前傾、腰椎伸展位は疼痛が誘発されやすい
・画像所見と臨床所見が必ず一致するとは限らない
参考文献
・林、吉田、他:馬尾性間欠跛行に対する運動療法の効果
・小西:保存療法の適応と限界 整形外科
・成田:脊柱理学療法マネジメント
・腰部脊柱管狭窄症診療ガイドライン改訂第2版
・末次:腰部脊柱管狭窄症の間欠跛行が改善した一例
・柏木、豊口、他:腰部脊柱管狭窄症に対する当院運動療法の有効性
この記事が気に入ったらサポートをしてみませんか?
