
ランナーの腱障害を運動後の腱内血流動態から予測する
運動後、腱の血流は増加する
腱内血流(IBF)と腱の変性変化は、アキレス腱障害のある長距離ランナーによく見られる所見です(Hirschmüller et al., 2010)。初期の研究では、IBFは、腱治癒過程の失敗における新神経支配の内方成長および腱痛の発症と関連していると考えられていた(Alfredson et al., 2003 ; Rees et al., 2014)。しかし、より最近の研究では、IBFと疼痛の重症度または機能障害との直接の関連性は報告されていない(de Vos et al., 2007 ; De Jonge et al., 2014 ; De Marchi et al., 2018)。高解像度の超音波装置の使用と低流量に対する感度の向上により ( Koenig et al., 2010 ; Risch et al., 2016 )、IBF は無症候性アキレス腱 (AT) の最大 35% で検出可能になりました ( Boesen et al., 2016)。 al., 2006b ; Hirschmüller et al., 2010 )。安静時の少量の IBF は生理学的性質であることが示唆されています ( Boesen et al., 2006a , b , 2012 )。さらに、生理学的代謝を仮定すると、IBFは腱負荷運動に反応して増加することがわかっています(Boesen et al., 2006a , b ; Fahlström and Alfredson , 2010 ; Sanz-López et al., 2016 ; Risch et al., 2018a )。既存の容器内の流速および/または体積の増加により可視化される反応 ( Boesen et al., 2006a、b , 2012 ; Risch et al., 2018a )です。要約すると、IBF 自体の検出可能性はもはや病理学的所見とはみなされません ( Boesen et al., 2006b , 2012 ; Risch et al., 2018a )。
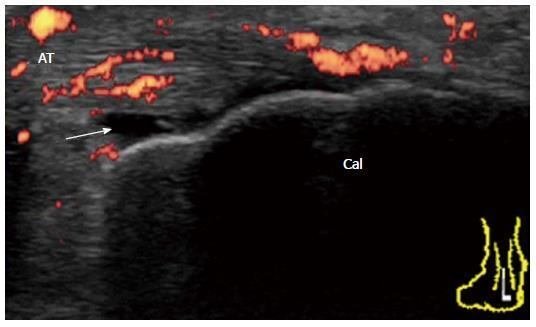
運動誘発性腱内血流
アスリートでは、運動誘発性の IBF の増加がいくつかの研究で報告されており、これは、代謝活動の増加と再生(リモデリング)に関連した、継続的な高い緊張と機械的負荷への適応を示唆しています(Boesen et al., 2006a , 2012 ; Malliaras et al., 2008 )。 /修復) ( Malliaras et al., 2008 ; Koenig et al., 2010 ; Tardioli et al., 2012 )。この代謝反応の増加は、激しい運動後のコラーゲン合成の増加と腱肥大に関連してすでに報告されています(Couppe et al., 2008 ; Boesen et al., 2011)。IBFの存在の増加は、トレーニング時間の増加とトレーニング年数の増加と関連しており、アスリートの腱負荷への長期的な適応を示唆しています(Malliaras et al., 2008 ; Boesen et al., 2012)。繰り返しになりますが、トレーニング時間の量は、アキレス腱障害を発症するリスクの増加にも関連しています ( Knobloch et al., 2008 )。運動後の超音波検査で検出可能な腱内血管の量の急激な増加は、既存の血管床の血流の増加を表し、ドップラー超音波の感度閾値を超えていることが示唆されています(Boesen et al., 2006b ; Risch et al. , 2018a )。しかし、他の研究では、血流の持続、減少( Malliaras et al., 2012 )、または血流の欠如( Pingel et al., 2013b )という点で、検出可能なIBFに対する運動の相反する効果が発見されています。超音波装置の感度と画像品質のばらつき(Boesen et al., 2012)、運動および検査プロトコルの標準化の欠如、腱の特徴付け(健康、腱障害、変性変化)の一貫性の欠如、以前の研究の比較可能性、および異なる結果の解釈のためには限界があります ( Risch et al., 2018a )。したがって、病理学的または生理学的所見を考慮した超音波検査で検出可能な IBF の診断的価値は依然として決定的ではありません。正常なドップラー流と異常なドップラー流を区別するために、1 ~ 2 血管のカットオフ値が提案されていますが、これまでのところ十分な証拠がありません ( Koenig et al., 2010 ; Boesen et al., 2012 )。
トレーニング状況、健全なまたは病理学的な腱の状態および症状が、運動誘発性 IBF の検出可能性にどの程度影響するかは依然として疑問です。したがって、ランナーおよびレクリエーション参加者の健康なATおよび腱障害性ATにおける一定負荷のランニング運動の標準化された急性発作に対する超音波検査で検出可能なIBFの反応を調査する必要がある。運動後最大 2 時間までの超音波検査での急性超音波検査で検出可能な IBF 反応と IBF 回復を調べた。
Trun )臨床的に診断されたアキレス腱中央部障害および超音波検査で明らかな変性変化 (局所肥厚または低エコーおよび/または高エコー発生領域が存在し、最低 30 km/週のランニング
Trec )上記の病態のあるレクリエーション的に活動している<10 km/週のランニング
Hrun ) 健康で無症候性の AT (急性または過去に AT の病歴がない)痛みや腱の病変の超音波検査による兆候、最低でも週 30 km のランニング
Hrec )無症候性でレクリエーション的に活動している(<10 km のランニング/週、最大 2 回のレクリエーション トレーニング セッション/週
腱内の血流
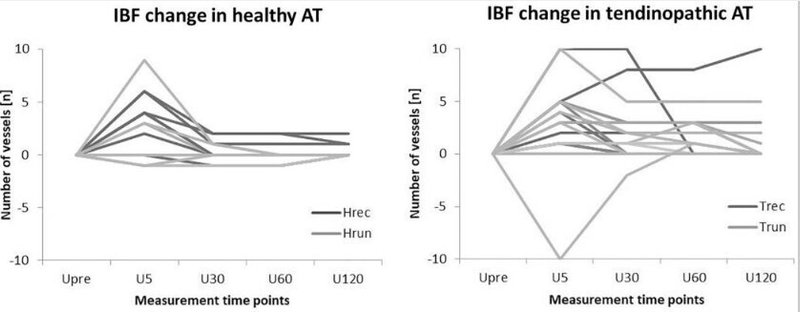
運動の直前、H runの40%(中央値3血管)およびHrecの53% (4血管)でIBFが検出された。運動直後5分では、IBF は H runの 30% (ベースラインとの差中央値 3 血管)、H recの 53% (4 血管) で運動に反応しました 。反応した AT の大部分は運動誘発性の増加を示しましたが、2 つの AT では血管の数が一時的に減少しました。30 分後、11 人中 9 人 (80%) の健康に応答した AT で IBF がベースライン値に戻りました。H runの AT の合計 60%と H recの 33% は、調査全体を通じて検出可能な IBF を示さずに残りました。グループ内では、測定時点にわたる変化は、運動直前と 運動後 5分の間( p = 0.02)、および 運動後 5分と 30分~120分の間( p < 0.02) の H rec ( p < 0.01) で有意でした。健常者ランにおける運動誘発性 IBF の変化は統計的有意性に達しませんでした ( p = 0.80) 。すべての測定時点で、グループ間の IBF 量は有意に異なりました ( p < 0.05)。IBFは、運動直前 −運動後120分において、T recと比較してH runおよびHrecで有意に低く(p<0.05)、 T runと比較してHrunで有意に低かった(p =0.04) 。さらに、Hrec は、 運動後30分~運動後60分においてT runよりも有意に低かった(p<0.04)。H runと H recの間に有意差は見つかりませんでした( p > 0.05)
腱内血流増加と病態
腱負荷運動の直後にのみ検出できる一時的な IBF の増加は、トレーニング状態や腱の病状に関係なく、生理学的反応とみなされる場合があります。運動に対する同様の急性反応は、健康なレクリエーション参加者を対象とした以前のパイロット研究 ( Risch et al., 2018a ) およびBoesen et al. によってすでに報告されています。(2006b)トレーニングを受けていない健康な参加者 10 人の AT の 30% (「平均色分率」0.05) で安静時 IBF が見られ、5 km のランニング後に 80% (平均色分率 0.14) で IBF が増加または持続したことがわかりました。さらに、エリートバドミントン選手( Boesen et al., 2006a)およびレクリエーションフロアボール選手(Fahström and Alfredson, 2010)では競技直後、またアキレス腱障害患者ではエキセントリックトレーニング直後にIBFの上昇が報告されている( Boesen et al., 2006b)がこれを裏付けている。予測。また、微小透析、キセノンクリアランス技術、および造影超音波検査から、腱負荷運動後に生理学的腱血流が最大 12 倍増加する可能性があることも知られています (Kjaer et al., 2006 ; Pingel et al. , 2013 )。したがって、運動誘発性のIBF増加の検出可能性は、適用された超音波装置の感度閾値を一時的に超えて上昇する既存の血管床における生理学的に増加した流量を表すと想定される(Boesen et al., 2006b ; Risch et al. , 2018a ))。現在および以前の発見は、急性運動後の超音波検査で検出可能な IBF 変化に関して「反応する人」と「反応しない人」が存在することを示しています。応答者のパーセンテージは、腱障害性ATと比較して健常者では低いですが、統計分析では、グループ間に有意な差がないことが明らかになりました。超音波検査で検出可能な IBF の増加に関する反応の変化が、腱の血管新生における個人差の結果である場合 ( Boesen et al., 2006b ; Risch et al., 2018a ) は推測するしかありません。
健康な AT では、AT の 40 ~ 53% で 1 ~ 6 本の血管の発生は、以前に報告された同等の参加者の AT の 29 ~ 35% での検出可能性よりも高かった (Boesen et al., 2006b ; Hirschmüller et al., 2010 ; Rischら、2018a )。ベーセンら。(2006b、2011) は、超音波検査で検出された安静時 IBF の量が少ない場合 (「小さな色の病巣」が 1 つまたは 2 つあるグレード は生理学的所見を表し、IBF 量が多い場合は病的であると考えられることを示唆しました。しかしながら、病的IBFと生理的IBFの間の具体的な閾値はまだ確立されていない( Boesen et al., 2006b , 2011 , 2012 ; Koenig et al., 2010 ; Genovese et al., 2011 )。一方、腱血流は通常、従来のドップラー超音波装置の感度閾値未満に存在することが知られている(Tol et al., 2012 ; Pingel et al., 2013b)。ドップラー超音波モード「Advanced Dynamic Flow」( Risch et al., 2016 )の使用など、感度を高めた技術の改善により、生理学的かつ低血管新生が検出される可能性があります ( Boesen et al., 2012 ; Tol et al., 2012)以前の研究(Ohberg et al.、2001)では見られませんでした。検出可能な IBF を解釈するには、痛みと腱組織の変化の存在を考慮する必要があります。病歴に腱の痛みがなく、触診や超音波検査で検出可能な病理がない場合、安静時に観察された6本の血管と、「アドバンストダイナミックフロー」で評価された運動後の最大10本の血管の増加は、障害リスクがあると考えられることを示唆しています。しかし、生理的IBFと病理学的IBFの特定の閾値の決定にはさらなる調査が必要であり、デバイスに依存する可能性も高い。
まとめ
トレーニング状態や腱の病状に関係なく、運動は主に超音波検査で検出可能なIBFのわずかな即時増加をもたらすことを示しました。すべてのグループに、IBF の変化に関する腱負荷活動に対して応答者と非応答者がいます。ランナーは安静時 IBF の上昇や運動後の顕著な反応を示さなかったため、ランナーとレクリエーション参加者の IBF を区別することは不可能です。腱障害性 AT は、健康な AT と比較して常に全体的に IBF レベルが高いことが示されていますが、運動後の増加量は同様でした。5分後にのみ検出できる一時的な運動誘発性IBF上昇は生理学的反応と考えられますが、長期にわたるIBF上昇は形態学的変化と腱組織の代謝回転を示している可能性がある。
健康なATでは、安静時に最大6本の血管が存在し、運動後には最大10本の血管が存在することが判明したが、これは一般的な生理学的所見と考えられる。
この記事が気に入ったらサポートをしてみませんか?
