変形性関節症に対する標的治療
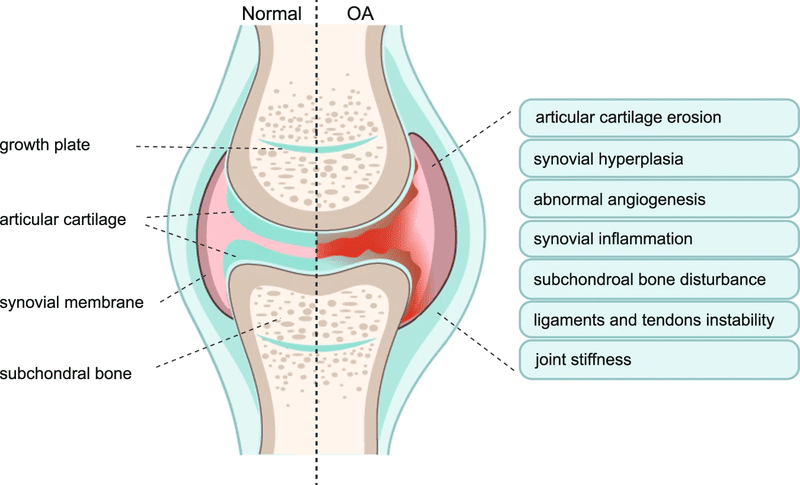
変形性関節症 (OA) は、最も一般的なタイプの関節炎の 1 つであり、滑膜関節全体の複雑な障害を特徴とする慢性変性および身体障害を伴う疾患です。変形性関節症には、硝子関節軟骨の構造的欠陥、無傷の軟骨下骨の喪失、組織の肥大、および関節炎の増加が含まれます。滑膜の血管分布、腱および靱帯の不安定性 。2021 年には、40 歳以上の成人の 22% 以上が膝 OA を患っており、現在世界中で 5 億人以上の人が OA の影響を受けていると推定されています。長期の臨床治療が受けられないため、疾患の末期段階にある OA 患者は最終的に関節置換手術を受けることになります。関節置換手術は世界中で年間 10% の割合で増加しており、95% は OA 患者に対して行われています。ただし、人工関節の寿命は限られており、不良転帰のリスクが存在します。2020 年までに、OA は障害の主な原因の 4 番目になると世界的に推定されており、莫大な医療費、さらには失業や早期退職による間接的なコストが発生します。
有病率、発生率、負荷、危険因子を含むOAの最新の疫学に加えて、OAにおける滑膜組織相互作用と細胞生物学、さらにOAの病理学的シグナル伝達経路と必須分子の観点から病因についての現在の理解を再検討しました。我々は、OA のさまざまな段階における滑膜関節のさまざまな構成要素における病理学的分子シグナル伝達経路と重要な分子の役割と機能、およびそれらに関連する臨床的関連性をまとめた
有病率
変形性関節症 (OA) は世界的に最も蔓延している疾患の 1 つであり、股関節、膝、足関節、手、側頭関節 (TMJ) およびその他の関節を含む複数の関節に影響を及ぼします。膝、手、股関節は OA を最も発症しやすいです。
過去 1 世紀の間に、最近の寿命と体重の増加もあり、OA の有病率は急速に増加しました。米国の大規模コホート研究によると、膝OAの有病率は1950年代以来2.1倍に増加しています。 2032 年までに、OA の有病率は 26.6% から 29.5% に上昇すると予想されています。 OA の有病率は、OA の定義 (X線撮影による OA や症候性 OA など) に基づいて、さまざまな研究で変動する可能性があります。一般に、X線撮影によるOAは症候性OAよりも蔓延しています。世界疾病負担(GBD)調査によると、2017 年の世界の OA 有病者数は約 3 億人で、2019 年には 5 億 3,000 万人に急増しました。 OA有病率は1990 年から 2017 年にかけて 9.3% 上昇しました。年齢によって標準化された有病率は、 1990年には10万人あたり6,173.38人、2019年には10万人あたり6,348.25人と推定されました。2019年には、中国が最も多くのOA症例を有していると報告されました(132.81人)。次いでインド(6,236万人)、米国(5,187万人)となっている。さらに、中国、インド、米国における OA 有病率は、1990 年から 2019 年にかけて、それぞれ 156.58%、165.75%、79.63% と劇的に増加しました。2019 年の世界の OA 有病率は、女性(3億1,744万人)は男性(2億1,037万人)よりも多く、高齢者で顕著に増加し、60~64歳のグループでピークとなった。最近の研究では、股関節 OA 患者を特定するアルゴリズムを開発し、このアルゴリズムと統合プライマリケア情報データベースのデータを使用して後ろ向きコホート研究を実施しました。その結果、股関節 OA の有病率は 2008 年の 4.03% から 2019 年の 7.34% に増加したことが明らかになりました。
OA の有病率は地域によって異なります。2019年のGBD研究からの疫学研究は、年齢、性別、社会人口統計学的指標による標準化の後、2019年のOA有病率の上位3地域は東アジア( 1億3,730万人)、南アジア(7,560万人)であったことを示した。 )、西ヨーロッパ(5,700万人)。対照的に、OAの有病率は、オセアニア(40万人(95%UI 030~40万人))、カリブ海地域(300万人(95%UI 270~340万人))、および中央サハラ以南アフリカ(320万人)では著しく低かった。 (95% UI 290 ~ 360 万)) 。英国におけるOAの標準化有病率は約10.7%であり、年率1.4%で徐々に増加しています。中国では、人口に基づく症候性膝OAの有病率は2012年には8.1%(男性5.7%、女性10.3%)、2018年には17%(男性12.3%、女性22.2%)と推定されています。中国の北部地域と南部地域の間でOA有病率に顕著な差は観察されなかった。しかし、膝 OA の有病率は、中国の都市部よりも農村部の方がはるかに高かった。別の研究では、中国の中年層および高齢者におけるさまざまなタイプの OA の全体的な有病率を分析し、腰椎 OA が最も有病率が高く (25.03%)、次いで膝 OA (21.51%)、頸部 OA (20.46%) であると報告しました。 疫学者らは中国と米国のOA有病率を比較した。興味深いことに、その結果は、X線撮影によるOAと症候性OAの両方が、マサチューセッツ州フラミンガムの女性よりも中国の女性の方が有病率が高いことを示した。対照的に、股関節および手の OA は米国ほど中国では蔓延していませんでした。
危険因子
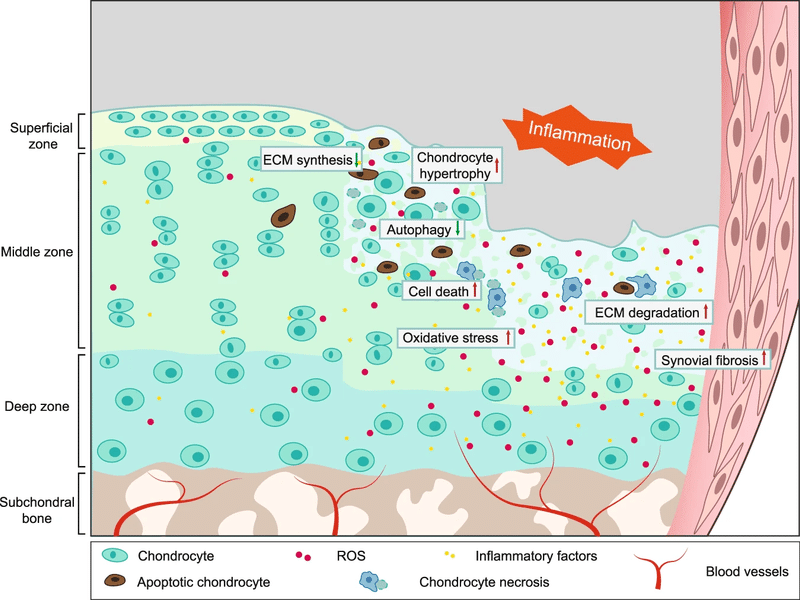
OA の危険因子には、肥満、女性の性別、加齢、膝の怪我、マラソン、スピードスケート、重量挙げなどの衝撃の強いスポーツが含まれます。老化とOAは完全に独立したプロセスである可能性がありますが、統計的な観点からは密接に関連しています。加齢は OA の最も顕著な危険因子として受け入れられています。加齢に伴う他の危険因子への曝露の増加を除いて、加齢に関連した生物学的および分子シグナル伝達の変化は、関節構造の組織崩壊に大きく寄与します。加齢がOAにどのように寄与するかについて、いくつかの潜在的な病理学的メカニズムが最近提案されている。細胞老化関連分泌表現型 (SASP) は、進行中の OA の分解性関節軟骨および滑膜関節組織で検出されています。さらに、関節軟骨細胞のエネルギー代謝の不均衡を伴う活性酸素種(ROS)の過剰な蓄積を特徴とする酸化ストレスを誘発する老化に関連したミトコンドリア機能不全は、関節軟骨細胞のアポトーシスと関節軟骨を促進すると考えられています。さらに、SASP にも関連する滑膜関節の加齢に伴う炎症は、関節軟骨の細胞外マトリックス (ECM) に破壊的な変化をもたらし、OA を促進します。
肥満は、股関節および膝の OA の発生率を高めるもう 1 つの主要な危険因子です。肥満は、膝OAの最も重大な危険因子の1つです。その理由の一部は、肥満患者の過剰な体重が膝関節への機械的負荷の異常な増加につながり、その結果、靱帯の破壊を伴う関節軟骨の磨耗と断裂が生じ、最終的には重度の膝関節損傷につながるからです。驚くべきことに、肥満患者では、通常体重がかからない方ににOAが発生する率も高くなります。このことから、肥満患者の OAを誘発するのは他の組織から放出される全身性因子であるという一般的な考えにつながります。肥満患者では、レジスチン、ビスファチン、レプチン、オメンチン、アディポネクチン、レチノール結合タンパク質 (RBP4) などの「アディポカイン」としても知られる脂肪細胞によって放出されるサイトカインが肥満の開始促進に関連していることが報告されています。
TNF-α、IL-1、IL- 6 、 IL-8 などのサイトカインは関節炎症を引き起こし、ECM の破壊や軟骨変性を引き起こすことが示されています。
OA は世界中で 5 億人以上の人口に影響を及ぼしており、男性よりも女性の有病率が高くなります。女性は男性よりもOAの発症と発症を起こしやすいことが知られています。いくつかの研究は、更年期女性の性ホルモンレベルの急落によってOAの発症が引き起こされる可能性があることを示しました。
さらに、男性の OA 患者と比較して、女性患者は関節の炎症と臨床的痛みのレベルが高く、関節軟骨が薄く、物理的な関節の動きが激しいことが報告されています。OA におけるこの性差の潜在的な寄与要因は完全には理解されていないため、OA 研究コミュニティではさらなる注意が必要です。
膝の損傷は、膝 OA のもう 1 つの主要な危険因子です。外傷後OAは、損傷した関節で発生するOAのサブタイプの1つです。現在の研究では、外傷を受けた関節は、損傷を受けていない関節に比べてOAを発症する可能性が5倍高いことが示されています。米国の臨床統計では、外傷後 OA が OA の 12 ~ 42% を占めると予測されており (割合は年齢によって異なります)、実際の割合はさらに高くなる可能性があります。関節の外傷は、膝関節のさまざまな区画で大規模な遺伝子発現の変化を引き起こすことが実証されています。
怪我に加えて、スポーツに関連した過度の関節負荷もOAを発症する可能性を高めます。衝撃の大きいスポーツを行うプロのアスリートは、非プロのアスリートや一般の人々よりも早期膝OAの有病率が高くなります。器具のイノベーションによる新しい技術が開発され、OA の発症における関節の機械的ストレスの役割を調査するために利用されており、関節負荷に対する機械的ストレスのパターン、力、持続時間を研究することができます。機械的負荷がOA の発症と進行にどのように寄与するかについての私たちの高度な知識は、OA 患者の臨床理学療法を指導するための生体力学評価の応用に使用され始めたばかりです。しかし、機械的ストレスが OA の発症と発症にどのように寄与するかについては、分子機構を詳細に調査する必要があります。
比較すると、これまでにヒト OA に関連する遺伝子変異はほとんど確認されていません。手、股関節、脊椎の OA を含む 11 種類の OA の危険因子として遺伝学が発見されたのは最近になってからです。最近報告された、17万人を超えるOA患者を含む9集団の13の国際コホートからの82万人を超える東アジアおよびヨーロッパの個人を対象としたゲノムワイド関連研究(GWAS)メタ分析では、約1万の有意に関連する一塩基変異体(SNV)が同定された。そのうち 100 件は独自であり、OA の表現型および症状と独立した遺伝的相関関係を示しました。これらの同定された100個の SNV のうち、60 個はゲノム全体で複数のタイプの OA と有意に関連しており、77 個の潜在的なエフェクター遺伝子が同定されました。遺伝的研究により、新しい分子シグナルに関連するリスク変異体が特定され、OA 発症に寄与するエフェクター遺伝子がすでに報告されているが、OA の翻訳介入の選択肢を明らかにするには、これらの遺伝的リスクデータをさらに検証し、調査する必要がある。
臨床症状
OA の臨床症状には、関節の機能制限、硬直、痛み、歩行または走行の障害、およびおそらく他の症状が含まれます。 OA患者の身体検査では、骨の肥大、関節の腫れや炎症が見られる場合があります。MRI (磁気共鳴画像法) などの臨床 X 線検査では、辺縁骨棘、関節腔の狭窄、骨軟骨組織の構造変化、およびその他の OA 病変を視覚化できます。痛みは最も特徴的な症状の 1 つであり、OA 患者が医療の助けを求める主な理由ですが、OA の痛みの根本的なメカニズムはまだ十分に理解されていません。痛みは、組織の損傷、炎症、または神経系の障害の臨床指標です。関節軟骨は神経浸潤のない無血管組織であり、OA 痛は画像システムによって関節軟骨病変が検出される前と後の両方で発生する可能性があります。したがって、関節軟骨の破壊がOAの痛みを直接引き起こす可能性は低いです。OA の痛みは、滑膜炎および骨髄病変と関連していることが報告されており、さらに軟骨下骨の変化、骨棘形成、膝蓋下脂肪パッドの異常、および組織に感覚神経が高度に分布している靱帯の病変と関連があると報告されています。OA 痛の根底にある分子機構は包括的に更新され、最近の 2 つの総説論文で議論されています。
病因
過去数十年にわたり、OA の病因は広範囲に研究されてきました。OAの危険因子は特徴づけられ、OA における滑膜関節の構造変化はよく理解されていますが、OA の発症と進行の複雑な病理学的メカニズムは依然として解明されていません。組織相互作用、細胞生物学の変化、病原性シグナル伝達経路と分子の観点から、OA の発症に関する現在の理解を要約します。
OAにおける組織相互作用
軟骨下骨硬化症が加齢に伴うOAを引き起こす主な理由の1つである可能性があり、骨芽細胞と破骨細胞の調節不全に関連する異常な骨リモデリングがOAの開始と発症に重要な役割を果たしていることが、多くの研究で報告されている。軟骨下骨多孔性とリモデリングの増加、骨密度の減少、不規則なマトリックス組織を伴う骨石灰化が観察され、これらは軟骨下孔を介した骨軟骨クロストークと血管侵入によって刺激されると考えられています。 OAの初期段階。軟骨下骨のこれらの変化は、関節軟骨の初期破壊と同時に、またはそれより早く起こっていることが判明しました。一方、OA の後期では、骨リモデリングの減少と硬化を引き起こす軟骨下骨の緻密化の亢進を特徴とする軟骨下骨の構造的変化が見られました。しかし、関節軟骨と関節がどのように軟骨下骨とクロストークを起こしてOAの発症と発症につながるのかのメカニズムは完全に理解されておらず、さらなる研究が必要です。
軟骨下骨の調節不全に加えて、滑膜は、OA の初期段階で、軟骨分解が起こる前であっても重大な変化を示した、もう 1 つの最も関連性の高い組織です。 OAの発症と進行に対する滑膜の寄与は、過去 20 年間に調査されてきました。OA の初期段階では、滑膜の組織学的変化には、滑膜内層の肥大および過形成、血管新生の増加、低レベルの滑膜炎症、および観察される滑膜線維症が含まれます。高レベルのマクロファージを伴う滑膜炎が OA の最終段階で見つかる可能性があります。OA 評価の 1 つとして使用される滑膜炎スコアは、これらの組織学的特徴に基づいています。軽度の滑膜炎症は、疾患の初期および後期段階で OA 患者の >50% で検出されます。したがって、滑膜の特徴の中で、滑膜炎症が OA 研究コミュニティから最も注目されています。滑膜組織から放出される炎症促進因子が関節軟骨の ECM 破壊を誘導すると広く信じられています。ただし、滑膜関節におけるさまざまな種類の細胞の相互作用や、OA のさまざまな段階での滑膜の特徴については、徹底的に調査する必要があります。
肥満は、過剰な体重を膝関節に負荷することだけでなく、OA 危険因子として作用します。その病因には、組織と細胞の相互作用の複雑なネットワークが関与しています。上で述べたように、さまざまな組織と相互作用する脂肪組織によって放出されるアディポカインは、OA の発症に決定的に関与していると考えられています。さらに、膝蓋下脂肪体(IPFP)などの局所脂肪組織も他の滑膜組織とクロストークして、OA の発症に影響を与えます。
最近、野生型対照と同等の体重を有する完全に脂肪を含まないトランスジェニックリポジストロフィー(LD)マウスモデルがOA研究に使用され、OAの発症と発症に対する脂肪組織の寄与が実証されました。脂肪組織が完全に欠如している LD マウスは、DMM 誘発性または自然発生的な OA に対して耐性があります。成熟脂肪蓄積物をLDマウスに移植すると、外傷後OAに対する感受性が回復した。このことは、脂肪組織とそれによって放出される因子がOA病変を促進する可能性があるという考えを示唆している。一方、脂肪組織は、リンパ球、脂肪由来の間質/幹細胞、骨髄細胞や足場などの不均一な細胞集団の優れた供給源として、OA 治療に使用できる可能性があります。
非薬物治療
減量
過度の体重または肥満は、OA の主要な危険因子です。体重の増加は、日常活動中に関節にさらなる負荷を加え、関節を劣化させたり、関節の炎症を悪化させる酵素の発現や産生の増加を引き起こすため、関節構造に悪影響を及ぼします。下肢変形性関節症の過体重または肥満患者には減量が推奨されます。
エクササイズ
国際OA研究協会(OARSI)の推奨によれば、運動はOA治療の中核となるアプローチであると考えられており、すべての患者に推奨されています。運動は OA の治療法として広く研究されています。 Uthmanらは、運動によってOA患者の痛みを伴う動作が軽減され、身体機能が改善されることを発見した。OA の治療に使用される最も一般的な運動には、水中運動、有酸素運動、レジスタンス運動、マルチモーダル運動および組み合わせ運動が含まれます。
補助具
OA 患者は、運動中の体力の低下や痛みの低下を補うために補助具を必要とすることがよくあります。一般的な補助具には、添え木、装具、杖、機能的シューズ、その他のトレーニング補助具が含まれます。臨床研究からは肯定的な結果がいくつか得られていますが、補助具の必要性とその長期的な安全性については依然として疑問が残っています。
理学療法
理学療法には、超音波治療、電気刺激、光線療法、水治療、磁気療法、寒冷療法、温熱療法など、OA に大きな治療効果があります。理学療法は、痛み、浮腫、関節運動障害などの OA の症状を大幅に軽減し、急性期の緊急管理に適しています。最近の米国リウマチ学会の臨床ガイドラインでは、患者に温熱剤の使用を指導することが自己管理戦略として推奨されています。
鍼
鍼治療は中国医学における非薬物治療法です。鍼治療には、OA の治療において鎮痛効果と機能回復効果があります。鍼治療の治療効果は、炎症因子を調節することによってもたらされる可能性があります。しかしながら、鍼による OA の治療には不確実性があるという証拠があり、特に電気鍼と手鍼との間には大きな違いがある。さらに、健康教育、食事、姿勢矯正、自己管理などのライフスタイルの変更を含む非薬理学的戦略も、OA を予防するための重要な手段です。
生物学的処理
再生療法は、OA を治療するための最も最近かつ急速に進化している戦略の 1 つとして浮上しています。血液サンプルから抽出された多血小板血漿は、OA の回復を促進する重要な成長因子を提供します。多血小板血漿は注射後 12 か月で臨床改善をもたらし、2022 年 8 月に第 4 相臨床試験 (NCT02984228) を完了しました。 OA 治療のための間葉系幹細胞 (MSC) 関連戦略は広範囲に研究されています。それは、自己複製能力、免疫調節特性、および潜在的な多系統分化能力(特に軟骨細胞に対する)によるものです。通常、骨髄または脂肪組織に由来する自家 MSC の関節内注射は、2021 年 7 月に第 4 相臨床試験 (NCT04675359) を終了した。 MSC を使用したいくつかの臨床研究膝OAの軟骨再生療法は肯定的な結果を報告しています。 Kim らは 49 人の患者に脂肪由来 MSC を注射し、IKDC (International Knee Documentation Committee) スコア、テグナー活動スコア、およびこの処置に対する全体的な患者満足度によって治療結果を測定した。結果は、IKDC とテグナー活性の平均スコアが術前と術後の両方で大幅に改善されたことを示し、一方、患者の年齢と病変の大きさが臨床転帰に影響を与える重要な要素であることを指摘しました。異なる用量の骨髄由来MSCを投与された40~65歳の患者12名が含まれ、ベースラインから12カ月までの追跡試験では、BM-MSC治療後12カ月で患者のKOOSおよびWOMAC硬度スコア、生活の質、症状に有意な改善が見られたことが示された。さらに、高用量で治療された患者は、低用量で治療された患者よりも良好な転帰を示した。さらに、遺伝子治療は、近年 OA 治療の臨床試験が行われている新しい治療法です。レトロウイルスを使用した TGF-β1 遺伝子治療が、in vitro での同種異系軟骨細胞に対して承認されました。Kimらは、OA患者における組織遺伝子C(TG-C)の関節内注射の臨床的安全性と有効性を報告した。TG-C は、TGF-β1 を過剰発現するレトロウイルス形質導入である非形質導入軟骨細胞および形質導入軟骨細胞を使用する、細胞ベースの遺伝子治療です。彼らは、TG-C が膝 OA 患者の機能と痛みの統計的に有意な改善と関連していると結論付け、2021 年 10 月に第 III 相臨床試験 (NCT03291470) を開始しました。
OA の病因は何層にもわたって複雑であり、病因分子シグナル伝達経路および特定の機構に関する知識が限られているため、OA の治療薬理学的標的化は非常に困難になっています。現時点では、将来的には、さまざまな因子によって引き起こされるOAのさまざまな段階における、関節軟骨および滑膜の表層、中層、深層領域における個別のシグナル伝達経路の変化と主要な因子の発現についての包括的な理解が、大いに研究されるべきである。
各病理学的シグナル伝達の機能と制御の全体像、およびさまざまな初期段階の OA 状態の主要な要因は、OA 疾患を停止または逆転させるためのより具体的な解決策を開発するのに役立つ可能性があります。
ハイライト
変形性関節症 (OA) は、障害を引き起こす慢性変性関節疾患であり、世界中で 5 億人以上の人口が罹患しています。OA は関節軟骨の摩耗と断裂によって引き起こされると考えられていましたが、現在では、滑膜関節組織の生化学的および細胞的変化によって始まる慢性関節全体の疾患と呼ばれることが多くなっています。関節の構造が変化し、最終的には組織全体の機能不全につながります。現在、OA を治療する治療法はありません。これは、病気の発症と進行の病理学的メカニズムの包括的な理解が不足していることも原因の 1 つです。したがって、OAの発症に関与する病理学的シグナル伝達経路と重要な分子をより深く理解することは、治療標的の設計と医薬品開発にとって非常に重要です。
OAの発症と進行。さらに、MMP、ADAMTS/ADAM、PRG4 など、OA に関連する因子の役割についても十分な理解が必要です。OA に対する生物学的治療法と薬剤の現在の臨床療法と臨床試験に関する最新情報が提供されています。関節軟骨生物学と OA の病因に関する基礎知識における研究の進歩は、OA 治療戦略の開発に大きな影響と変革的価値をもたらすでしょう。
この記事が気に入ったらサポートをしてみませんか?
