
痛みの評価
痛みを訴える患者様が来院されたら、当然のことながら痛みを評価します。
痛みは、主観的なものであり客観的なものではなく、本人にしかわからない感覚です。
そこで重要となるのは、カウンセリング(問診)になります。
レントゲンやMRIなどの画像検査も大事なのですが、私は医師ではなく鍼灸整骨院の施術家のため、画像検査は法律上できません。
したがって、患者様の痛みの訴えに対して耳を傾けることが大切です。
近年、痛みの客観的な評価が確立されていない中で、ニプロ社が「PAIN VISION(ペイン ビジョン)」という知覚・痛覚定量装置というものが開発され、痛みに対して客観的評価の期待が高まっています。
しかしながら、まだ新しい検査のため科学的根拠に乏しい部分があり、現在でも評価の基本はカウンセリングになります。
今回は、痛みの評価について解説させて頂きます。

1.カウンセリングの内容とポイント
まず、痛みの原因を患者様から聞いて、はっきりした原因があれば問題ありませんが、原因がわからない人も多くいます。
これを踏まえて、痛みを訴えている人にカウンセリングで具体的に聞く内容は以下となります。
① いつから痛いか❓
② どこが痛いか❓
③ どのようにすると痛いか❓
④ どの程度痛いか❓
⑤ 痛みの変化はあるか❓
⑥ ほかに伴う症状はあるか❓
この6つが痛みのカウンセリングの基本事項になります。
① いつから痛いか❓
急性痛、亜急性痛、慢性痛なのかを区別するために聞きます。
・ 急性痛 → 痛みが始まってから1ヶ月以内
・ 亜急性痛 → 痛みが始まってから1〜3ヶ月
・ 慢性痛 → 痛みが3ヶ月以上続いている
※ 上記は、医学的にははっきり定まってはいませんが、大体の目安となっています。
患者様によっては、はっきりいつ痛くなったかわからない人もいますので、要するに大体の痛みが始まった期間がわかれば問題ありません。
② どこが痛いか❓
痛みの場所を指1本で示して頂きます(ワンフィンガーテスト)。
痛みの場所が指1本、またはその近く周囲に痛みを示せるようであれば、そこが痛みの組織のことが多いです(局在が明瞭)。
筋痛の場合、痛みを起こしている場所だけでなく、その筋肉特有の他の場所に痛みがあることもあります(関連痛)。
詳しくはこちらをご覧ください⇩
神経障害性疼痛(以下、神経痛といいます)の場合、デルマトームといった神経に沿った痛みを起こすのが特徴です。
その場合、背骨から出ている神経のどこが障害されているのかが、おおよそ見当がついてきます。

③ どのようにすると痛いか❓
痛みが動作で変化するかどうかです。
鍼灸整骨院に来院される人は、運動器系(骨、筋肉、関節など)の痛みがほとんどです。
そのため、運動器系の痛みは動作痛があることが特徴になります。
例えば、歩いている時の痛むのか?、座っていて立ち上がった時の痛むのか?、動き始めでの痛むのか?、スポーツをしていて痛むのか? などなどです。
また、急性痛が強い場合は、動作するのも困難な痛み、安静時での痛み などということもあります。
④ どの程度痛いか❓
どの程度痛みが強いかということですが、これを客観的に評価するには「ペイン・スケール」という方法があります。
一般的にどの程度痛みが強いかを数値化するためには、本人に現在の痛みの感覚を言葉で数値化することです。
つまり、一番ひどい痛みを「10」、全く痛みがない状態を「0」だとすると、今はどのくらいですか?というペイン・スケールでの質問です。
慢性痛の場合は、痛みが過敏化(可塑化)している人もいるため、そうなるとこのペインスケールがずっと同じ数値(6以上)を示したり、あるいはその日によって数値が変わっていることが多いことがあります。
下記のイラストを患者さんに見せてペインスケールを評価する方法もありますので、参考にして頂ければと思います。

⑤ 痛みの変化はあるか❓
痛みがどのように変化しているかを評価します。
例えば、今まで痛みが持続しているのか?、今まで痛みを繰り返しているのか?、今まで痛みが日によって違うのか? などです。
痛みが現在までどのような経過をたどってきているかが、すごく重要になります。
ただ、痛みの変化にわからずに「ただ痛い❗」という人もいるので、その場合その日に全て結果がわかるというものではありません。
通院している時に発見することもあるので、経過をみていきましょう。
⑥ ほかに伴う症状はあるか❓
痛み以外に他の症状があるかの評価です。
痛みを起こしてからまもなくに他の症状があったかどうかが大事で、とくに慢性痛の場合、痛みの経過が全く変わらなく、他の症状があった時は、内臓疾患の可能性も考慮し、一度病院を受診させることも必要だからです。
とくに、慢性腰痛は注意することがあります。
【 当院での事例 】
9年前ぐらいに腰痛だけの症状で通院をしていた60歳代の男性の患者様がいました。
腰痛の経過は何も変化がなく、施術は3ヶ月間継続をしていました。
その患者様は毎日のように通院され、ある日突然来院されなくなりました。
そのまま時が過ぎ、街で偶然にその患者様の奥様にお会いし、ご主人の状態について伺わせて頂きました。
すると、腰痛がよくならないため近くの総合病院に通院し、結果「膀胱がん」になっていたことがわかりました。
幸い命に別状はありませんでした。
このような事例があるので、慢性腰痛が全く変化がなければ、病院での受診を考慮したほうがいいでしょう。
こういうケースもあるので、施術家の方は頭に入れておいてください❗
腰痛に関しての詳細内容は、別のnoteで改めて解説していきます。

またよくあるケースでは、痛みとともに「しびれ」を訴える人の場合、神経痛の可能性もあります。
2.痛みの心理的評価
痛みの心理的評価は、破局的思考の程度を評価するPCS(Pain Catastrophizing Scale)という方法があります。
人は痛みを感じた際に不安感や恐怖感になることがあり、破局的思考の傾向が強いと痛みの強さが増し、慢性化することが医学的にわかっています。
それを質問形式で点数をつけて評価をします⇩
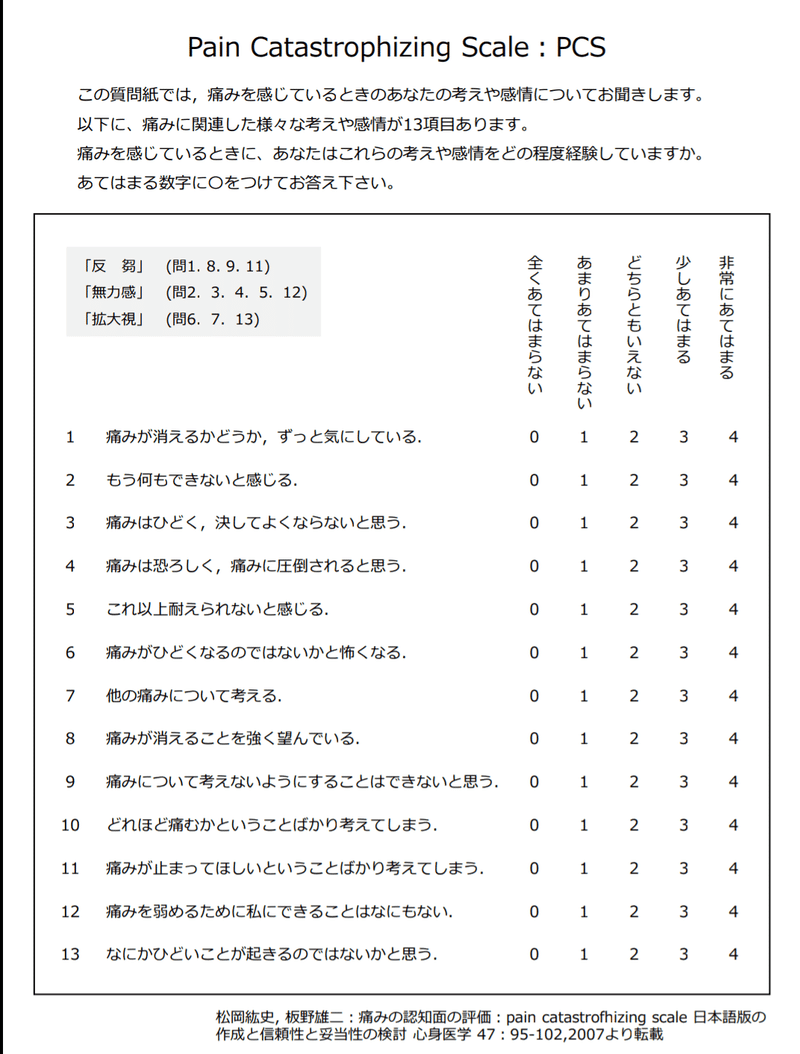
PCSは52点満点中、20点以上は慢性痛に中等度のリスクあり、30点以上は慢性痛の高リスクありと考えられています。
実際の施術現場では、施術前のカウンセリングシート(予診表)を活用して痛みの評価をすることが多いです。
なぜなら、多くの患者様をみなければならないため、スムーズにカウンセリングができるようにするからです。
しかしながら、このような痛みの評価がスムーズにいくこともありますが、なかなかうまくいかないことも少なくありません。
その場合、その日で評価の結果を出すことは難しく、施術をしながら経過をみてわかることがあります。
痛みの評価は、痛みをみることはもちろん大事ですが、人をみることも非常に大事になります。
冒頭でも書きましたが、患者様の話しに耳を傾けることが大切です。
ただ、耳を傾け過ぎて聞き入ってしまい、相手のペースに飲まれてしまわないことも大事ですよ(笑)
まとめとポイント
痛みの評価は、いつ❓、どこが❓、どのように❓、どの程度❓、どういう変化❓、他の症状❓をカウンセリングすること
その日に痛みの評価が全てわかることはなく、経過をみてわかることもある
痛みが全く変化しない場合、病院での受診を検討する
痛みの評価は、痛みだけをみるだけでなく人もみる
参考文献
オールカラー痛み・鎮痛のしくみ(マイナビ)
慢性疼痛診療ガイドライン(新興交易(株)医書出版部)
この記事が気に入ったらサポートをしてみませんか?
